Прогрессирование заболевания пародонта
Целью данной статьи является расширение представления о механизмах развития болезней пародонта, переходе одной стадии заболевания в другую. Важно понимать, что гингивит редко бывает самостоятельным заболеванием, это начальная форма поражения пародонта, либо он протекает на фоне одной из форм пародонтита.
Детальная и научно обоснованная информация по хирургическим и нехирургическим методам лечения пародонтитов представлена на онлайн-курсе Пародонтиты: хирургические и нехирургические методы лечения.
Начальный этап заболевания пародонта
Гингивит представляет собой воспалительное заболевание десны, которое развивается вследствие влияния совокупности различных локальных и системных факторов. Главной отличительной особенностью гингивита, как самостоятельного заболевания, является отсутствие разрушения зубодесневого прикрепления.
Первые начальные симптомы могут появиться спустя несколько суток от момента очередного скопления на поверхности здоровой десны микробного налета. Запуск воспаления – это результат влияния антигенной субстанции в области десневой борозды.
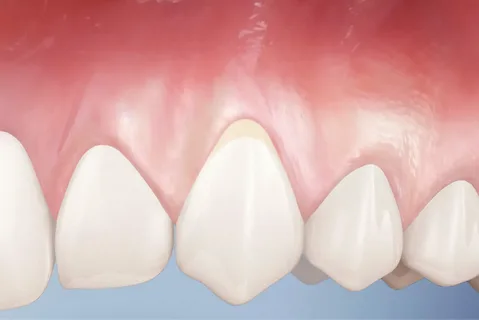
Рисунок 1. Начальные проявления заболевания пародонта.
Визуально десна выглядит абсолютно здоровой. Первые проявления заболевания можно констатировать лишь на уровне патогистологического исследования.
В ответ на накопление продуктов жизнедеятельности патологических микроорганизмов зубного налета в области десневой борозды клетки соединительного эпителия запускают выработку хемотоксина.
Скопление хемотоксина привлекает в зону начального поражения полиморфноядерные лейкоциты, а полисахариды бактерий вызывают активизацию системы комплемента. В результате данных процессов происходит дегрануляция тучных клеток, следствием которой является высвобождение гистамина, простогландинов и лейкотриена, медиаторов воспаления. Последние вызывают следующие изменения в окружающих тканях:
- проницаемость сосудов повышается,
- вазодилатацию, местное расширение сосудов,
- адгезивность молекул растет,
- лейкоциты покидают сосудистое русло.
Характеристика начальных повреждений тканей пародонта
- Развитие типичного васкулита сосудов (на фоне повышенной проницаемости их стенок, прогрессирующей утраты периваскулярного коллагена), которые расположены под соединительным эпителием.
- Постепенно нарастает объем десневой жидкости.
- Вырабатывается экстраваскулярный фибрин.
- Наблюдается дезорганизация прикрепленного эпителия в области коронковой зоны.
- Полиморфноядерные лейкоциты скапливаются в десневой борозде вобласти прикрепленного эпителия, где при поддержке комплемента наблюдается фагоцитоз патологических микроорганизмов и продуктов их жизнедеятельности.
- На начальном этапе воспаления гистологически отмечаются лишь отдельные плазмоциты и лимфоциты.
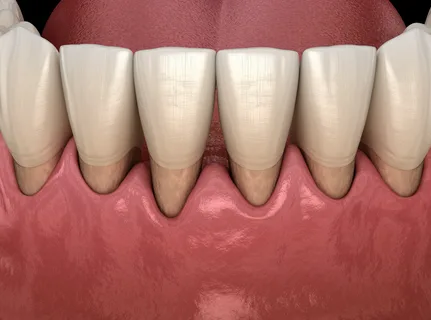
Рисунок 2. Клиника пародонтита в области фронтальных зубов.
Прогрессирование
Начальные клинические симптомы гингивита появляются сразу, как только запустились воспалительные механизмы, они не имеют четких границ, а обязательным условием является постоянное присутствие зубного налета. Постепенное нарастание проницаемости сосудов вызывает и повышение интенсивности высвобождения протеинов плазмы.
В область соединительного эпителия продолжают в большом количестве проникать полиморфноядерные гранулоциты. Результатом данного процесса становится постепенное разрыхление дна десневой борозды, а базальные клетки начинают латеральную пролиферацию.
Активные макрофаги продолжают выработку цитокинов и коллагеназы, вследствие этого происходит скопление вышедших из сосудистого русла Т-лимфоцитов. В соединительной ткани десневой борозды формируется инфильтрат, состоящий главным образом из Т-лимфоцитов, он занимает от 10 до 15 % объема всей свободной десны. Отмечается прогрессирующая убыль сети коллагеновых волокон, стремительное увеличение базальных клеток и прикрепленного эпителия.
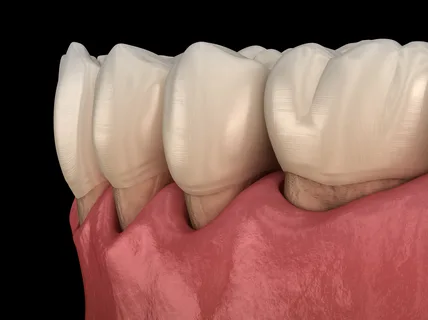
Рисунок 3. Клиника пародонтита в области жевательных зубов.
Вследствие поражения системы микроциркуляции появляются начальные клинические симптомы:
- отек,
- покраснение,
- кровоточивость при зондировании десневой борозды.
Первые клинически выраженные повреждения диагностируются спустя примерно неделю с момента запуска первых патологических реакций. Длительность ранней воспалительной стадии величина не постоянная, она может составить 3 недели, а может быть и более продолжительной.
- На фоне дальнейшего постоянного присутствия зубного налета в тканях десны со временем развиваются клинически более выраженные нарушения.
- Наблюдается латеральная пролиферация соединительного эпителия в инфильтрированную соединительную ткань десны.
- Между тяжами эпителия на микроскопическом уровне наблюдается микроизъязвление.
- Зубной налет постепенно продвигается под десневой край, где развивается поддесневое скопление микроорганизмов, продукты жизнедеятельности которых напрямую воздействуют на соединительную ткань.
- В соединительной ткани преобладают следующие популяции клеток: макрофаги, плазмациты, лимфоциты. В поврежденных соединительнотканных структурах пародонта преобладают преимущественно плазмациты и В-лимфоциты.
Вышеописанное состояние десны, стадия гингивита, является наиболее распространенной, ее можно диагностировать у большинства пациентов взрослого населения. Следующим этапом прогрессирования патологического процесса является пародонтит.
Развитие пародонтита
Пародонтит представляет собой следующий этап прогрессирования патологического процесса в тканях десны, воспалительное заболевание тканей пародонта, имеющее полиэтиологичный генез, которое сопровождается разрушением пародонтальной связки, нарастающей деструкцией костной ткани, вызывающей в будущем потерю зубов.
Общая характеристика хронического простого пародонтита
- Является разновидностью воспалительных заболеваний пародонта, можно рассматривать, как следующий этап гингивита.
- Отличается деструктивными поражениями пародонта.
- Генерализация воспалительных и иммунопатологических процессов в тканях пародонта.
- Постепенный лизис альвеолярной кости.
- Разрушение пародонтальной связки.
- Убыль коллагеновых волокон.
- Фиброз в отдаленных участках.
- Образование пародонтальных карманов.
- Постепенное замещение костного мозга волокнистой соединительной тканью.
Патогенез
На фоне постоянного наличия поддесневых зубных отложений, агрессия последнего только нарастает со временем, наблюдается ослабление защитных возможностей тканей пародонта.
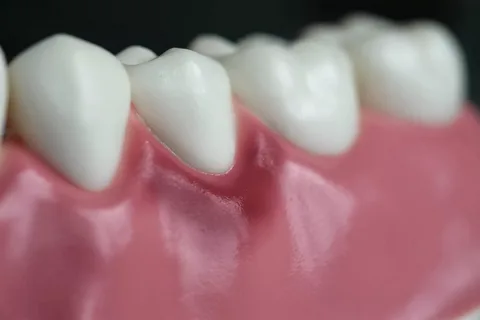
Рисунок 4. Местные проявления гингивита.
Запуск потери прикрепления напрямую определяется смещением микробиологического состава поддесневого налета в сторону анаэробной флоры. Уровень потери прикрепления, соответствующий дну патологического кармана, достигает границы эмали с цементом и распространяется апикальнее. Гистологически наблюдается пролиферация истонченного эпителия кармана в виде эпителиальных тяжей, наряду с апикальным смещением соединительного эпителия на поверхности цемента.
В области пародонтального кармана микроорганизмы достигают поврежденного цемента благодаря резорбционным лакунам. Деструкция костной ткани осуществляется остеокластами, которые активизируются под воздействием увеличения количества интерлейкинов и простагландинов.
Клинические проявления
По мере развития хронического простого пародонтита при проведении диагностической рентгенографии можно выявить равномерную резорбцию альвеолярной кости по горизонтали.
Для того чтобы прогрессирование воспалительного процесса шло в направлении хронического сложного пародонтита, необходимо присоединение такого неблагоприятного фактора, как окклюзионная травма.
Хронический сложный пародонтит
Окклюзионная травма представляет собой совокупность структурных и функциональных поражений тканей пародонта, вызванное патологической окклюзионной нагрузкой.
Следует различать острую окклюзионную травму, которая связана с внешними направленными силами, также хроническую, вызванную внутренними окклюзионными нарушениями (парафункции, суперконтакты).
В свою очередь хроническая окклюзионная травма подразделяется на два типа: первичную и вторичную.
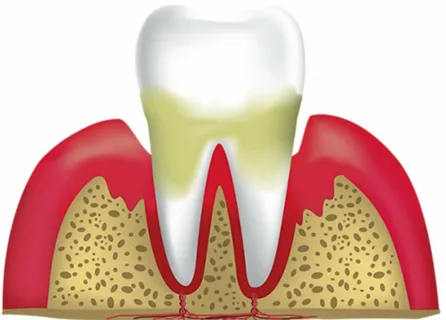
Рисунок 5. Резорбция костной ткани.
Первичную определяется следующими факторами:
- нефизиологичные, непомерные нагрузки, которые воздействуют на зубы, на фоне отсутствия воспалительного компонента, имеющие здоровый интактный пародонт.
- приложение данной силы может распространяться в одном направлении на пародонт, тогда это ортодонтическая сила, либо сразу в нескольких направлениях, тогда эти силы носят название раскачивающих.
Вторичная окклюзионная травма характеризуется травматическим воздействием чрезмерных нагрузок на фоне имеющегося воспалительного процесса в тканях пародонта.
В ходе лабораторных исследований удалось выяснить, что суперконтакты и повышенная окклюзионная нагрузка представляют собой предпосылки для развития заболеваний пародонта, поскольку создают благоприятные условия для проникновения воспалительного компонента в глубокие пародонтальные структуры.
Отличительной особенностью сложного пародонтита, связанного с воздействием окклюзионной травмы, является вертикальный тип резорбции альвеолярной кости, формирование внутрикостных дефектов.
Принципам лечения заболеваний пародонта посвящен онлайн-курс Продвинутое лечение заболеваний пародонта.