Морфологические основы дентальной имплантации
Дентальная имплантация – это современная технология, позволяющая вживить искусственный корень в костную ткань челюсти пациента. Конструкция имплантата представлена титановым винтом и абатментом. В дальнейшем имплантаты применяются в качестве опоры для ортопедических конструкций. Абатмент устанавливается внутрь титанового винта только после приживления последнего.
Постановка имплантата сопровождается травмированием костной ткани пациента, далее запускаются процессы регенерации, которые приводят к формированию сначала ретикулофиброзной, а в последующем – пластинчатой костной ткани.
Подробнее о факторах, влияющих на приживление импланта, на вебинаре Одномоментная имплантация с немедленной нагрузкой.
Клинически регенерация кости в норме должна привести к возникновению прямого плотного контакта между костной тканью и имплантатом, иными словами приживление имплантата равно остеоинтеграции.
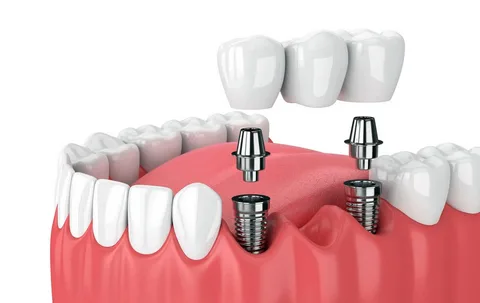
Рисунок 1. Дентальная имплантация.
Считалось ранее, что основную роль в остеоинтеграции имплантата играет фиброзная ткань, окружающая его. Ученые предполагали, что коллагеновые волокна начинают постепенно в нее врастать, за счет чего происходит соединение имплантата посредством фиброзной ткани с костью наподобие шарпеевских волокон.
Применение плоских конструкций имплантатов Linkow и Weiss основывается на фиброзной имплантации. В связи с этим их поверхность оснащалась неровностями, изгибами и отверстиями, которые позволяли костной ткани прорастать сквозь имплантат.
При неблагоприятном течении процессов приживления либо при оказании на имплантат чрезмерной преждевременной нагрузки между ним и альвеолярной костью формируется толстый слой соединительной ткани, происходит дезинтеграция. Фиброзную ткань нельзя рассматривать в качестве надежной опоры для имплантата, функционирование последнего при данной опоре не превышает десяти лет.
В основе приживления имплантатов плоской формы Linkow и Weiss лежит еще один механизм – это остеофиброзная интеграция, которая основывается на частичном прямом контакте, формирующимся благодаря прорастанию в отверстия имплантата костной ткани. При этом доля прямого контакта с костной тканью должна быть от 22 % площади тела имплантата.
Тип интеграции определяется начальными нагрузками на имплантат. При остеофиброзной интеграции опорный слой обладает характеристиками амортизатора благодаря упругой фиброзной капсуле. Ученые не смогли экспериментально доказать формирование волокон между фиброзной тканью имплантата и поверхностью кости. Успешное приживление плоских конструкций имплантатов изучено мало. При этом некоторые конструкции функционируют на протяжении 25 лет.
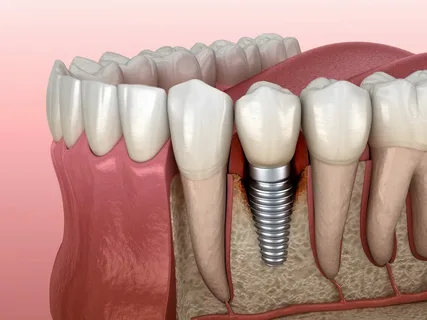
Рисунок 2. Остеоинтеграция имплантата.
Стадии заживления кости после имплантации
Костная рана после проведения дентальной имплантации претерпевает те же стадии заживления, которые характерны для заживления раны вследствие перелома челюсти. Отличительные особенности заживления зависят от материала имплантата и типа хирургических манипуляций.
Заживление костной раны включает в себя следующие стадии:
- воспаление,
- пролиферация,
- заживление.
Стадия воспаления
Начало стадии воспаления связано с реакцией на чужеродное вмешательство, обнаружение инородного тела в тканях, так организм воспринимает имплантат. Продолжительность стадии воспаления составляет порядка 10 дней, но длительность ее может увеличиваться.
Альтерация
Имплантат, помещенный в костное ложе, в стадии воспаления вызывает альтерацию. Альтерация рассматривается как совокупность следующих изменений:
- повреждение клеточных элементов,
- мобилизация защитных сил клеток,
- активация защитных сил всего организма в целом.
Общая характеристика процессов альтерации
- Совокупность морфологических и биохимических изменений.
- Местные сосудистые реакции.
- В очаге поражения наблюдается некроз тканей.
- В организме запускаются реакции интегральных регуляторных систем, где важная роль принадлежит вазоактивным и хемотаксическим веществам, определяющим степень воспаления.
- Дистрофические нарушения клеток и межклеточного вещества.
- На поверхности имплантатов абсорбируются протеины.
- На поверхности имплантата возрастает агрегация тромбоцитов, повышается коагуляция каскадного характера, выделяются цитокины, активируются специфические и неспецифические клеточные реакции.
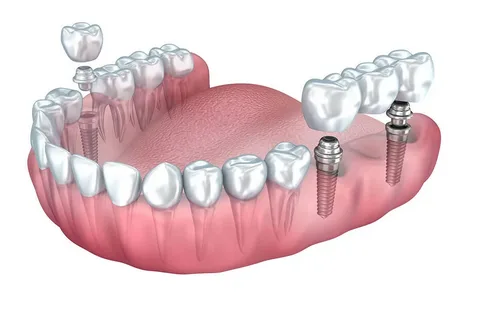
Рисунок 3. Тотальная реабилитация полости рта посредством имплантации.
Выявить ранние признаки экссудации и альтерации сложно, поскольку в течение первой недели преобладают репаративные процессы. Происходящие реакции в тканях приводят к наступлению тканевого ацидоза и нарастанию осмотического давления. На границе костной ткани и имплантата накапливаются продукты, которые вызывают нарушение гомеостаза, проницаемости сосудов. Основной критерий перехода от альтерации к стадии экссудации – это нарушение проницаемости сосудов.
Экссудация
Общая характеристика процессов экссудации
- Нарушается гемодинамика.
- Артериальная сосудистая гиперемия развивается под влиянием медиаторов воспаления, нарушаться отток крови и лимфы. Важная роль в осуществлении данных процессов принадлежит гистамину и серотонину.
- Наблюдается местный тромбоз.
- Отмечается ацидоз, приводящий к увеличению гидрофильности тканевых коллоидов, а, как следствие, коллагеновых волокон, что способствует замедлению в мелких сосудах кровотока вследствие ослабления стенок.
- Существенное замедление кровотока может вызвать стаз.
- Активируется система комплемента.
Экссудация и ее следствие – усиление отека выполняют защитную функцию, но приводят к нарастанию кровяного давления в мелких сосудах и осмотического давления в окружающих тканях. Результатом становится движение лейкоцитов в область повреждения. Миграция лейкоцитов всегда направлена в зону повреждения тканей. В случае благоприятного течения на третьи сутки после операции имплантации начинает восстанавливаться кровообращение в поврежденных тканях.
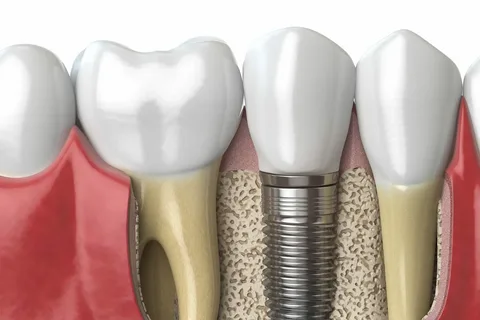
Рисунок 4. Плотный контакт кости с поверхностью ималантата.
Стадия пролиферации
На данной стадии наблюдается дифференцировка клеток, постепенно восстанавливается трофики тканей, что является доказательством заживления костной раны. Продолжительность данной стадии составляет порядка 6 недель, но начальные признаки могут появляться уже на третьи сутки после операции.
В прилегающей к имплантату соединительной ткани наблюдаются следующие процессы:
- новообразование сосудов,
- пролиферация и дифференцировка клеток,
- активация синтеза коллагена,
- перемещение клеточных элементов к очагу воспаления.
Происходит эпителизация раны, дифференцировка клеток, рост и ороговение эпителия. Развитие сосудистых анастомозов обуславливает восстановление микроциркуляции и повышение кислородного насыщения тканей, что ускоряет приток питательных веществ.
На стадии пролиферации происходят следующие репаративные процессы:
- незрелые элементы соединительной ткани преобразуются в молодую грануляционную ткань,
- образуется молодая рубцовая ткань,
- рубцовая ткань постепенно перестраивается.
Стадия регенерации
Регенерационные процессы наблюдаются уже с первых дней после имплантации, своего максимума они достигают к концу месяца. При условии исключения действия на тело имплантата нагрузок, вокруг него начинает образовываться костная ткань и налаживается ее кровоснабжение. Сформированная костная мозоль представлена волокнисто-хрящевыми элементами, что схоже с эндохондральным окостенением.
Налаживание трофики и приток к месту повреждения кислорода стимулируют локальную гемодинамику и микроциркуляцию, что оказывает благоприятное воздействие на реконструкцию костной ткани.
Минерализация кости обусловлена нагрузкой на имплантат. Без нагрузки костная ткань, которая находится в непосредственном контакте с имплантатом, имеет множество костномозговых пространств, пустот в губчатом веществе. Тогда как вокруг нагруженного имплантата определяется плотная сформированная костная ткань.
Рисунок 5. Вид в полости рта.
Цитогенез незрелых мезенхимных клеток и последующая дифференцировка их приводит к формированию матрицы, которая состоит из коллагена, гликозаминогликанов, гликопротеинов и гликолипидов, данная матрица подвергается перестройке. Незрелая матрица будущей кости реконструируется в ответ на действие нагрузки на имплантат, а также на физиологическую костную рецессию. Данные механизмы лежат в основе процесса приживления имплантата.
Если приживление протекает благоприятно, имплантат хорошо адаптирован, на его поверхности адвентициальные клетки дифференцируются и заполняют очаги поврежденной кости. Одновременно в костной ткани наблюдаются процессы резорбции и оссификации. Скорость минерализации новообразованной кости может достигать показателя 1 мм в день.
Все современные технологии, методики и инструменты для достижения стабильного результата имплантологического лечения собраны на онлайн-курсе Направленная регенерация и навигационная имплантация.