Наращивание альвеолярного гребня в эстетической зоне
В данной статье описывается и объясняется методика, которая позволяет эффективно создавать большой объем доступных твердых и мягких тканей в вертикальной плоскости без хирургического вмешательства. Также обсуждаются недостатки целенаправленного (вынужденного) удаления зубов.
О методиках и инструментах для достижения стабильного результата имплантологического и пародонтологического лечения на онлайн-курсе Направленная регенерация и навигационная имплантация.
Создание эстетической реставрации с помощью имплантата является проблемой для пациентов, у которых наблюдается альвеолярная резорбция и/или потеря прикрепленной десны, особенно когда у них высокая линия улыбки. Было предложено много способов восполнить потерю альвеолярного гребня, но большинство из них включали хирургические процедуры по добавлению костной ткани или ее заменителей, чтобы компенсировать потерю альвеолярной кости.
Этот случай представляет собой альтернативу способам увеличения костной ткани с использованием ортодонтического движения зубов в эстетической зоне у 62-летней женщины. Движение зубов облегчалось за счет размещения имплантатов, а также увеличения объема мягких тканей и костных контуров лица.
Снижение высоты альвеолярного гребня
Снижение высоты альвеолярного гребня (САГ) после удаления зубов является важным нерешенным физиологическим процессом, который вызывает физические, психологические и экономические проблемы у миллионов людей во всем мире. САГ — это хронический, прогрессирующий и необратимый процесс, имеющий многофакторное происхождение.
Atwood провел клиническое, цефалометрическое и денситометрическое исследование сокращения объема остаточного костного гребня у 76 беззубых пациентов. Он установил, что средняя скорость сокращения (убывания/уменьшения) нижней челюсти была в четыре раза выше, нежели у верхней челюсти.
Способы компенсации дефицита альвеолярного гребня
Одним из способов компенсации дефицита альвеолярного гребня является использование балочных костных трансплантатов. Эти трансплантаты преимущественно кортикальные, имеют склонность к небольшой резорбции и, как правило, очень хорошо соединяются (ассимилируются) с костью реципиента в течение относительно короткого периода времени. Они также поддерживают объем кости при введении имплантата и сохраняют ее плотность. Несмотря на имеющиеся многочисленные преимущества балочных трансплантатов для увеличения альвеолярного гребня, существуют осложнения при использовании их для горизонтального и вертикального увеличения (прироста) тканей.
Болезненность может возникать как из-за донора, так и со стороны реципиента. Со стороны донора болезненность симфиза может быть связана с такими осложнениями, как кровотечение, травма ментального нерва и повреждение мягких тканей в области щек, губ и языка, а также перелома пересаженной структуры. Могут возникать боли, отек, кровоподтеки и нейросенсорные дефицитные состояния, которые включают измененные ощущения в области нижней губы и подбородка. Повреждение ветвей нервов в области щеки могут быть вызваны такими осложнениями, как кровотечение, повреждение мягких тканей, повреждение нервной ткани, перелом балки и нижней челюсти.
Послеоперационная болезненность включает спазм жевательной мускулатуры, боль, отек, кровоподтеки и измененное ощущение в области нижней губы/подбородка и язычного нерва. Спазм жевательной мускулатуры, отек, кровотечение, боль, гематомы, инфекция, резорбция костей, нейросенсорные дефицитные состояния и отторжение трансплантата – все это может проявляться у реципиента.
Ортодонтическая экструзия зубов
«Ортодонтическая экструзия зубов» — это термин, использующийся для описания принудительного (целенаправленного) перемещения зубов в вертикальной плоскости с использованием умеренных сил. Было высказано предположение, что экструзия одиночных зубов может быть использована в качестве дополнительного метода в пародонтальной терапии, направленной на устранение или уменьшение угловых дефектов кости, без ущерба для прикрепления периодонта соседних зубов.
Влияние ортодонтической экструзии на пародонтальные ткани было оценено (доказано) как в клинических исследованиях, так и в экспериментах на животных. Ранние исследования, проведенные учеными, включая Oppenheim, Ritchey и Orban, а также Reitan показали, что:
- экструзия приводила к увеличению кости в области верхушки корня, а также в области альвеолярного гребня перемещенного зуба;
- альвеолярный гребень здорового периодонта будет иметь нормальную связь (1-2 мм) с эмалево-цементным соединением.
Batenhorst с соавторами сообщил, что экструзия зубов у обезьяны не только приводила к восполнению высоты костного гребня, но и к увеличению ширины прикрепленной десны. Van Venrooy и Yukna использовали собаку для оценки эффективности ортодонтической экструзии зубов, связанной с прогрессирующими заболеваниями пародонта. Авторы выдвигали зубы на расстояние от 3 мм до 4 мм и могли видеть, что на исследуемых зубах по сравнению с не выдвинутыми, воспаление тканей десны было менее выраженным, а пародонтальные карманы были менее глубокими. Они также обнаружили, что экструзия приводит к увеличению костного гребня. Было высказано предположение, что экструзия зубов с прогрессирующими заболеваниями пародонта:
- может перемещать поддесневую микрофлору в наддесневое положение;
- оказывать терапевтический эффект на пародонт.
Pontoriero и др., а также Kozlowsky и др. разработали метод экструзии зубов, который совмещал применение ортодонтических сил с резекцией надкостных прикрепленных волокон (волокнотомия). Комбинированная процедура была выполнена в серии клинических случаев и, как было установлено, способствовала экструзии отдельных зубов, но препятствовала сопутствующей миграции пародонта по отношению к коронке зуба.
Затем предварительно подготовленную часть зуба оставляли открытой и доступной для последующих процедур реставрации. Таким образом принудительное (целенаправленное) перемещение зубов имеет право на жизнь в качестве метода для изменения края десны. Самый универсальный набор клинических показаний для применения принудительного перемещения — это те случаи, когда нежелательно удалять десневую ткань в области соседних зубов и где хирургические процедуры по пересадке тканей не будут предсказуемы (т. е. будут покрывать поверхность корня). Идеальным показанием для принудительного (целенаправленного/вынужденного) перемещения зубов будет наличие искусственных коронок, когда рецессия появляется во время их размещения или в результате травмы.
Клинический случай
62-летняя женщина обратилась на кафедру прогрессивной ортопедии в Университете Южной Калифорнии. Ее основная жалоба была на повышение подвижности передних зубов на верхней челюсти, а также увеличение расстоянии между ними. Ее история болезни не была отягощена. Внутриротовое обследование показало подвижность II и III степени передних зубов на верхней челюсти, а также их колебания. (фото 1)
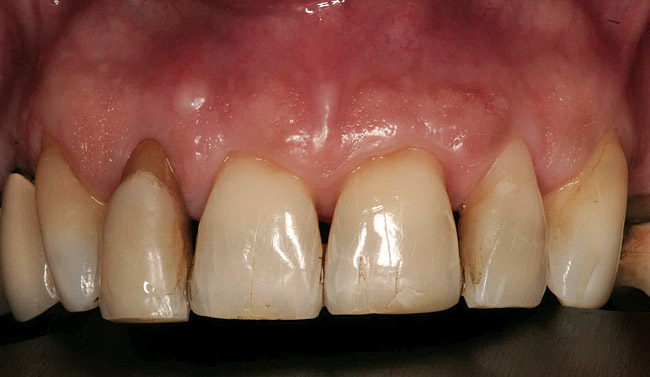
Фото 1
У пациентки отсутствовал спазм жевательной мускулатуры и ограничения открытия рта. Оценка ее рентгенограмм показала значительную потерю костной массы вокруг передних зубов верхней челюсти, до 80% потери прикрепления в области боковых резцов (Фото 2).
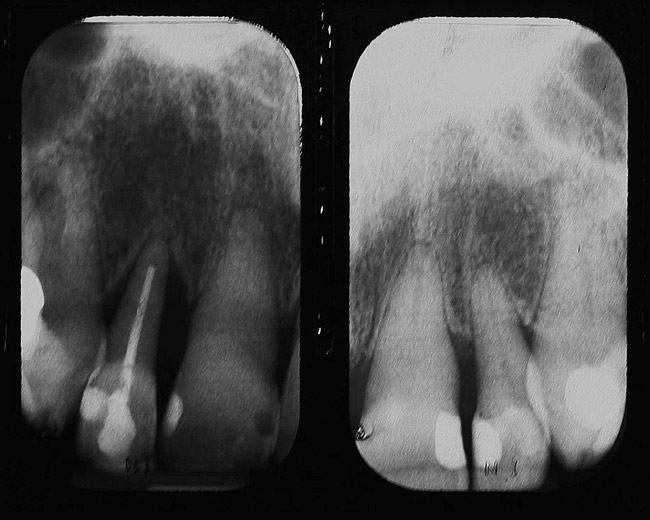
Фото 2
После сбора данных и проведения диагностики для пациента был разработан комплексный план лечения. Одним из диагнозов была потеря опоры. Авторы полагали, что это связано с чрезмерными усилиями, которые направлены по отношению к передним зубам на верхней челюсти. Они подвергались окклюзионной травме, которая и способствовала потере прикрепления, подвижности и колебаниям. С восстановлением опоры ожидалось снижение подвижности и возможное устранение колебаний зубов № 8 и 9 и, возможно, улучшение уровней прикрепления пародонта.
Пациентка не хотела использовать съемные протезы во время лечения. Первой фазой в плане лечения было удаление поддесневых зубных отложений и сглаживание поверхности корня передних зубов на верхней челюсти (фото 3 — фото 5), затем ортодонтическая экструзия зубов № 7 и 10.
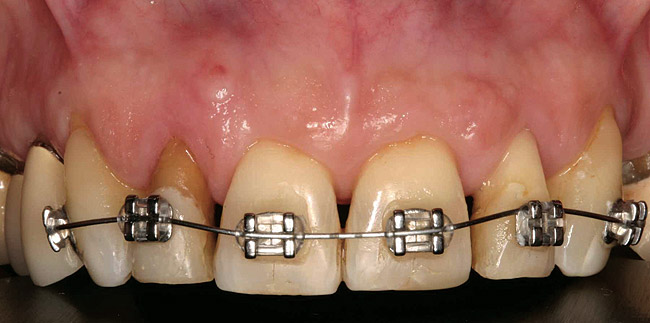
Фото 3
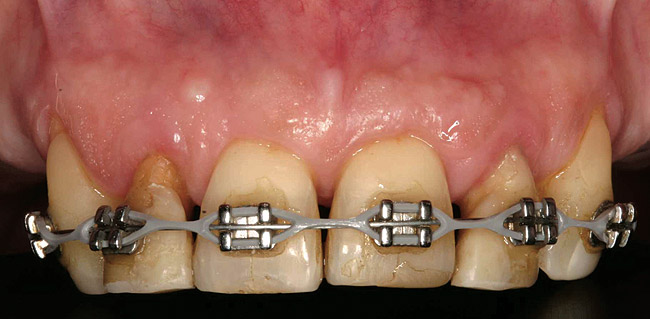
Фото 4

Фото 5
Спустя три месяца после экструзии зуб № 10 стал чувствительным, необходимо было провести пульпотомию. Через семь месяцев после экструзии доступный объем кости и мягких тканей был исследован клинически и рентгенологически. Объем твердых и мягких тканей считался достаточным для обеспечения возможности размещения имплантата с приемлемым результатом (рис. 6 и рис. 7).
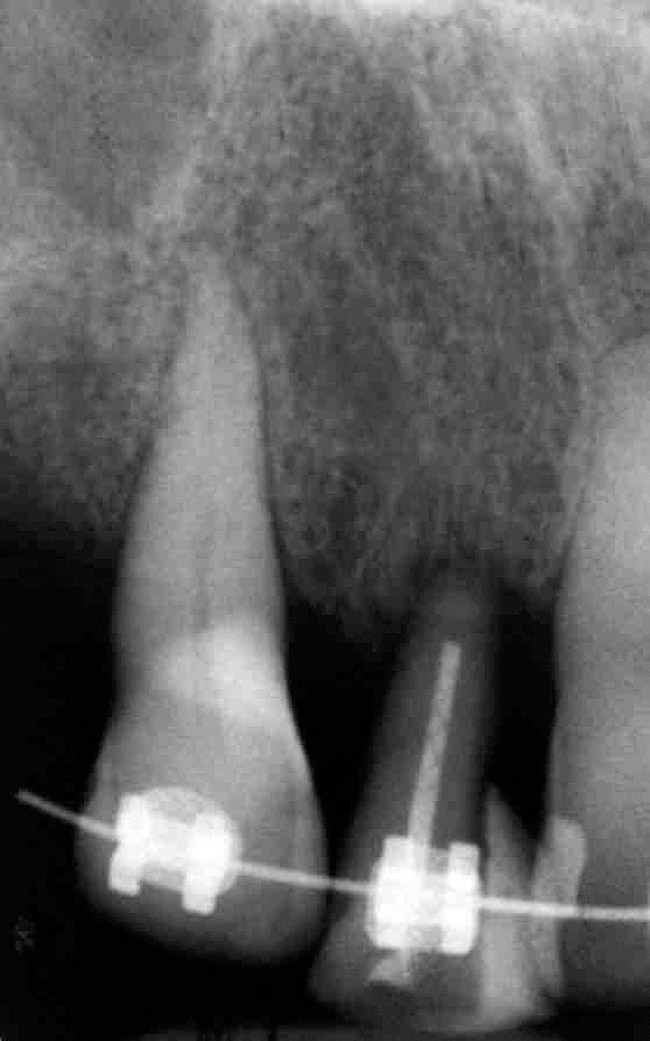
Фото 6
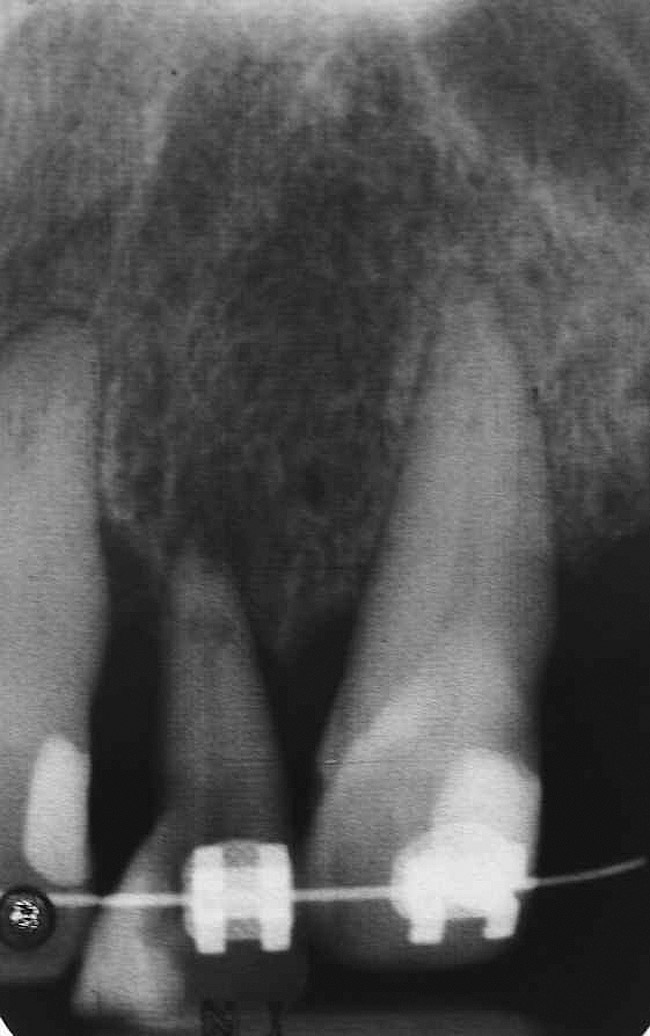
Фото 7
Боковые зубы на верхней челюсти были удалены максимально атравматично, немедленно были размещены имплантаты. Клинические коронки удаленных зубов были повторно закреплены к ортодонтическому аппарату в качестве временных реставраций (фото 8). Через пять месяцев были раскрыты имплантаты и сделаны оттиски. Также были зафиксированы на винты (в имплантатах) временные реставрации (рис. 9).
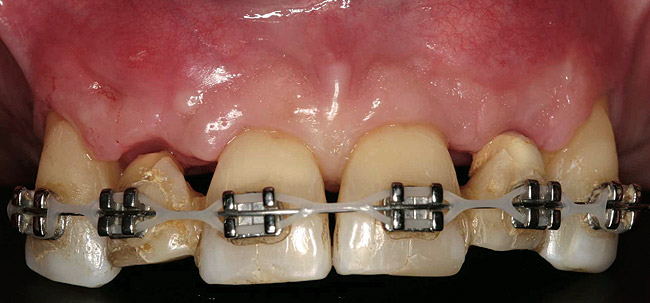
Фото 8
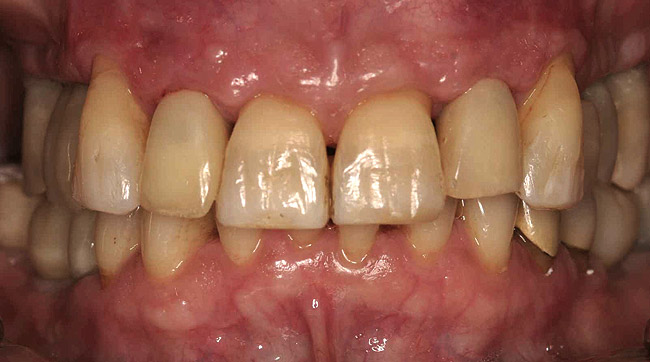
Фото 9
Одновременно с этим, поддерживаемые имплантатами временные реставрации были размещены на имплантаты, восстанавливающие задние зубы, тем самым восполняя опору. После удаления ортодонтических конструкций подвижность центральных резцов была снижена до менее чем 1 степени.
После того, как мягкие ткани восстановились и в течение 4 недель был образован контур в области временных реставраций, при снятии оттисков использовалась индивидуальная ложка, чтобы дублировать контуры мягких тканей на отлитой модели. Это позволило технику изготовить контуры подслизистой для окончательных реставраций идентичные тем, что были созданы в области временных реставраций (фото 10).
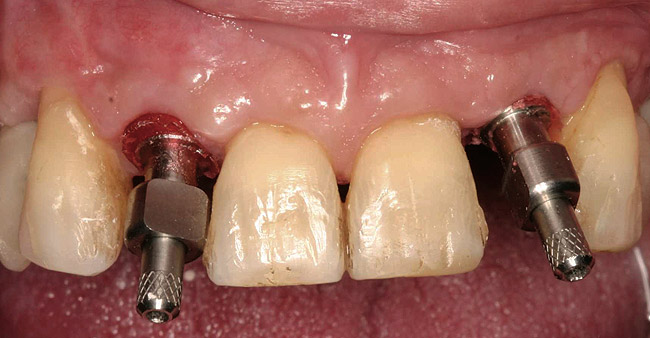
Фото 10
Окончательные реставрации были установлены через 2 месяца. Хотя у зубов №№ 8 и 9 была потеря адгезии, их подвижность снизилась, было установлено, что при надлежащем уходе у них был благоприятный прогноз. Обследование, отраженное на фото 11 показывает, как клинически, так и рентгенологически, что была получена приемлемая эстетика, а имплантаты хорошо интегрированы. Сравнение на фото 12 и 13 показывает улучшения, которых достигли к моменту завершения лечения.
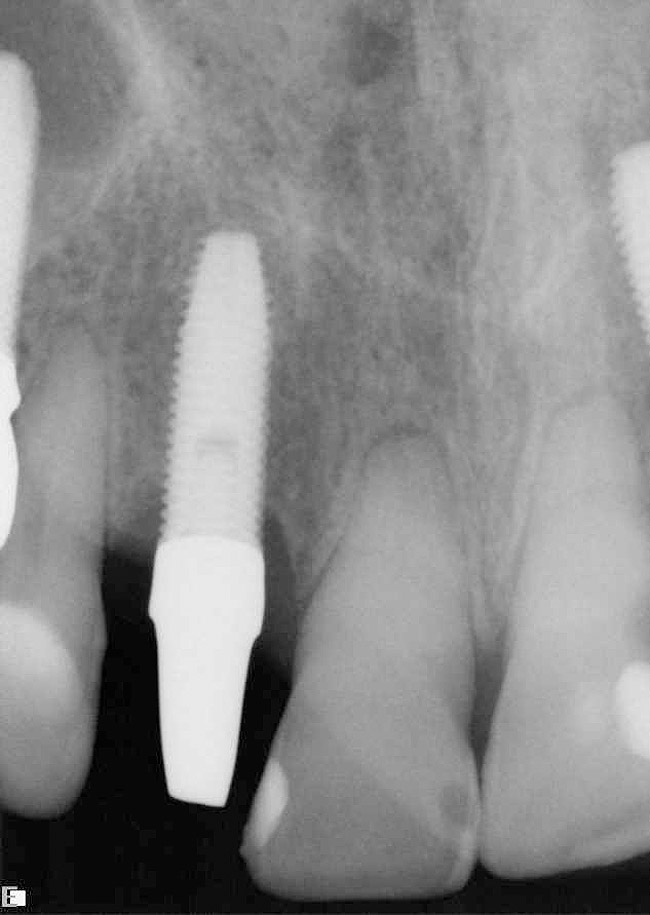
Фото 11
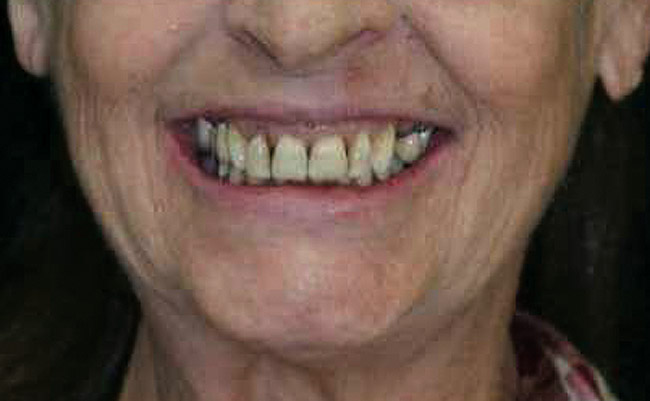
Фото 12
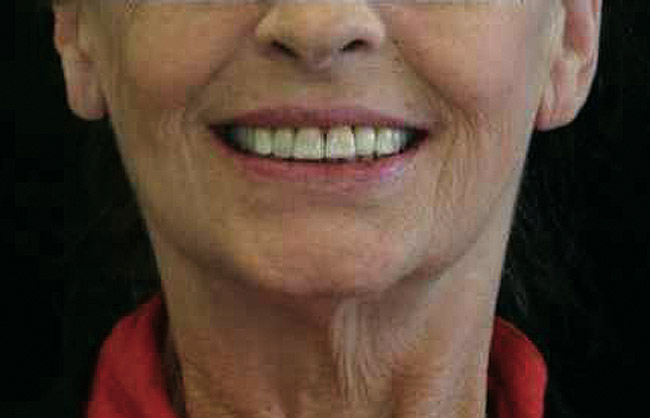
Фото 13
Способы лечения у пациентов с заболеваниями пародонта
Остеоинтегрированные имплантаты позволяют пациентам, у которых отсутствуют зубы, заменить их наиболее консервативным способом, экономя время на подготовку соседних зубов. Также они имеют хорошо зарекомендованный успех. Однако другие проблемы, возникающие из-за эстетики мягких тканей вокруг имплантатов зубов во многом зависят от объема твердых и мягких тканей. Эти проблемы обусловили необходимость создания новых критериев при планировании лечения пациентов, подверженных риску заболеваний пародонта.
Одним из таких критериев на первом плане должна быть подготовка адекватного по размеру и объему места для имплантата. Оно должно быть таким, чтобы эстетика вокруг имплантата была приемлемой. Дополнительные аспекты планирования лечения, которые следует учитывать, заключаются в том, могут ли быть сохранены любые зубы с точки зрения пародонтального протезирования, а также следует ли удалять зубы. Также нужно учитывать методики, которые при необходимости могут увеличивать потенциальное место для нервных окончаний.
Оптимальную последовательность размещения имплантатов и хирургические методы лечения слизистой оболочки также нужно принимать во внимание. Одна из наиболее сложных проблем возникает, когда размещение имплантатов необходимо продолжать, несмотря на удаление дефектов у пациентов, подверженных риску заболеваний пародонта. Важно сначала понять, как идеально поступить с остаточными дефектами, которые часто могут быть связаны с удалением зубов. Дабы разместить имплантаты, которые могут обеспечить восстановление опоры, предназначенной для поддержания функциональной и эстетической гармонии с соседними естественными зубами.
Удаление зубов, сопровождаемое немедленным размещением имплантатов, пропагандируется как более целесообразный подход по замене проблемных зубов с помощью имплантатов.
Улучшение архитектуры как мягкой, так и твердой ткани благодаря эффективному экструзионному перемещению зубов хорошо себя зарекомендовало. Brown и Ingber подчеркивают, что вертикальное молярное и принудительное (вынужденное) выдвижение — это методы корректировки костной и десневой топографии. Волоконно-десневой аппарат не обладает эластичностью, поэтому растягивая его во время перемещения зубов, снимается напряжение на альвеолярной кости. Широко известно, что это напряжение стимулирует снижение кости в области альвеолярного гребня. Экструзионное перемещение зубов также увеличивает объем мягких тканей за счет увеличения зоны прикрепленной десны. Это увеличение происходит из-за того, что во время этого типа перемещения, десневой край мигрирует в сторону коронки, в то время как мукогингивальное соединение остается стабильным
Альвеолярный костный гребень является важной основой для уровней десны. Расположение этих соотношений является важным способом оценить, какие уровни десны будут после вмешательства: чем больше расстояние от костного гребня до свободного края десны (СКД), тем выше риск потери ткани после инвазивной процедуры. Ортодонтическая экструзия рекомендуется, если расстояние до костного гребня составляет 3 мм и более. При этом уровни десны должны быть достаточно сбалансированы, чтобы компенсировать последующую костную резорбцию и потенциально большую потерю мягких тканей, вызванную перемещением костного гребня в сторону коронки зуба.
Соотношение между межапроксимальной костной тканью также описано и имеет тесные взаимоотношения; размеры основываются исходя из наиболее коронково-расположенной части межапроксимального костного гребня соседних зубов и не связаны с межпроксимальным положением костного гребня удаляемого зуба. Поэтому, если межзубный сосочек имеет размер> 4 мм (низкий гребень), то на соседних зубах предсказуемо будет некоторая межапроксимальная потеря мягких тканей после экстракции на глубину от 3 мм до 4 мм.
Ортодонтическая экструзия поврежденного зуба не улучшит положение высоты межапроксимального сосочка. Эта высота определяется уровнями прикрепления периодонта к соседним зубам. Когда выдвинутый зуб удаляется, высота наружной кости будет увеличена по сравнению с уровнем перед началом выдвижения, но межапроксимальная высота кости останется в основном без изменений.
Следует сказать об ограничениях (противопоказаниях) принудительного удаления; прирост в уровнях и объеме кости в значительной степени зависит от внешнего состояния зубов № 7 и 10. Это отражается клинически на улучшенных контурах мягких тканей лица в результате реставрации на имплантатах зубов № 7 и 10. Вынужденное удаление этих двух зубов мало помогло улучшить межпроксимальную высоту кости, поскольку она определяется уровнями прикрепления к соседним зубам. Это отчетливо показывает обзор рентгенограмм (рис. 6 и рис. 7). Обратите внимание на уровни кости после принудительного удаления и ретенции, на рентгенограммы после установки реставраций. Хорошо видно, что минимальное или незначительное улучшение уровней мягких тканей было в межапроксимальной области.
Выводы
Авторы проанализировали часть контролируемой экструзии зуба как способ, при котором положение края десны и костного гребня может быть изменено в сторону коронки до того, как зуб будет удален. Также обсуждались ограничения на применение этой методики. Такой подход может создать больший объем доступной костной и мягкой тканей в вертикальной плоскости без хирургического вмешательства, сосредоточив внимание на изолированных деформациях при подготовке к размещению имплантата.
Подробнее о мини-имплантация в ортодонтии на онлайн-курсе для ортодонтов и хирургов Школа ортодонтии Сергея Попова. Модуль 1. Мини-имплантация в практике ортодонта.
http://www.aegisdentalnetwork.com/
