Разделительные мембраны в практике хирургической пародонтологии
В арсенале специалистов, занимающихся хирургической пародонтологией на сегодняшний день насчитывается несколько десятков различных хирургических техник, большинство из которых имеют лишь незначительные отличия друг от друга. Для достижения эффективного результата лечения достаточно овладеть хотя бы несколькими из них, которые прекрасно себя зарекомендовали в процессе клинического применения, а отдаленные результаты их достаточно гарантированы, что наиболее ценно для хирургов-пародонтологов, только начинающих свою практику.
О преимуществах использования мембран для направленной тканевой регенерации на вебинаре Регенеративная хирургия тканей пародонта при внутрикостных дефектах и дефектах в области фуркации.
Эффективность оперативных вмешательств определяется показаниями к их использованию, что зависит от формы заболевания, глубины поражения, состояния десневого края, нарушений в области фуркации, резорбции альвеолярного гребня, степени обнажения корня и общесоматического здоровья пациента.
Направленная регенерация тканей: хирургический протокол
Данная манипуляция выполняется в области нескольких зубов поскольку более обширное вмешательство провоцирует ухудшение кровоснабжения.
Методика операции
Обезболивание области операции.
Далее рассекается межзубный сосочек и производятся вертикальные разрезы небольшой протяженности, после этого приступают к отслаиванию слизисто-надкостничного лоскута.
Следующим этапом является очистка поверхностей зубов от поддесневых отложений, это можно делать разными способами: химически и механически. Химический способ предполагает применение аппликации 18 % раствора лимонной кислоты в течение одной минуты или 0,1 % гипохлорита натрия.
Воздействия такой аппликации на поверхности корней достаточно для полного удаления микробных токсинов и белковых конгломератов, которые оседают там в процессе формирования пародонтальных карманов либо на фоне рецессии десны. Что касается рецессии десны, если она возникла относительно давно, дентинные канальцы в этой области будут плотно замурованы белковыми и солевыми отложениями, поверхность корня выглядит гладкой, отполированной. Если оставить поверхность корня гладкой, нельзя рассчитывать на надежное соединение с поверхностью корней слизисто-надкостничного лоскута, а спустя некоторое время после операции начнется проседание десны.
Рисунок 1. Рецессия десны.
Под влиянием лимонной кислоты раскрываются устья дентинных канальцев. В будущем в них запустятся процессы регенерации благодаря формированию цементных «гвоздей», а также обнажению коллагеновых волокон. Схожий, но не такой выраженный эффект наблюдается при воздействии гидрохлорида тетрациклина, который выпускается в форме увлажненного порошка, его накладывают на участок поражения на несколько минут. Впитываясь в структуры коллагена и ткани зуба, препарат оказывает местное противомикробное воздействие.
Для обработки корневой поверхности применяется также фибронектин, улучшающий благодаря адгезии фиксацию лоскута, стимулирующий пролиферацию и рост фиброцитов, обеспечивающий сохранность сформировавшегося лоскута. Применяют данный раствор в форме аппликаций, но лишь после предварительного воздействия лимонной кислоты или тетрациклина. При этом важно учесть слабую деминерализующую способность этого препарата. Далее производят анализ дефекта, его конфигурацию и величину, исходя из этих параметров подбирается мембрана. Последняя должна обеспечить перекрытие области дефекта на несколько миллиметров по всему периметру.
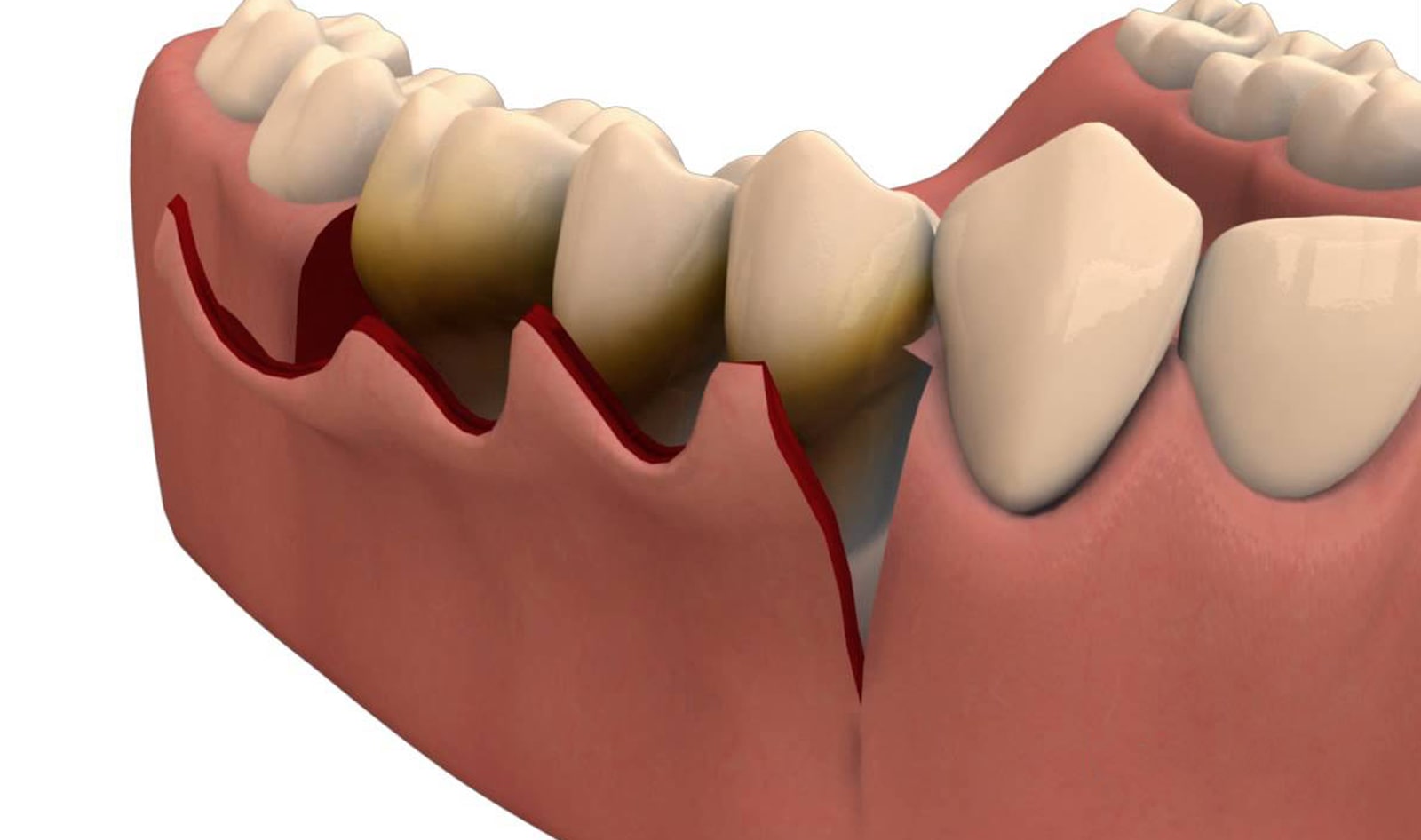
Рисунок 2. Отслойка слизисто-надкостничного лоскута.
Существует также техника остеотомии кортикальной пластинки в области, которая находится непосредственно под мембраной. В этом случае фиксация мембраны происходит посредством особого материала в области шейки зуба, не доходя до уровня предполагаемого нового зубодесневого прикрепления (выше на два миллиметра от эмалево-цементной границы).
Далее укладывают на место лоскут, который фиксируется в межзубных промежутках швами. Спустя два месяца после применения нерезорбируемой мембраны, вновь выполняют обезболивание и рассечение десны в межзубных промежутках в области предыдущих разрезов. Слизисто-надкостничный лоскут немного смещается, швы, фиксирующие мембрану, разрезаются. Мембрана извлекается резким движением, далее лоскут перемещается и укладывается на место, фиксируется кетгутовыми швами.
Мембраны, выполненные из никелида титана, обладают способностью к интеграции с окружающими тканями, это исключает необходимость повторных хирургических манипуляций по извлечению мембраны. Техника использования тканевого имплантата из никелида титана не предполагает применения особых приспособлений и средств, это является основополагающим фактором для рекомендации данного протокола для оптимизации механизмов репаративной регенерации костной ткани в хирургии пародонта в разных клинических случаях.
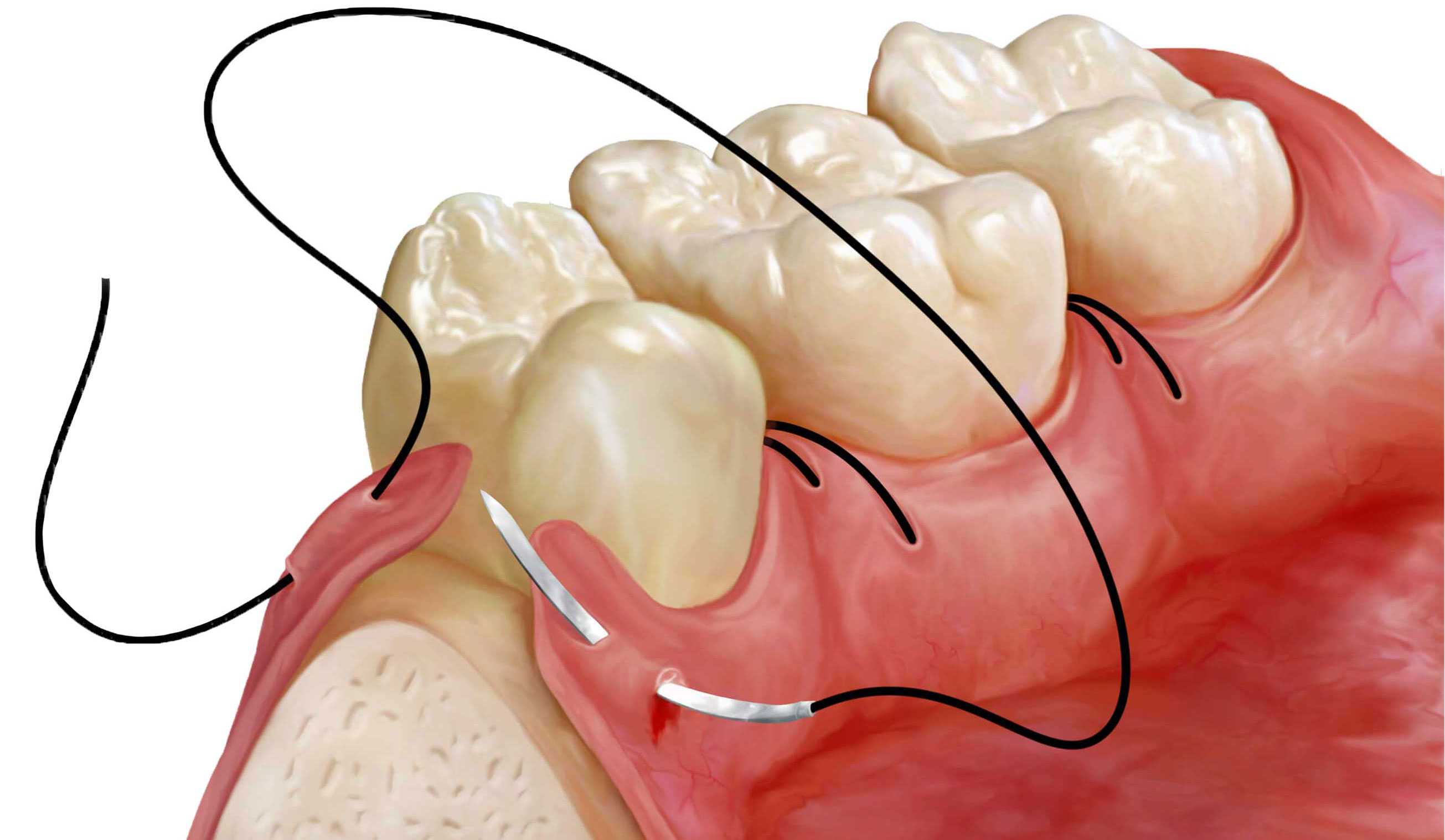
Рисунок 3. Наложение швов.
Сочетанное использование костных трансплантатов и коллагеновых мембран в более чем 90 % клинических ситуаций приводит к образованию соединительно-тканных формирований, а также способствует заполнению костных дефектов более чем на половину.
Комбинированное применение с костными трансплантатами
Согласно классификации по Bernard костные трансплантаты подразделяются на следующие классы:
- остеокондуктивные;
- остеоиндуцирующие.
Остеокондуктивные трансплантаты обеспечивают создание каркаса, напоминающего матрицу, в которой формируются новые костные элементы. Среди представителей этого класса выделяют высушенные или замороженные:
- гидроксиапатитовые керамические составы;
- костные аллотрансплантаты.
Остеоиндуцирующие трансплантаты способствуют высвобождению факторов, которые стимулируют процессы регенерации, при этом никакого подобия каркаса не образуется. Представителями данной группы являются костные аллотрансплантаты декальцинированные и деминерализованные.
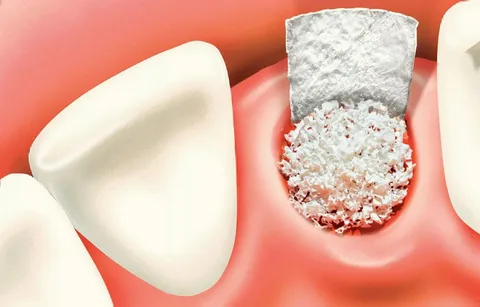
Рисунок 4. Применение костного трансплантата.
Fibrine Riche Plaguettes
На сегодняшний день наиболее перспективным считается направление увеличения долгосрочной эффективности регенерации за счет применения средств, которые активируют регенерацию периодонтальной связки и кости. Среди этих препаратов больший интерес представляет тромбоцитарный фактор роста FRP, это тромбоцитарная масса, которая содержит большое количество фибрина.
Факторы роста представляют собой естественные пептиды, родственные гормонам, однако действие их исключительно локальное, они в свободной форме в крови не встречаются. Факторы роста отвечают за регулирование роста клеток, контролируют выполнение клетками их функций, обладают способностью к эволюции и трансформации в клетки соединительной ткани, связок, костей, эпителия.
Рисунок 5. Получение тромбоцитов с высоким содержанием фибрина.
Чтобы получить тромбоцитарную массу с высоким содержанием фибрина, применяется центрифуга FRP, также необходим набор специальных пробирок. Непосредственно перед оперативным вмешательством осуществляется забор кровив пробирки, далее кровь подвергается циклу центрифугирования в течение 12 минут на скорости 2600 оборотов в минуту. В результате центрифугирования в пробирках формируются следующие фракции:
- в самом нижнем слое оседают эритроциты;
- в верхней остается плазма, которая содержит минимальное количество тромбоцитов;
- в середине находится сгусток, в котором определяется основная масса тромбоцитов, его осторожно извлекается пинцетом, переносят на стерильную поверхность.
Преимуществом данной методики является то, что кровь не подвергают воздействию антикоагулянтами, сильной вибрации, а это важнейшие условия получения на выходе тромбоцитов с максимально высоким содержанием фибрина. Кровь не подвергается каким-либо иным манипуляциям, а следовательно, препятствий для ее применения нет. Введение данных факторов в ограниченную мембраной область наряду с костными трансплантатами вызывает существенную стимуляцию регенерации.
Послеоперационное ведение и диспансерный учет
После выполнения оперативного вмешательства пациенты ставятся на диспансерный учет, что включает в себя общее наблюдение и контроль местного статуса:
- состояние слизистой в области десневого края;
- пародонтальный индексный контроль;
- сохранение или ликвидация пародонтальных карманов;
- наличие подвижности зубов;
- выполнение контрольной рентгенографии;
- оценка стойкости капилляров;
- проведение реопародонтографии и остеометрии;
- оценка общей и местной неспецифической защиты.
Все эти мероприятия позволяют составить прогноз и выяснить динамику процесса. Важнейшим критерием является состояние пародонтальных тканей.
О биологических принципах направленной костной регенерации на вебинаре Рассасывающиеся мембраны в направленной костной регенерации.