Одонтогенный гайморит. Клиника, дифдиагностика
Размер гайморовой пазухи при рождении составляет менее 10 мм в любом из направлений. К возрасту 12-14 лет дно пазухи располагается на уровне дна полости носа. Окончание роста пазухи соответствует моменту прорезывания всех постоянных зубов. Верхнечелюстная пазуха сообщается с носовой полостью посредством отверстия в среднем носовом ходу.
Принципы лечения пациентов с заболеваниями верхнечелюстной пазухи рассмотрены на онлайн-курсе Патологии верхнечелюстной пазухи: роль ЛОР-врача и стоматолога.
Особенности анатомического строения
Верхнечелюстная пазуха является наиболее крупной из всех околоносовых пазух. Ее конфигурация напоминает четырехгранную пирамиду:
- дно орбиты – это верхняя стенка,
- основание альвеолярного отростка – это нижняя стенка,
- латеральная поверхность носа – медиальная стенка,
- скуловой отросток челюсти от ее бугра – это латеральная стенка,
- альвеолярный отросток и тело челюсти составляют переднюю стенку, они также выступают в качестве стенок крылонебных и подвисочной ямок.
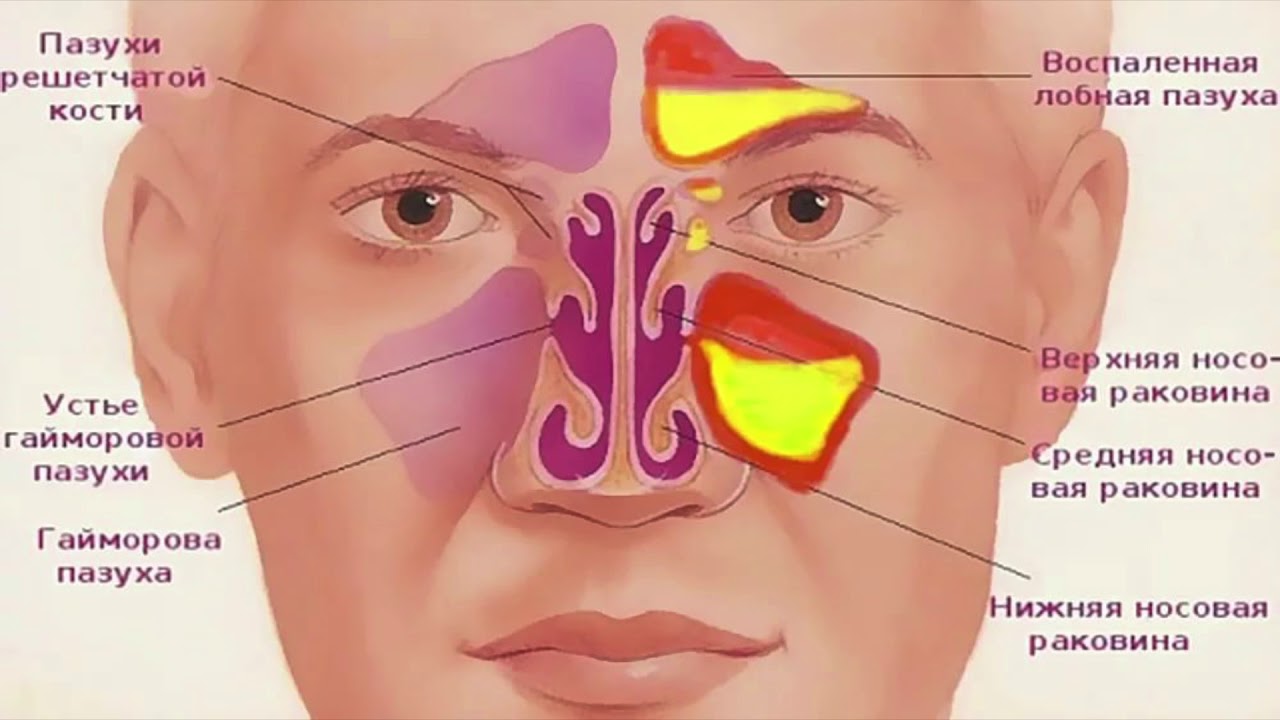
Рисунок 1. Придаточные пазухи.
Объем пазухи у взрослого человека в среднем равен 15 см3. Слизистая гайморовой пазухи – это продолжение слизистой носа, которая прорастает из носа благодаря естественным отверстиям. Выстлана она мерцательным многорядным эпителием с рыхлой соединительной основой, которая обильно кровоснабжается.
Классификация гайморитов
По своему происхождению гаймориты можно разделить на следующие виды:
- риногенные;
- одонтогенные;
- травматические;
- гематогенные.
Одонтогенный гайморит
Одонтогенное воспаление – это воспалительный процесс, возникший в верхнечелюстной пазухе вследствие проникновения в нее токсинов или инфекции из одонтогенного очага.
Выделяют следующие причины воспаления и источники инфицирования гайморовой пазухи:
- очаги воспаления в области апексов первых моляров и вторых верхних премоляров, реже других жевательных зубов;
- заболевания пародонта;
- остеомиелиты челюсти;
- механическое проталкивание распада из канала в пазуху;
- околокорневые кисты;
- проталкивание отломков эндодонтических инструментов;
- неосторожные манипуляции после удаления зуба при выскабливании гранулем в процессе ревизии лунки.
Патологический процесс, длительно существующий в пародонте или в периапикальных тканях верхних зубов, корни которых прилежат ко дну пазухи, не сразу способствуют развитию гайморита, хотя инфицирование пазухи, бесспорно, возникает в результате соприкосновения либо разнесения инфекции по лимфатическим капиллярам. Частые обострения патологического процесса в периапикальных очагах, прилежащих к пазухе, провоцируют видоизменения ее слизистой, подготавливая последнюю к развитию воспаления.
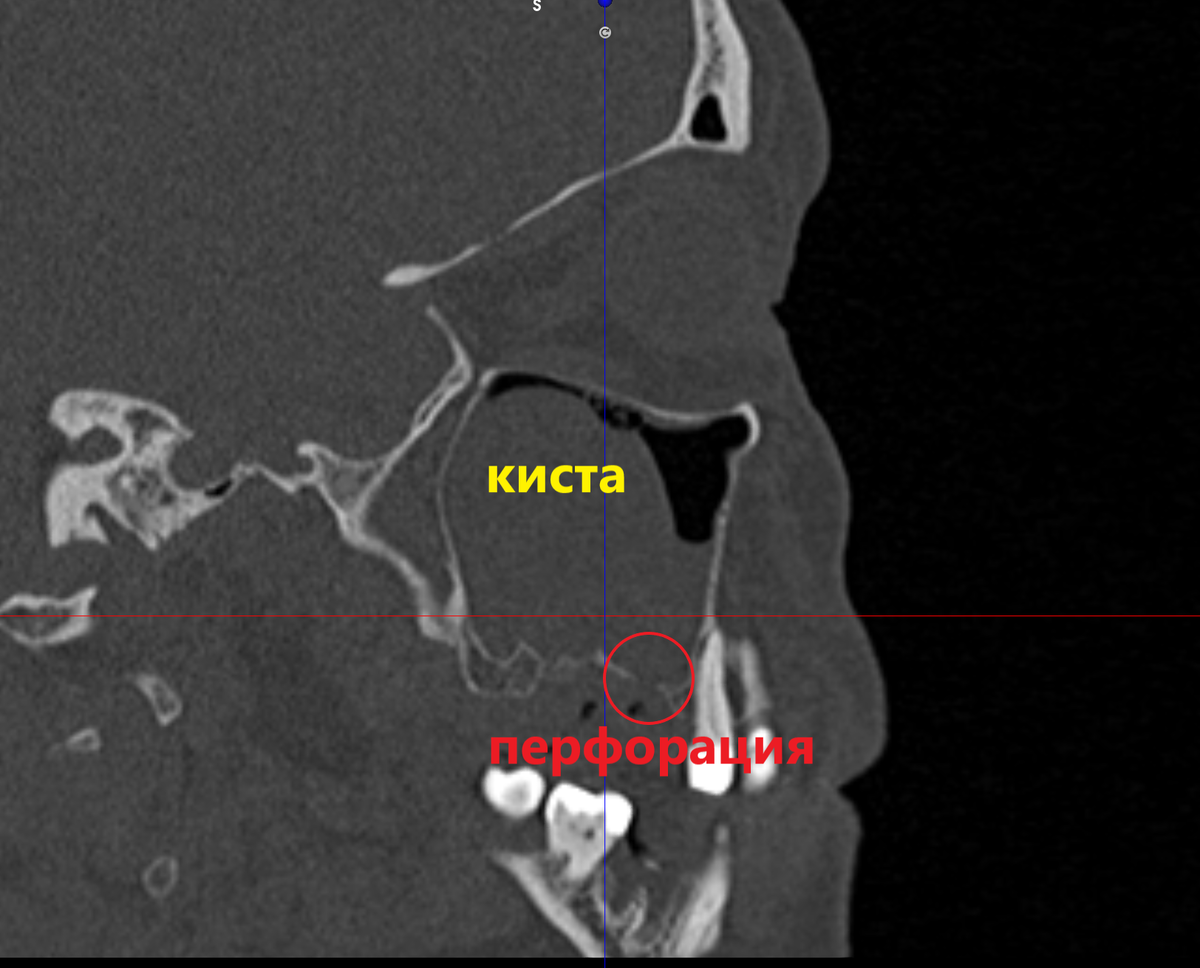
Рисунок 2. Перфорация верхнечелюстной пазухи.
Макроскопически определяется припухлость, отек и утолщение слизистой оболочки пазухи. Микроскопические изменения: обильная полинуклеарная инфильтрация, десквамация эпителия, которая по мере прогрессирования вызывает формирование эрозий.
Одонтогенные гаймориты. Классификация
Все одонтогенные гаймориты можно разделить на острые формы, которые в свою очередь делятся на:
- катаральный,
- серозный,
- геморрагический,
- фиброзно-гнойный.
Также хронические формы:
- пристеночно-гиперпластический,
- полипозный.
Тип воспалительной реакции зависит от характера экссудата. Если причиной воспаления являются бактерии, а одонтогенный гайморит чаще всего имеет бактериальную природу, процесс протекает с образованием гноя. При вирусной природе воспаление катаральное, серозное или геморрагическое.
Клиническая картина острого одонтогенного гайморита
Вначале заболевание сопровождается ощущением напряжения и давления в области воспаленной пазухи, нос заложен с одной стороны. Пациенты жалуются на боль и тяжесть в области пораженной верхней челюсти, которая усиливается при наклоне вниз головы, ухудшение обоняния, появление слизи из ноздри на стороне воспаления.
Рисунок 3. Рентгенологические признаки гайморита.
Интенсивность болей с развитием воспалительных явлений усиливается. Иррадиация боли наблюдается в глаз, висок, лоб, верхние зубы. На стороне поражения из носового хода выделяется слизь, процесс усиливается при наклоне головы, обоняние пропадает.
Страдает общее состояние пациента:
- повышается температура,
- возникает головная боль,
- усталость,
- слабость,
- отсутствие сна.
Внешний осмотр определяет припухлость нижнего века и щеки, пальпация fossa Canina болезненная. Во рту имеется одонтогенный источник, спровоцировавший развитие воспаления верхнечелюстной пазухи. Перкуссия верхних зубов (жевательных) на стороне воспаления вызывает боль. Местно обнаруживаются гиперемия и отек слизистой (преимущественно нижней носовой раковины),в среднем носовом ходе – гнойные выделения. Для подтверждения наличия гноя рекомендуется произвести пункцию и аспирацию при помощи шприца содержимого. При рентгенологическом исследовании отмечается затемнение верхнечелюстной пазухи разной интенсивности.
Хронический одонтогенный гайморит
Частая причина развития – это результат невылеченного острого процесса, однако заболевание может быть первично хроническим без предшествующих острых проявлений, вследствие инфильтрирования пазухи из одонтогенного очага микрофлорой во время перфорации дна пазухи при экстракции верхних зубов.
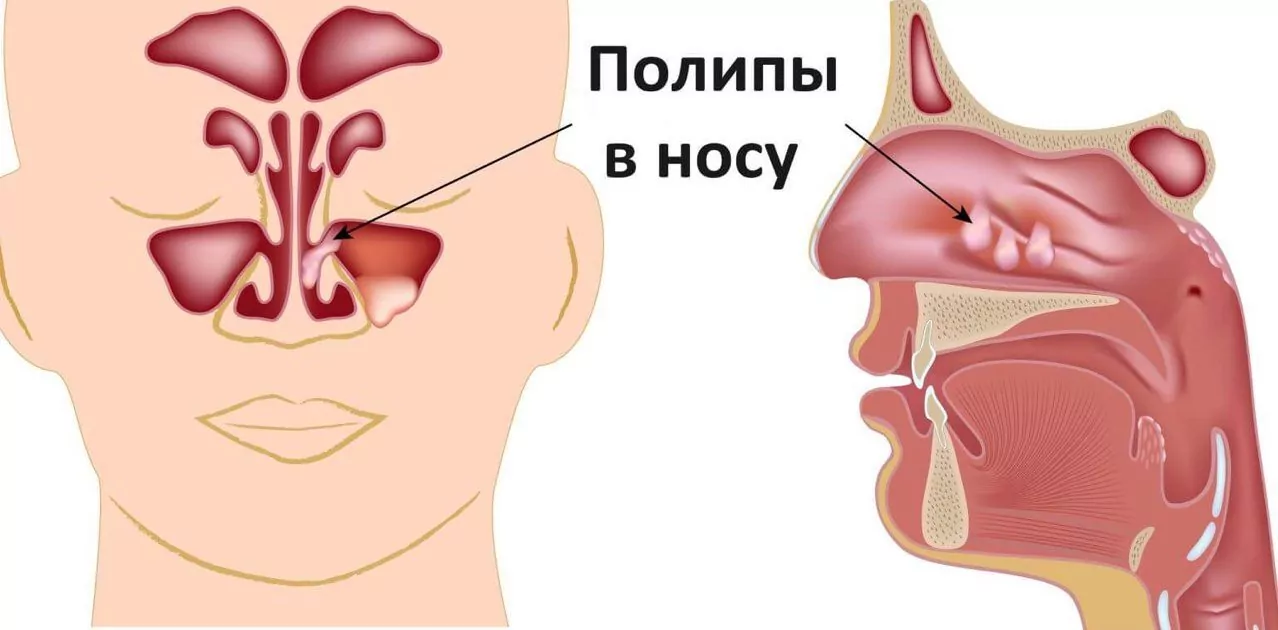
Рисунок 4. Полипозная форма.
Изменения слизистой определяются степенью поражения и характером патологического процесса. Может наблюдаться отек и утолщение некоторых участков слизистой нижней поверхности пазухи, а могут формироваться грануляции или выбухания слизистой, имеющие широкое основание, что характерно для полипозной формы. Отмечается гнойное или с примесью слизи отделяемое.
Микроскопически преобладают признаки продуктивных реакций. Эпителиальный слой резко утолщается. На поверхности эпителия образуются эрозии, иногда даже язвы.
Типичные симптомы:
- гнойные с одной половины носа,
- выделения часто зловонные,
- затруднено носовое дыхание,
- головная боль преимущественно односторонняя,
- тяжесть в голове,
- иррадиация боли по ходу ветвей тройничного нерва.
Рентгенологические признаки:
- Уменьшение прозрачности пазухи, на фоне скопления гноя картина становится более интенсивной и гомогенной.
- Пристеночная «вуаль», а также тени различной величины определяются при полипозной форме.
Высокой информативностью обладает контрастная рентгенография, позволяющая уточнить диагноз, выяснить расположение и протяженность патологического очага.
Одонтогенный гайморит. Дифференциальная диагностика
Отличительные признаки одонтогенного гайморита от риногенного:
- одностороннее воспаление, при риногенном процессе – двухстороннее;
- поражение слизистой только в области дна (в случае риногенного воспаления в процесс вовлекается вся слизистая);
- зубная боль предшествует заболеванию, имеется одонтогенный очаг.
Рисунок 5. Область исследования при подозрении на синусит.
Отличия от аллергического гайморита:
- отсутствие одонтогенного источника при аллергическом воспалении;
- более продолжительное течение аллергического гайморита с ремиссиями и обострениями;
- воспаление аллергического происхождения распространяется на слизистую носа и других пазух.
Дифдиагностика с периодонтитом:
- отсутствие заложенности носа, ощущения тяжести;
- отсутствие носовых выделений;
- разрушенный кариесом зуб в полости рта;
- рентгенологические изменения в пазухе отсутствуют, но имеются в области апекса зуба.
С невралгией:
- боль приступообразная, самопроизвольная,
- тенденция к периодичности приступов;
- «триггерные» зоны;
- выделений из носа нет, обоняние не нарушено;
- рентгенологические признаки воспаления отсутствуют;
- температура не повышается.
Дифдиагностика хронического одонтогенного гайморита
Отличия от околокорневых кист:
- выбухание и деформация альвеолярного отростка челюсти или клыковой ямки;
- куполообразное очертание границы изменения прозрачности на рентгенограмме.
Отличительные признаки одонтогенного гайморита в хронической форме от злокачественной опухоли:
- боль при новообразовании более упорная, постоянно усиливается;
- выделения из носа имеют примесь крови;
- противовоспалительная терапия не эффективна;
- характерно смещение глазного яблока, деформация пазухи;
- опухолевидные разрастания определяются в лунке после удаления зуба, в носу.
Лечение
Лечение заключается в ликвидации одонтогенного очага воспаления, налаживании дренирования пазухи на протяжении нескольких недель. Пазуху промывают растворами антисептиков.
Хирургическое лечение показано при наличии пристеночно-гиперпластического разрастания слизистой пазухи, при полипозной форме, не эффективности консервативного лечения, прорастании кист в пазуху или проталкивании в нее инородных тел.
Классификация, этиология, клиническая картина, диагностика и лечение верхнечелюстного синусита подробно описаны на вебинаре Лечение патологий верхнечелюстной пазухи для успешного синус-лифтинга.
