Хронический гайморит зубного происхождения: обязательен ли внешний хирургический подход?
Машинный перевод
Оригинальная статья написана на языке EN (ссылка для ознакомления) .
Цель: В исследовании оценивалась минимально инвазивная техника, основанная на эндоскопическом шейвере, для лечения хронического гайморита зубного происхождения.
Дизайн исследования: Было проведено ретроспективное многопрофильное исследование медицинских карт в двух клиниках всех пациентов, у которых был поставлен диагноз хронического гайморита зубного происхождения и которые были лечены с использованием данной техники.
Методы: Пациенты были разделены на две основные группы: пациенты с хронической оральной антральной фистулой и без нее. Данные пациентов были собраны и проанализированы.
Результаты: Семьдесят пациентов в возрасте от 16 до 62 лет перенесли операцию с использованием эндоскопической техники. Тридцать девять пациентов имели оральную антральную фистулу различных локализаций, наиболее распространенной была фистула третьего моляра (26 случаев). В 21 синусе были обнаружены инородные тела, среди которых корни зубов (в 11), зубные пломбы (в 7) и пакеты (в 3). Грибковый шар был найден в шести синусах. Хирургическая техника включала ретроградную резекцию крючковидного отростка, увеличение естественного гайморового остия сзади и удаление полипов и инородных тел из синуса через среднюю антростомию. Подход через оральную антральную фистулу облегчал дополнительный доступ к альвеолярной ямке. Удаление полипов из альвеолярной ямки проводилось с использованием микро-дебридера, который вводился через фистулу под эндоскопическим контролем через носоантральное окно. Фистула была закрыта в два слоя. Хорошие результаты были получены у всех, кроме четырех пациентов, в течение до 3 лет. Осложнений не возникло. Общий уровень восстановления после первичной операции составил 94,7%.
Заключение: Эндоскопический подход к хроническому гаймориту зубного происхождения является новым, надежным методом, связанным с меньшей заболеваемостью и более низкой частотой осложнений.
Введение
Хронический гайморит зубного происхождения (ХГЗП) является распространенным заболеванием, но его распространенность часто недооценивалась. Исследования показывают, что хроническое воспаление в гайморовой пазухе имело зубное происхождение в 14% до 24% случаев. Хронический гайморит зубного происхождения может быть вызван следующими факторами: хронической орально-анtral'ной фистулой (ОАФ), инородными телами (зубными пломбами, корнями зубов, частями сломанных инструментов или упаковочными материалами), протолкнутыми через корневой канал или ОАФ в пазуху, периапикальными гранулемами или небольшими воспалительными кистами моляров и премоляров, или большими одонтогенными кистами, занимающими полное или субтотальное пространство гайморовой пазухи.
Несмотря на развитие новых, эффективных методов в медицинской и хирургической терапии хронического синусита и значительно улучшенную эндоскопическую визуализацию для синусной хирургии с начала 1980-х годов, результаты лечения ХГЗП не всегда были удовлетворительными. Внешний подход и обширное исследование пораженной пазухи широко применяются в лечении ХГЗП, хотя эти методы являются травматичными и несут риск послеоперационных осложнений, таких как тройничная невралгия. Необходимость повторной операции из-за постоянного воспаления и рецидивирующей фистулы даже после такой обширной хирургии составляет примерно 9% до 15%, а в случае хронической ОАФ процент успеха иногда падает до 60% до 70% в зависимости от техники. Настоящее исследование было направлено на оценку эффективности менее инвазивного эндоскопического подхода в лечении ХГЗП.
Пациенты и методы
Пациенты
Данные всех пациентов, у которых был диагностирован CMSDO и которым была проведена эндоскопическая синусовая хирургия (ESS), были собраны из двух медицинских центров (Президентский медицинский центр в Москве и Новосибирская государственная медицинская академия) и проанализированы. С января 1997 года по июнь 2000 года эндоскопическая операция на верхнечелюстной пазухе была выполнена у 70 пациентов с диагнозом CMSDO (возрастной диапазон от 16 до 62 лет). В этот период в двух центрах использовалась аналогичная хирургическая техника.
Помимо рутинных методов ринологического и стоматологического обследования, для точной диагностики местоположения и распространенности заболевания использовались рентгеновские снимки пораженных зубов (пантотомография) и пазух, компьютерная томография (КТ) параназальных пазух в корональной плоскости и назальная эндоскопия. Тридцать девять пациентов из данной серии имели хроническую ОАФ различных локализаций, наиболее распространенной из которых была фистула третьего моляра (26 случаев); 7 из всех пациентов исследования ранее перенесли операцию Кэлдвелла-Люка. Операция обычно проводилась под общим наркозом. Местная анестезия использовалась только в случаях инородных тел верхнечелюстной пазухи без ОАФ.
Хирургическая техника
Техника ESS началась с осторожного медиального тракции средней раковины и ретроградной резекции задне-нижней части крючковидного отростка с использованием захватов для обратного укуса. Как обычно, в инфундибулуме были обнаружены множественные мелкие полипы в результате хронического воспаления. Под контролем жесткого эндоскопа 30°, 4.0 мм полипы были удалены, а края резекции крючковидного отростка подрезаны микродебридером (Hummer-2, Stryker Endoscopy, Санта-Клара, Калифорния) с прямым агрессивным лезвием 3.5 мм до тех пор, пока не был идентифицирован естественный остий верхнечелюстной пазухи. Этмоидальная булла, обычно содержащая полипы, была удалена во всех случаях.
Трансекцию заднего родничка в горизонтальной плоскости выполнили с помощью серповидного ножа, и естественный остий был увеличен задним образом при удалении краев резекции с помощью микродебридера. Чтобы предотвратить послеоперационный круговой стеноз, мы всегда старались сохранить переднюю половину края остия и оставить ее нетронутой. В случаях сопутствующего гнойного воспаления или полипоза в этмоиде было выполнено открытие пораженных передних и, при необходимости, задних ячеек.
Эндоскопический эндоназальный подход с использованием 30° и 70° эндоскопов позволяет идеально визуализировать задне-нижнюю и верхнюю стенки синуса, а также его зигоматический карман. Таким образом, удаление патологического содержимого и полипов из задней, боковой и верхней частей антрума с использованием 80° изогнутых двусторонних щипцов Биннера и/или микродебридера с 20° и 40° изогнутыми агрессивными режущими лезвиями может быть легко выполнено. Однако нет необходимости в тщательном удалении как можно большего количества слизистой оболочки. Необходимо удалить только истинные полипы и кисты. Отечная слизистая оболочка, даже в случае CMSDO, имеет сильную тенденцию к заживлению после восстановления вентиляции и дренажа пораженного синуса.
Иностранные тела и грибковые массы были удалены с помощью изогнутого аспирационного наконечника через увеличенное верхнечелюстное отверстие (Рис. 1). Для доступа к альвеолярному карману у некоторых пациентов без ОАФ в 1997 году была выполнена дополнительная пункция через ямку собачьего зуба, когда эта хирургическая техника разрабатывалась.

При наличии ОАФ тщательная ревизия альвеолярного кармана и самой фистулы имеет решающее значение, и она была выполнена через канал ОАФ. Удаление полипов и грануляций из альвеолярного кармана проводилось с помощью прямого агрессивного микродебридера с лезвием 3,5 мм, введенного через фистулу. Манипуляции с лезвием внутри полости верхнечелюстной пазухи визуально контролировались через супратурбинное окно с использованием эндоскопа 30° (Рис. 2). Таким же образом мы соскребли эпителиальный слой фистульного тракта, подготавливая его к пластическому закрытию.
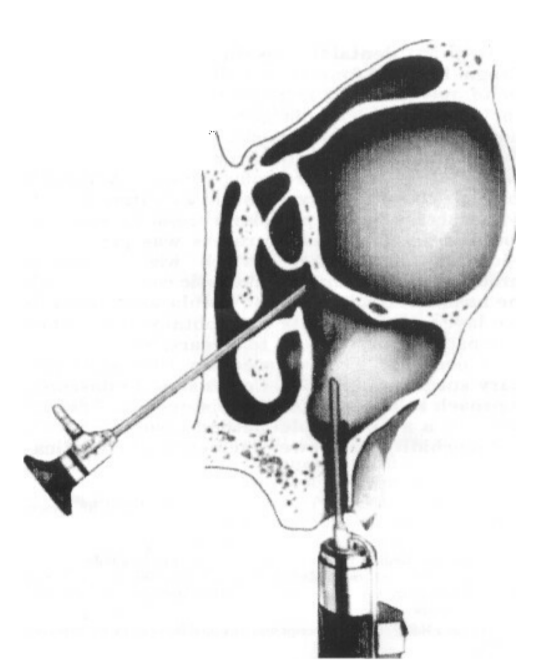
Фистула была закрыта в два слоя. Во всех случаях ОАФ мы не жертвовали мягкими тканями канала ОАФ, а использовали их для пластического закрытия. Круговой разрез вокруг отверстия фистулы позволил создать два небольших деэпителиализированных лоскута. Инверсия и сшивание этих лоскута обеспечили первый слой закрытия. Типичный мукопериостеальный лоскут, продвигающийся с вестибулярной поверхности альвеолярного отростка, составил второй слой у 34 пациентов. У остальных пяти пациентов использовался небный вращающийся лоскут; все они перенесли предыдущую внешнюю операцию и имели серьезную деформацию мукобуккальной складки.
Результаты
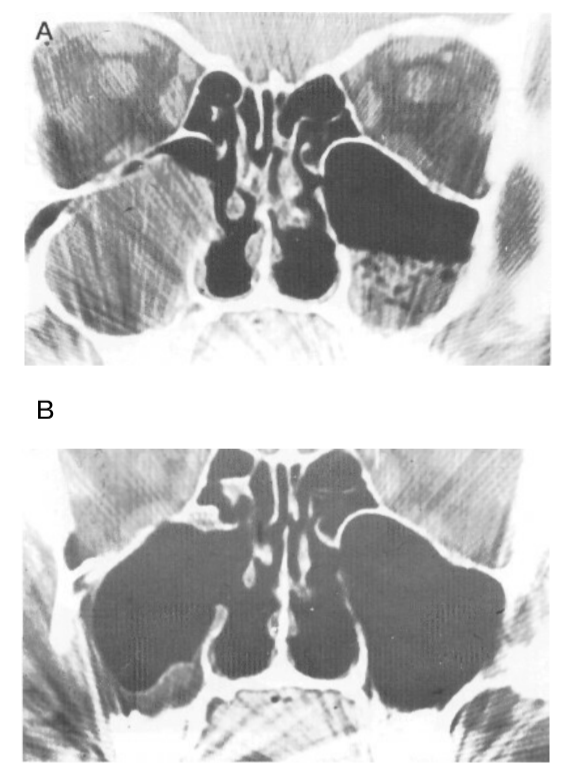
На момент операции инородные тела были обнаружены в 21 синусе, среди них корни зубов (в 11), зубные пломбы (в 7) и пакеты (в 3). Последние имели иатрогенное происхождение и были потеряны в синусе стоматологами во время попыток запаковать фистулу после удаления зуба. Все эти инородные тела, включая пакеты, были извлечены из синусов через эндоназальный доступ. Большие грибковые шары были удалены из 6 синусов, а одонтогенные кисты - из 10 (Таблица I). В всех случаях, кроме одного, минимально инвазивный эндоскопический подход был достаточен и позволил полностью удалить патологический материал из больного синуса. Широкое открытие через переднюю стенку и полное удаление антральной слизистой использовались только в одном случае большой окостеневшей одонтогенной кисты, которая частично разрушила костные стенки. Даже в этом конкретном случае, вместо создания инфратурбинального окна, был использован эндоскопический подход через средний носовой ход для решения проблемы стенозированного естественного верхнечелюстного остия (Рис. 3).

Комбинированный подход с использованием техники, ассистируемой эндоскопическим шейвером, позволил минимизировать травму пораженной пазухи и обеспечил гладкий послеоперационный период и более быстрое заживление. Отек щек и носовая обструкция были менее выраженными и регрессировали гораздо быстрее, чем после процедуры Кэлдуэлла-Люка, которую мы использовали для лечения CMSDO ранее. Случаев послеоперальной тройничной невралгии не было.
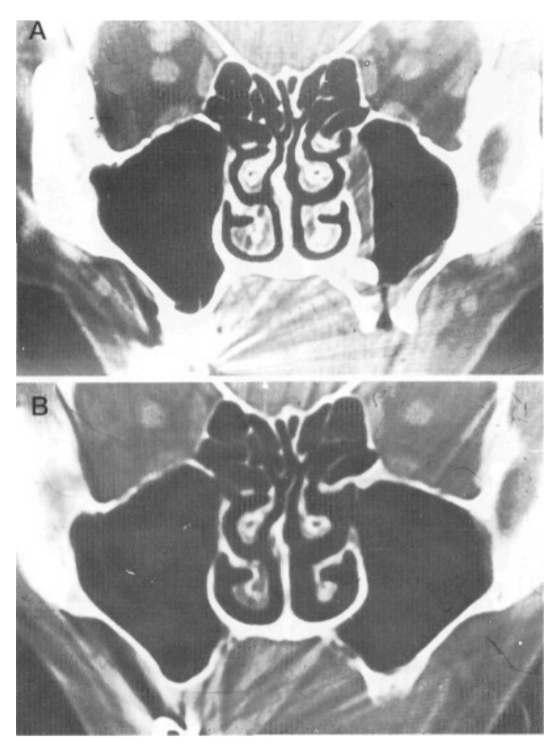
Мы считали отдаленные результаты "хорошими", если пациент не имел симптомов, таких как носовые выделения и лицевые боли или головная боль, и если свищ полностью зажил. В течение наблюдения от 1 до 3 лет хорошие отдаленные результаты (Рис. 4) были получены у всех, кроме четырех пациентов. Таким образом, общий процент успеха после первичного вмешательства составил 94,3%. Оральный антральный свищ рецидивировал у трех пациентов; у двоих из них мы провели операцию после предыдущей операции Кэлдуэлла-Люка. У одного из первых пациентов из текущей серии, у которого не было ОАФ, рецидив хронического гайморита произошел из-за стеноза остии пазухи. Ему была выполнена ревизия средней меатальной антростомии, и рецидивов больше не было. Два пациента с рецидивирующим ОАФ прошли вторые попытки закрытия свища, которые также были успешными. Один пациент отказался от дальнейшей терапии и был потерян для наблюдения. Таким образом, частота рецидивов ОАФ после первой попытки составила 7,7% (3 из 39 случаев), и рецидивов свища после второй попытки не было.
Обсуждение
Хронический гайморит стоматологического происхождения и хронический орально-антральный свищ часто считались редкими заболеваниями, но, похоже, они не так уж редки, особенно в России и бывшем Союзе Советских Социалистических Республик. Довольно высокая распространенность этого заболевания была подтверждена текущим исследованием. Нам удалось собрать 70 случаев (из них 39 случаев ОАФ) из двух отделений за 3,5 года, и это были только те случаи, в которых использовалась эндоскопическая хирургическая техника.
Общее мнение оториноларингологов и челюстно-лицевых хирургов заключается в том, что CMSDO, особенно связанное с OAF, требует внешнего подхода и обширного исследования пораженного синуса, помимо закрытия самого OAF. Обычно используется классическая операция Кэдвелла-Люка с удалением невинной передней стенки и всей слизистой оболочки синуса, а также созданием инфратурбинатного окна. Недостатки этого подхода многократно обсуждались в соответствующей литературе. Альтернативным подходом может быть кюретаж антрума через существующий OAF, но свищ должен быть достаточно увеличен, чтобы обеспечить адекватный доступ. Последняя техника не позволяет получить доступ к верхнечелюстному остium и ключевой области остеометального комплекса.
Сегодня показания для ESS не ограничиваются хроническим синуситом и носовыми полипами. Удивительно, но в список расширенных показаний для ESS не входит CMSDO. Немногие исследования касались эндоскопического подхода к этому заболеванию. Это побудило нас попытаться использовать технику с эндоскопическим шейвером для решения этой сложной проблемы.
Очевидно, что эндоскопический подход представляет собой менее травматичную методику по сравнению с операцией Кэдвелла-Люка: передняя костная стенка синуса может быть сохранена, и инфратурбинальная антростомия может быть избегнута. Только необратимо пораженная слизистая оболочка должна быть удалена под эндоскопическим контролем. В опытных руках ESS позволяет проводить точные манипуляции в любой части верхнечелюстного синуса, но не в его антеромедиальной части и альвеолярной ямке. Последняя область может быть легко доступна с помощью микродебридера через ОАФ. Эта минимально инвазивная техника не связана с серьезным риском послеоперальной тройничной невралгии. Частота рецидивов ОАФ не выше, чем указано в литературе, и меньше, чем после радикального внешнего подхода, который мы ранее широко использовали для лечения ЦМПСД.
Эндоназальный подход оправдан необходимостью ревизии (и расширения) естественного верхнечелюстного остия, что нельзя решить никаким другим способом. В 25 случаях из текущей серии были выявлены заблокированное верхнечелюстное остие и анатомические аномалии (конха буллоза, отклоненный унцинатный отросток, большая этмоидальная булла). Мы считаем, что восстановление проходимости остия и естественного механизма очистки синуса снижает бактериальное загрязнение синуса и способствует более быстрому заживлению ОАФ.
Показания для удаления инородных тел из верхнечелюстной пазухи требуют дальнейшего обсуждения. Очевидно, что корни зубов, части инструментов и пакеты должны быть удалены немедленно, пока они вызывают гнойное воспаление и инициируют некроз слизистой оболочки и подлежащей кости, а также образование полипов. Зубные пломбы, даже если они не вызывают никаких жалоб, также должны быть удалены, поскольку они способствуют росту грибковых шаров. В этом случае, однако, немедленные действия не являются необходимыми. В нормальных условиях механизм мукоцилиарного очищения достаточно силен, чтобы транспортировать даже большие частицы пломбы к верхнечелюстному остium и затем в носовую полость. Небольшой размер остium препятствует эвакуации пломб, и это оправдывает деликатное эндоскопическое вмешательство в среднем носовом ходе, которое решает проблему. Наш опыт показывает, что зубные пломбы, заключенные под слизистой оболочкой пазухи, не требуют удаления, поскольку они не вызывают ни грибкового роста, ни клинических симптомов.
Заключение
Подход с использованием эндоскопического шейвера к CMSDO является надежным, минимально инвазивным методом, связанным с меньшей заболеваемостью и более низкой частотой осложнений. В текущей серии уровень восстановления составил 94,3% после первичной операции, и рецидивов не было после второй попытки. Эти результаты лучше, чем после техники Кальдвелла-Люка, которую мы использовали ранее.
Авторы: Андрей С. Лопатин, Святослав П. Сысолятин, Павел Г. Сысолятин, Михаил Н. Мельников
Библиография:
- Уваров В.М. Одонтогенные гаймориты. Ленинград: Медгиз, 1962:34-39.
- Шаргородский А.Г. Воспалительные заболевания челюстно-лицевой области и шеи. Москва: Медгиз, 1985: 15-24.
- Глюкман Дж.Л. Ороантральная фистула. В: Дональд П. Дж., Глюкман Дж.Л., Райс Д.Х., ред. Синусы. Нью-Йорк: Рейвен, 1995: 599-606.
- Ий В.Й., Меррил Р., Ховертон Д. Вторичное закрытие ороантральных и оронозальных фистул. Журнал Оральной и Челюстно-Лицевой Хирургии 1988;46: 357-364.
- Сетлифф Р.К. Минимально инвазивная синусовая хирургия: обоснование и техника. Отоларингология Клиника Северной Америки 1996;29: 115-129.
- Лоскальзо Л. Дж. Лечение стоматологических заболеваний и оральной антральной фистулы. В: Блитцер А., Лоусон У., Фридман У.Х., ред. Хирургия параназальных синусов. Филадельфия: WB Saunders, 1991:289-296.
- Ромо Т., Голдберг Дж. Функциональная эндоскопическая синусовая хирургия для лечения хронической оральной антральной фистулы. Оперативные технологии отоларингологии, хирургия головы и шеи 1991;2:247-256.
- Балабанцев А.Г., Богданов В., Гончарук В.П., Красников В.А., Логосюк А.В. Дифференцированный подход к лечению лиц с одонтогенным гайморитом. Журнал Ушных, Носовых и Горловых Болезней (Киев) 2000; 2:121-124.
- Штаммбергер Х. Функциональная эндоскопическая синусовая хирургия: техника Мессерклингера. Филадельфия: BC Decker, 1991: 398-427.
- Штаммбергер Х. Функциональная эндоскопическая синусовая хирургия: техника Мессерклингера. Филадельфия: BC Decker, 1991: 247.