Хирургия челюстей для лечения синдрома обструктивного апноэ сна
Машинный перевод
Оригинальная статья написана на языке ES (ссылка для ознакомления) .
Введение
Челюстно-лицевые хирурги проводят костные операции для коррекции скелетных и окклюзионных деформаций челюстей. Понимание влияния скелетных движений на мягкие ткани головы и шеи и их изменения в внешнем виде лица стало основой ортогнатической хирургии. В последние годы начинают осознавать эффекты, которые вызывает операция по продвижению челюстей на уровне неба и основания языка. Мы в сотрудничестве с пульмонологами и нейрофизиологами впервые в 1991 году опубликовали связь между синдромом обструктивного апноэ сна и челюстно-лицевыми нарушениями, а также их решением с помощью максимандибулярных продвижений в английской литературе.
С тех пор существует доказанная эффективность максимандибулярного продвижения в многоуровневом лечении САС.
CPAP (непрерывное положительное давление в дыхательных путях) является золотым стандартом лечения СААС. Обзор Cochrane, проведенный в 2005 году, пришел к выводу, что нет доказательств для широкого использования хирургии у пациентов с легкой и умеренной сонливостью, связанной с апноэ во сне. Определенно, у пациентов с ОСА средней и тяжелой степени, которые не могут терпеть CPAP, хирургия является единственной альтернативой. Литература показывает, что от 30 до 80% пациентов не используют CPAP минимум 4 часа за ночь, и что от 40 до 60% отказываются от нее через 2 года. Учитывая, что CPAP является лечением на всю жизнь, существует растущий интерес к эффективным хирургическим решениям.
Мы считаем, что существует роль в отобранных случаях, когда хирургическая процедура на костях улучшает дыхательные пути на нескольких уровнях (орально-гипофарингеально).
Скелетная хирургия
Челюстно-лицевые хирурги, заинтересованные в ортогнатической хирургии, имеют опыт выполнения остеотомий верхней и нижней челюсти при лечении аномалий развития или приобретенных аномалий лицевого скелета и окклюзии.
Эта операция улучшает внешний вид лица и окклюзию, что является основной причиной для поиска размера и относительного положения челюстей. Достигается гармонизация лица, улучшение эстетики и нормализация окклюзии.
Ортогнатическая хирургия позволяет, с помощью комбинации движений вперед-назад и вертикальных изменений, получать эстетические и функциональные результаты предсказуемым и стабильным образом. Она проводится совместно с периодом предоперационной ортодонтии, который составляет от 12 до 14 месяцев.
Послеоперационный результат — функциональная, стабильная окклюзия и отличная эстетика. Наиболее распространенные процедуры — это сагиттальная остеотомия нижней челюсти, остеотомия Лефорта I и гениопластика, которая выполняется через внутренний доступ.
Остеотомия Лефора I перемещает верхнюю челюсть и небо от основания черепа на уровне дна черепной ямки, расширяя и продвигая дыхательные пути. Сагиттальная остеотомия нижней челюсти, остеотомия Обвегессера выполняется с сагиттальными разрезами, что позволяет перемещать нижнюю челюсть вперед с большой площадью костного контакта; разрезы начинаются на язычной стороне ветви выше нижнечелюстного канала и заканчиваются в теле нижней челюсти на буковой стороне на уровне первого моляра, нижняя челюсть разделяется пополам, и фрагмент с зубами продвигается вместе с верхней и нижней челюстью в заранее определенное положение с помощью шинирования в желаемой окклюзии.
Осуществляется остеосинтез с помощью пластин и винтов. Движения мягких тканей могут быть предсказаны до операции на основе предполагаемых костных движений с использованием программного обеспечения для предсказания и используются для консультации пациентов о изменениях в эстетике и/или внешнем виде. Ортогнатическая хирургия в основном проводится у пациентов с ортодонтическими классами II и III для достижения послеоперационного класса I с функциональной окклюзией. В первую очередь будет проведено окклюзионное, стоматологическое, цефалометрическое исследование и, прежде всего, анализ лица.
С тех пор как статьи Пауэлла и Гийемино, а также опубликованная нами работа, все больше признается, что остеотомии верхней челюсти оказывают положительное или отрицательное влияние на заднее воздушное пространство на уровне неба и/или основания языка. Эти изменения предсказуемы и зависят от направления движения верхней и нижней челюсти, что в сочетании с гениопластикой вперед значительно улучшает задний дыхательный путь. В общем, величина изменения должна превышать 10-12 мм.
Заднее воздушное пространство можно оценить по боковым телерентгенограммам, а более недавно - по исследованиям CBCT. Однако более важно, чем радиологические находки, это разрешение симптомов обструктивного апноэ сна (ОАС) и доказуемое улучшение в полисомнографических исследованиях. Даже давно было показано, что сдвиг нижней челюсти вызывает ОАС у ранее здорового человека, таким образом, все меньше ценится значение бимаксилярного продвижения как очень эффективного многоуровневого лечения тяжелого ОАС.
Максиломандибулярный сдвиг
Пациенты, которым предлагается ортогнатическая хирургия, должны иметь умеренное или тяжелое обструктивное апноэ сна (ОАС), подтвержденное полисомнографическими исследованиями, и которые не поддаются другим более простым лечениям и гигиеническим мерам образа жизни.
Обструкция дыхательных путей классифицируется по Фудзите на 3 уровня. Существуют три области коллапса в дыхательных путях:
- Тип I: мягкое небо.
- Тип II: корень языка и мягкое небо.
- Тип III: на корне языка.
Диагностика уровня обструкции и коллапса дыхательных путей сложна и включает такие методы, как назоэндоскопия во сне, КТ верхних дыхательных путей и др. Латеральная телерентгенография черепа и CBCT полезны для определения задней части дыхательных путей. Устройства для продвижения нижней челюсти могут быть полезны как предикторы для определения уровня обструкции на уровне корня языка. Наш опыт показывает, что чем тяжелее ОАС, тем более многоуровневая проблема, и решение должно применяться на 2 уровнях: оральном и гипофарингеальном.
Критерии для максимомандибулярного продвижения
- Ясная клиника САОС Индекс апноэ-гипопноэ более 20
- Неудача или отказ от CPAP
- Обструкция в основании языка или многоуровневая.
Существует явная ошибка в концепции среди специалистов, что только пациенты, которые могут получить выгоду от бимаксилярного продвижения или ортогнатической хирургии, это те, у кого имеется ретрузионная челюсть и малоклюзия класса II.
У пациентов с окклюзией класса I мы сохраняем предоперационную окклюзию, максимально продвигая как верхнюю, так и нижнюю челюсть, таким образом, достигая выгоды и улучшения дыхательных путей на уровне неба и основания языка.
Интересно, что одной из потенциальных проблем бимаксилярного продвижения может быть изменение, сопровождающееся эстетикой лица; однако в большинстве случаев эффект воспринимается как положительный нашими пациентами, так как он имеет омолаживающий эффект и лица становятся более эстетически гармоничными в соответствии с современными стандартами красоты.
Резюме
В нашей серии из 32 пациентов, которые были подвергнуты бимаксилярному продвижению для лечения умеренного до тяжелого обструктивного апноэ сна (ОАС), индекс AIH составил 36.5, колебался от 25 до 74, снизившись до средней постоперационной величины 8, колеблясь от 0 до 24, средний возраст составил 41 год, а средний индекс массы тела (ИМТ) 27.2.
Успех составил 92%. Два пациента нуждались в предоперационной трахеотомии, которая была удалена через 4 дня, это были крайне тяжелые случаи. Один пациент продолжает использовать CPAP, несмотря на операцию. Бимаксилярное продвижение для лечения ОАС является многоуровневой эффективной процедурой. Уровни успеха превышают 85%. Пациенты требуют 3-4 дня госпитализации и 24 часа в реанимации. Среднее время отсутствия на работе составляет 3 недели, учитывая это как единственную процедуру с высоким процентом излечения от ОАС. Это значительно дешевле, чем постоянное использование CPAP.
В соответствии с задачей лечения тяжелого ОАС наиболее эффективным образом, Европейское общество респираторных заболеваний поставило цель определить ценность других методов лечения, не связанных с CPAP. Выводы, сделанные на основе обзора литературы по бимаксилярному продвижению, заключаются в том, что бимаксилярное продвижение так же эффективно, как и CPAP у пациентов, которые потерпели неудачу или не хотят консервативного лечения, в частности, у молодых людей с нормальным ИМТ и/или без других сопутствующих заболеваний.
Это наш опыт группы пациентов с тяжелым СААС, которые не могут переносить CPAP и подвергаются всем связанным рискам и смертности от СААС. Мы считаем, что эти пациенты получили чрезвычайную пользу, и что для подобных пациентов принятие риска скелетной хирургии имеет важное значение.
Выводы
Бимаксилярная операция по продвижению полезна в лечении синдрома обструктивного апноэ сна средней или тяжелой степени. Процент излечения и эффективность аналогичны CPAP и избегают длительного лечения на всю жизнь, а в условиях кризиса, в котором мы живем, это намного дешевле, чем пожизненное лечение с помощью CPAP.
Клинический случай № 1
Ортодонт: д-р Паэс
Пациенту 23 года был поставлен диагноз тяжелого синдрома обструктивного апноэ сна. Пациент обратился на консультацию по поводу операции на небе и глотке. Оценив его антроцефалометрические характеристики, пациенту была сообщена информация о комбинации бимаксилярной операции и ортодонтии. После 10 месяцев предоперационной ортодонтии пациенту была проведена операция, выполнено продвижение нижней челюсти на 14 мм, заднее опускание на 3 мм, продвижение нижней челюсти на 14 мм и гениопластика. Пациент успешно восстановился, апноэ и гипопноэ исчезли.
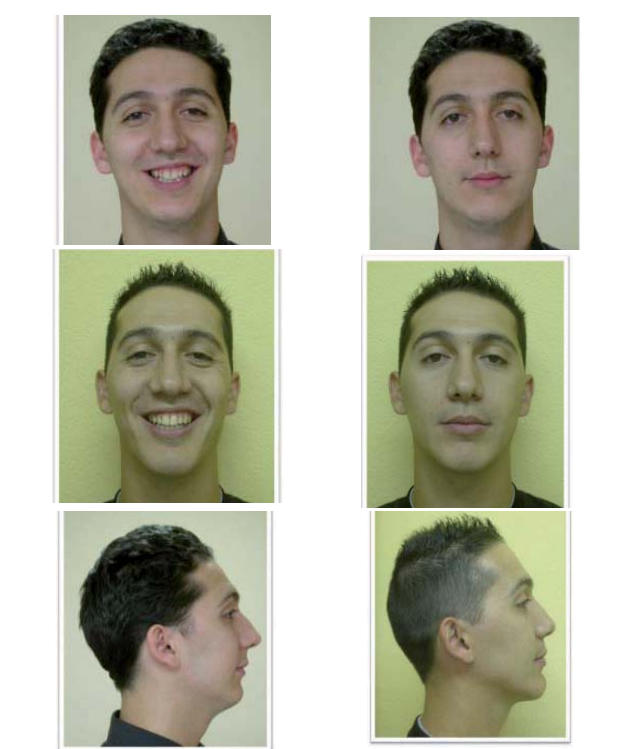
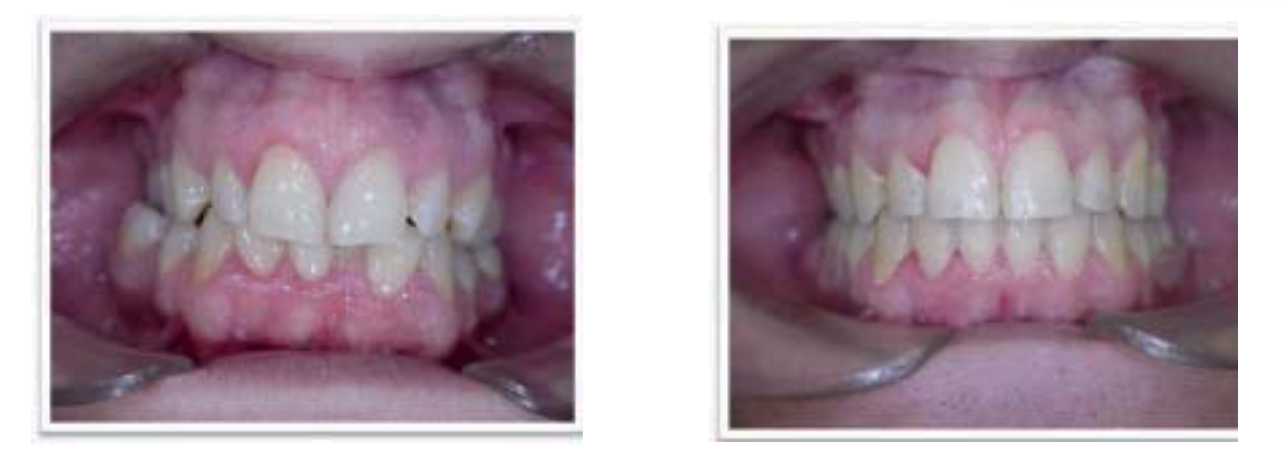
Клинический случай № 2
Ортодонт: д-р Популясьон.
Пациент направлен из отделения сна больницы Ruber Internacional. Пациент 22 лет с синдромом тяжелого апноэ сна и непереносимостью CPAP. Пациенту была проведена хирургическая операция с выполнением максимального продвижения на 9 мм и продвижения нижней челюсти на 12 мм, гениопластика с продвижением и вертикальным увеличением. Полисомнографические параметры нормализовались. Явно наблюдается косметическое улучшение после операции бимаксилярного продвижения.

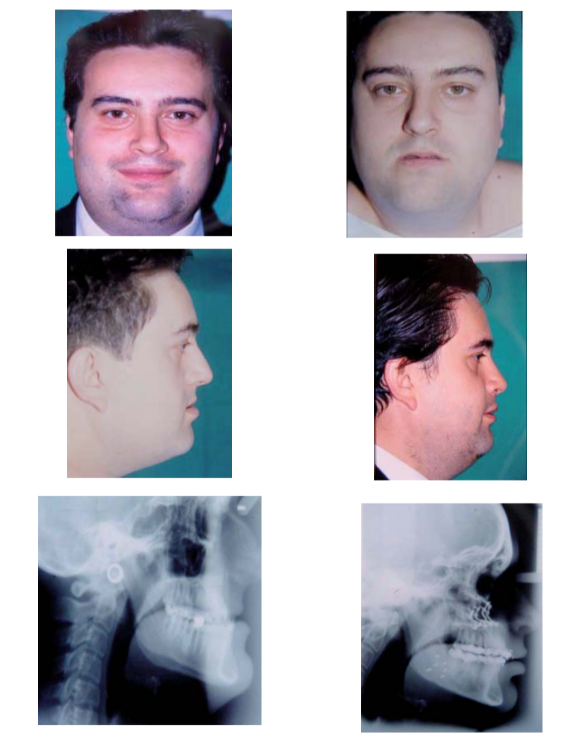
Клинический случай № 3
Ортодонт: д-р Берракеро.
Пациент с морбидным ожирением и скелетным классом III. У пациента наблюдаются умеренные и тяжелые проблемы. Учитывая серьезную респираторную проблему пациента, было отклонено любое вмешательство по заднему смещению нижней челюсти из-за негативного влияния на дыхательные пути. Пациенту была проведена хирургическая операция, в ходе которой было выполнено смещение верхней челюсти на 15 мм и нижней челюсти на 8 мм. Результат операции оказался стабильным. Латеральные телерентгенограммы показывают значительное увеличение дыхательных путей. Фотографии сделаны через 2 года.
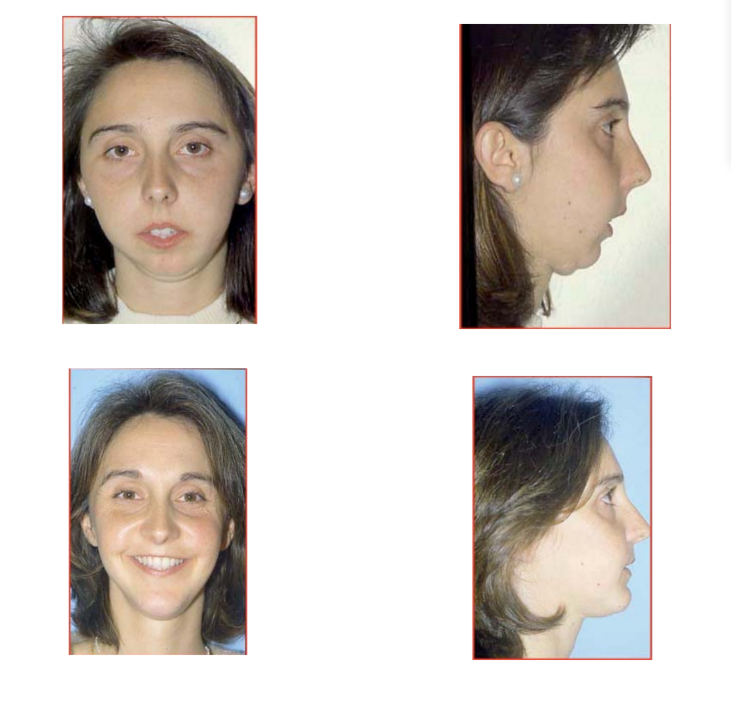
Клинический случай № 4
Ортодонт: д-р Берракеро.
Пациент страдает от последствий ортогнатической хирургии в другом центре. С тех пор у него наблюдается синдром обструктивного апноэ сна с эпизодами значительной десатурации. Пациенту была проведена операция, в ходе которой было выполнено смещение верхней челюсти на 9 мм, нижней челюсти на 14 мм с помощью экстраоральных остеотомий в форме L, с использованием трансплантатов черепной коробки и крайне жесткой фиксации; ментопластика с продвижением. Результат операции стабилен, исчезли храп, сонливость и нормализовались полисомнографические параметры.
Авторы: César Colmenero, Marina Población Subiza, Silvia Rosón Gómez
Ссылки:
- Colmenero C, Esteban R, Albariño AB, Colmenero B. Апноэ сна, связанное с аномалиями челюстно-лицевой области. J. Laringol. Otol 1991; 105: 94-100.
- Rama A.N, Tekwani SH, Kushida C.A. Места обструкции при обструктивном апноэ сна. Chest 2002; 112: 1139-44.
- Kribbs NB, Redline S, Smith PL. Объективный мониторинг использования назального CPAP у пациентов с ОSA. Sleep Res. 1991; 20: 270.
- Quilleminanlt C, Powell BC. Новые хирургические подходы к синдрому обструктивного апноэ сна. Sleep. 1984; 7: 1-2.
- Reley RW, Powell NB, Quilleminanlt C. Увеличение верхней и нижней челюсти как альтернатива трахеостомии в оториноларингологической хирургии. 1986; 94: 584-8.
- Robertson CO, Gooddey RH Rejda M. Субъективные и объективные результаты лечения увеличением верхнечелюстной и нижнечелюстной области при лечении ОSA: Журнал челюстно-лицевой хирургии. 2005; 63: 148-54.