Факторы успеха при аутотрансплантации зубов
Введение
В течение последних 20 лет, прогресс в понимании процессов регенерации после аутотрансплантации и реплантации значительно повлиял на успешность этих процедур. Тем не менее, пока не стоит ожидать от аутотрансплантации того же уровня успешности, как при имплантации, но знание процессов заживления, позволяет сделать разумный выбор в определенных клинических случаях. Современные исследования доказали возможность восстановления периодонтальной связки, тем самым обусловив успешность данной операции.
Механизмы заживления периодонтальной связки
Наиболее быстрое восстановление периодонтальной связки происходит при пересадке зуба в свою же лунку в короткий период времени (реплантация). Такой тип заживления описывается как “восстановление прикрепления” и определяется как “срастание соединительно-тканных волокон, которые были разделены разрезом или повреждением.” При аутотрансплантации периодонтальная связка обычно разрывается посередине, таким образом, что часть ее остается на поверхности корня, а часть на поверхности лунки. “Восстановление” периодонта в этом случае обусловлено образованием фиброзного соединения между частями этих волокон.
В ряде исследований было показано, что такой тип заживления возможен при пересадке зуба только с достаточным объемом периодонтальной связки в строго определенный промежуток времени.
Процесс заживления заключается в следующем (рассматривается в соответствии с исследованием Ichinokawa H):
- на 3й день после реплантации: между периодонтальной связкой корня и лунки находятся скопления фибрина и эритроцитов.
- через 1-2 недели: в разорванной области видны фибробласты и коллагеновые волокна, что указывает на начало восстановления связки.
- через 3-4 недели: наблюдается пролиферация фибробластов и регулярно выровненные пучки коллагеновых волокон, что говорит о продолжении функционального восстановления связки.
- через 8 недель: обнаруживается практически нормальная периодонтальная связка и ровно расположенные пучки коллагеновых волокон. Временные промежутки могут варьироваться от одного исследования к другому, но единым остается мнние, что после аутотрасплантации и реплантации происходит восстановление периодонтальных волокон. Для полного заживления требуется около 2-х месяцев (стадия функционального расположения волокон), но в области десны и цервикальной части корня прикрепление происходит уже через 1-3 недели.
Восстановление периодонтальной связки при трасплантации в искусственно созданную лунку отличается от процесса, наблюдаемого при пересадке в естественные лунки. Различие обусловлено отсутствием волокон периодонта на поверхности лунки.
Заживление при таком варианте операции происходит иначе:
- в течение 1 недели: волокна периодонта на поверхности корня остаются витальными за счет окружающего их кровяного сгустка.
- через 2 недели: кровяной сгусток замещается грануляционной тканью, которая также предоставляет благоприятные условия для питания клеток связки, и является начальной стадией формирования соединительной ткани.
- через 2-6 месяцев: грануляционная ткань и незрелая костная ткань замещаются зрелой костной тканью и формируется зубо-альвеолярное соединение.
В соответствии с данными исследований при пересадке в искусственную лунку наблюдается значительно меньшее количество функциональных периодонтальных волокон, что было неоднократно доказано гистологически. В исследовании Shimada было доказано, что ширина образующейся периодонтальной щели меньше. Тем не менее, клинически наблюдается удовлетворительное заживление (т.е. отсутствие резорбции корня, сохранение просвета периодонтальной связки на рентгенограмме, нормальная подвижность зуба).
Сравнительное исследование, проведенное Andreasen, демонстрирует, что прогноз аутотрансплантации по большей части зависит от состояния периодонтальной связки на поверхности корня, а не от наличия ее в реципиентной зоне. Дефекты и отсутствие волокон периодонта на поверхности корня являются факторами возникновения резорбции. При незначительном дефиците периодонтальных волокон возможно восстановление за счет регенерации цемента и формирования нового прикрепления. Механизм формирования нового соединения между открытой поверхностью корня и окружающей тканью осуществляется за счет пролиферации клеток цемента корня с периферии дефекта и встраивания Шарпеевских волокон в новообразованный цемент. Размер этих повреждений и расстояние до стенок лунки рецепиентной зоны влияют на дальнейший исход заживления. Чем больше расстояние между корнем и стенкой лунки, тем больше времени необходимо для костной ткани, чтобы достигнуть корня, позволяя при этом клеткам цемента пролиферировать и закрыть зону дефекта. По данным Andreasen поражения до 2 мм в ширину могут закрыться без последствий для корня.
Осложнения и причины их возникновения. Механизмы резорбции корня
Резорбция корня возникает при полном либо частичном повреждении поверхности корня донорского зуба. Резорбции при аутотрансплантации или реплантации делят на 3 вида: заместительная резорбция, воспалительная резорбция и поверхностная резорбция. Было доказано, что тип резорбции определяется степенью повреждения поверхности корня и инфицированием пульпы.
Заместительная резорбция
Заместительная резорбция – это процесс, при котором корень зуба резорбируется и замещается костной тканью, что приводит к анкилозированию, слиянию корня и кости вместе.
Исследование, проведенное Ishinokawa7 на обезьянах (реплантация зубов с механически удаленной периодонтальной связкой) продемонстрировало замещение костной тканью на поверхности корня в течение 1 недели после реплантации. Интересным открытием в этом исследовании стало то, что выработка костной ткани остеобластами, поступившими из периодонтальной связки на поверхности альвеолы предшествовало резорбции корня. И далее, 4 недели, происходило частичное слияние новообразованной кости на поверхности корня и альвеолярной кости, что указывало на начавшийся процесс анкилоза в этой области. Клинически анкилоз был отмечен только на четвертый месяц после реплантации. В большинстве случаев частичный анкилоз сложно диагностируется, так как зубы сохраняют нормальную подвижность и также дают нормальную реакцию на перкуторные тесты. Долгосрочные рентгенологические наблюдения являются единственным способом установить прогрессирует ли частичный анкилоз до полного замещения корня, либо поверхность корня восстанавливается за счет образования нового цемента.
Характерной особенностью заместительной резорбции является то, что ее скорость зависит от возраста пациента. Скорость заместительной резорбции пропорциональна скорости ремоделирования кости пациента - у детей до 50% в год, у взрослых около 2% в год. Из этого следует, что даже при возникновении анкилоза после трансплантации у взрослых, зуб может нормально функционировать долгий период времени.
Клинический случай
Пациентка, 30 лет, обратилась по поводу восстановления отсутствующего более 8 лет 4.6 зуба. Была проведена аутотрансплантация 2.8 зуба в искусственно созданную альвеолу с использованием стереолитографической модели. Через две недели после операции было проведено эндодонтическое лечение зуба. Через 4 недели после операции была снята фиксирующая шина, зарегистрировано отсутсвие патологической подвижности зуба. В течение месяца было проведено протезирование искусственной коронкой. Контрольные осмотры были произведены через 3, 6, 12 и 18 месяцев. В течение первого года патологических воспалительных процессов и клинических признаков резорбции выявлено не было. При осмотре через 1,5 года обнаружены признаки заместительной резорбции.
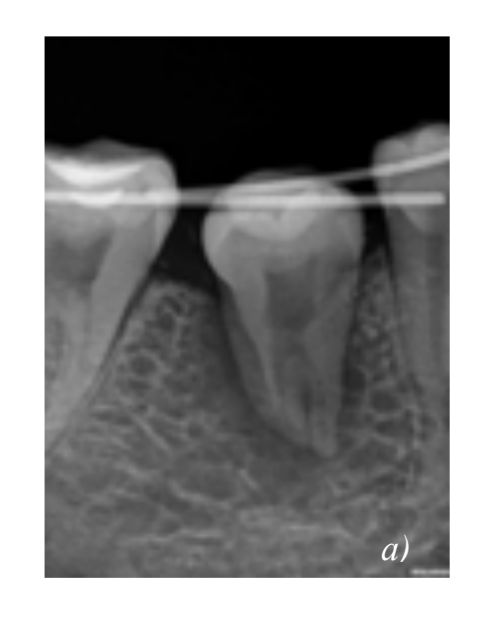
Трансплантат зафиксирован двусторонней шиной, выведен из
окклюзии.
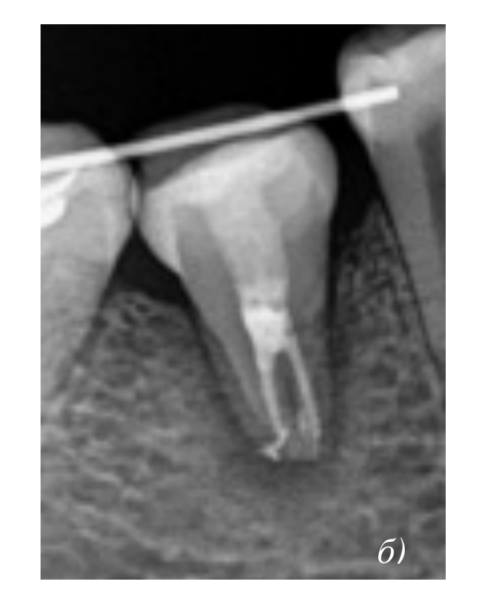
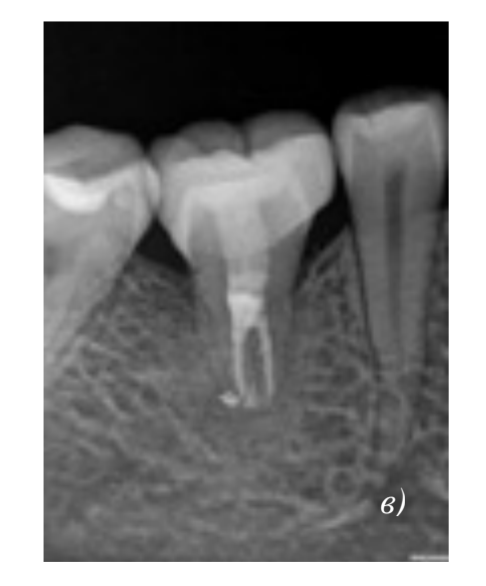
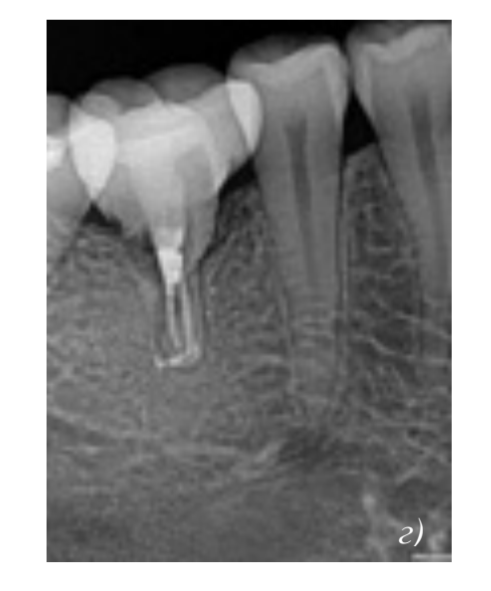
резорбционные лакуны, корень зуба слабо визуализируется.
Воспалительная резорбция
Воспалительная резорбция наблюдается при пересадке зуба с пульпарной инфекцией и частичной потерей периодонтальной связки. Бактерии и продукты их жизнедеятельности мигрируют по канальцам на поверхность корня, вызывая воспалительный ответ в окружающих тканях.
Характеристикой воспалительной резорбции является наличие грануляционной ткани, которая содержит большое количество капиллярных сосудов в резорбтивной лакуне, что делает это зону радиолюсцентной. Клинически, радиолюсценция наблюдается на рентгенограммах через 1 и 2 месяца после трансплантации. Иногда, отсроченная воспалительная резорбция наблюдается в пришеечной части корня через несколько лет после трансплантации. Возраст пациентов не влияет на скорость воспалительной резорбции, которая в большинстве случаев протекает быстро. В отличие от заместительной резорбции, воспалительная резорбция может быть приостановлена за счет вовремя проведенного эндодонтического лечения.
Поверхностная резорбция
Этой вид резорбции ограничен слоем цемента на поверхности корня. Поверхностная резорбция является частью репаративного механизма, при котором новый цемент покрывает резорбированные участки, а волокна периодонтальной связки внедряются в новообразованный цемент.
Поверхностная резорбция является результатом ограниченной частичной травмы периодонтальной связки и носит временный характер.
Клинический случай
Пациентка, 29 лет, обратилась по поводу болей в области 3.6 зуба. При осмотре была выявлена фрактура корня 3.6 зуба, хронический апикальный периодонтит. Было проведено удаление зуба 3.6 с одновременной аутотрансплантацией зуба 3.8. Предварительно было проведено депульпирование зуба 3.8 и пломбирование корневых каналов препаратом на основе гидроокиси кальция. Шинирование выполнено односторонней шиной сроком на 4 недели, зуб выведен из окклюзии. Эндодонтическое лечение было завершено через 2 недели. Через 6 месяцев коронка зуба восстановлена с помощью искусственной коронки.
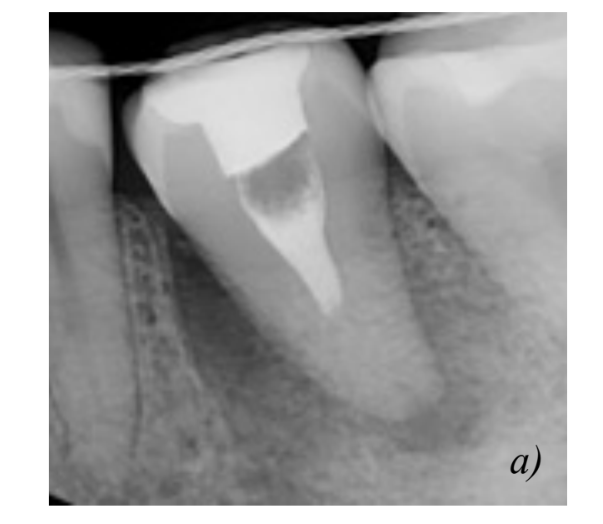
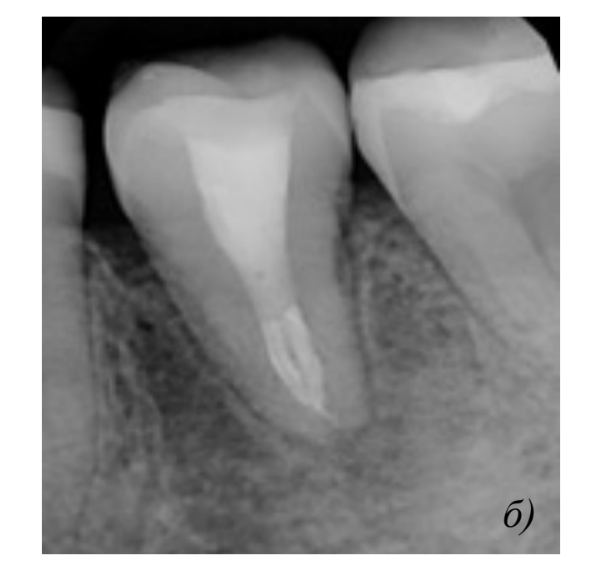
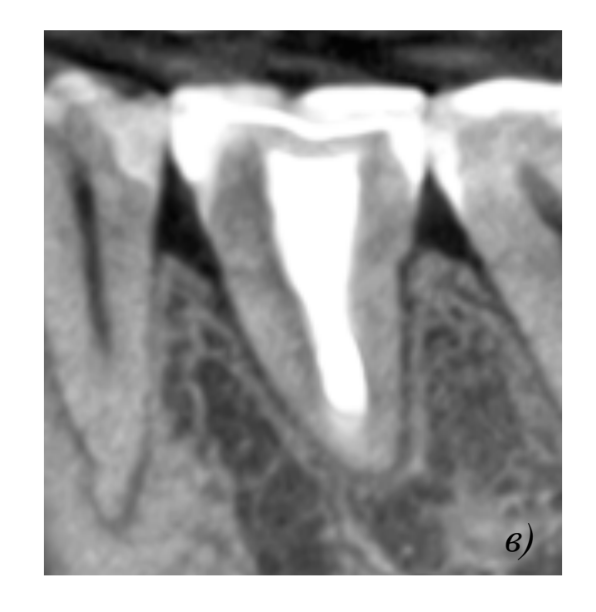
Прогностические факторы
Первым и наиболее важным прогностическим фактором успеха аутотрансплантации является выбор клинического случая. Основным показателем является соотношение риска и пользы, более благоприятное, чем для любого другого лечения, а также когда зуб должен быть сохранен из эстетической и функциональной необходимости. Подходящими пациентами для лечения являются мотивированные молодые люди, которым нежелательна либо противопоказана имплантация зубов. Наиболее частыми клиническими ситуациями для пересадки являются:
- использование третьего моляра для замещения отсутствия первого или второго моляра,
- использование удаленного по ортодонтическим показаниям премоляра для замещения центрального резца,
- репозиция ретинированного клыка в правильное положение.
Для проведения операции важно получить полную, тщательно собранную историю болезни, подробное рентгенологическое исследование, измерить донорский зуб и принимающее ложе, а также определить форму корня. Противопоказанием к операции может являться недостаточный объем кости в реципиентной зоне, а также возможно сложное удаление ретинированного зуба. Компромиссные зубы с заболеванием пародонта, при котором произошла потеря эпителиального прикрепления более чем на 1/3, также не являются подходящими донорами из-за недостатка периодонтальной связки. По данным литературы, наилучший прогноз наблюдается у молодых пациентов с несформированными верхушками корней донорских зубов. Длительные исследования от 3-х до 14-ти лет показывают что в таких зубах жизнеспособность пульпы сохраняется в 90-96% случаев. Однако, также было показано, что трансплантация зубов работает в любом возрасте. Вероятность успеха зависит от хирургической техники, опыта и возможностей хирурга, а также таких факторов, как возраст пациента, степень развития корней, тип пересаженного зуба, времени в сухой среде, позиционирование зуба и от состояния мягких тканей принимающего ложа.
Хирургическая техника должна быть настолько атравматична, насколько это возможно, а манипуляции с донорским зубом должны быть сведены к минимуму, чтобы сохранить периодонтальную связку, а также эпителиальную оболочку Хертвига, с целью не нарушить развитие корня, избежать анкилоза, резорбции корня и потери эпителиального прикрепления.
Трансплантированный зуб после помещения в лунку может быть зафиксирован скрещенным швом над коронкой, либо нежесткой шиной. Доказано, что длительное жесткое шинирование пересаженного зуба оказывает неблагоприятное воздействие на заживление периодонта. Таким образом иммобилизация должна быть относительная на период от 2-х недель до 2-х месяцев в зависимости от размещения донорского зуба в альвеоле. Идеальная альвеола должна иметь достаточную ширину и высоту, для того чтобы полностью вместить донорский зуб. При этом, чем меньше расстояние между корнем зуба и стенкой альвеолы, тем быстрее будет происходить процесс реабилитации.
В случае пересадки третьих моляров в смежную альвеолу вторых моляров, прогноз хуже, когда зуб мудрости находится значительно ниже лунки второго моляра, что может способствовать нарушению эпителиального прикрепления в дистальном участке после пересадки.
Донорский зуб должен быть помещен в лунку свободно, без давления, а также он должен быть немного выведен из окклюзии на время приживления. Такое обращение с корнем обеспечивает дальнейший его рост (при несформированных корнях) и отсутствие резорбтивных процессов.
Исследования показали, что недоразвитые корни имеют низкий показатель успеха, и чем более ранняя стадия развития корней трансплантируемого зуба, тем меньший рост они дают впоследствии. Таким образом доказано, что идеальная стадия для трансплантации, когда корень имеет 3/4 длины и апикальное отверстие открыто более чем на 1 мм.
В большинстве случаев полное восстановление периодонта достигается через 2 месяца после операции и характеризуется отсутствием резорбции корней и наличием компактной пластинки костной ткани на рентгенограмме. Помимо этого, на рентгенограмме различается равномерное пространство периодонтальной щели на протяжении всего корня. Зубы с несформированной верхушкой чаще всего не нуждаются в эндодонтическом лечении, заканчивают развитие корней и поддерживают жизнеспособность пульпы. Реваскуляризация обычно происходит через 4 дня после трансплантации и прогрессирует со скоростью 0,1 мм в день. Рекомендовано, что экстраоральное время донорского зуба должно составлять не более 5-7 минут, однако прямой корреляции между этим фактором и резорбцией корня так и не было установлено.
План лечения должен основываться на тщательном выборе клинического случая, для того чтобы выбрать наиболее подходящее время для аутотрансплантации. Например, если зуб в реципиентной зоне должен быть удален в срочном порядке, то трансплантация может быть отложена на срок не более 2-4 недель после удаления, чтобы сохранить параметры лунки. По возможности трансплантацию лучше всего проводить сразу после удаления зуба. Если существует предсказуемая необходимость в эндодонтическом лечении, это можно сделать до операции, либо вне полости рта. Если такой возможности нет, то эндодонтическое лечение необходимо провести в течение 2-х недель после операции.
Авторы: Бадалян К.Ю., Зедгенидзе А.М.
Список литературы
- Kalkwarf KI. Periodontal new attachment without the placement of osseous potentiating grafts. Periodontal Abstracts 1974;2:53-62.
- American Academy of Periodontology: Glossary of Periodontal Terms J Periodontol Nov, 1986
- Löe H, Waerhaug J. Experimental replantation of teeth in dogs and monkeys. Arch Oral Biol 1961;3:176-184
- Andreasen JO. A time-related study of periodontal healing and root resorption activity after replantation of mature permanent incisors in monkeys. Swed Dent J 1980;4:101-110.
- Tobe O. Histological studies on periodontal tissue reactions following intentional replantation of incisors in monkeys: With special reference to computer-aided three dimensional reconstruction of replanted teeth [in Japanese]. Jpn J Conserv Dent 1990;33:772-802.
- Fukuro K. Bone morphometrical studies of intentional replantation in monkeys' teeth [in Japanese]. Jpn J Conserv Dent 1991; 34:957-985
- Ichinokawa H. Ultrastructural studies on periodontal tissue reactions following intentional tooth replantation in adult monkeys [in Japanese]. Jpn J Conserv Dent 1995;38:63-87.
- Proye MP, Polson AM. Repair in different zones of the periodontium after tooth reimplantation. J Periodontol 1982;53:379-389
- Ichinokawa H, et al. The pathological analysis in the experiments on autotransplantation of teeth [in Japanese]. Jpn J Conserv Dent 1998:41:38.
- Ichinokawa H, et al. The pathological analysis in the experiments on autotransplantation of teeth: Part 2. The microstructural changes in the healing process lin Japanese]. Jpn J Conserv Dent 1998;41:91
- Kurisaki H. The pathological analysis in the experiments on autotransplantation of teeth: Part 2 [in Japanese]. J Jpn Soc Oral Implantol 1998;11:270-271
- Ichinokawa H, et al. The pathological analysis in the experiments on autotransplantation of teeth: Part 4. The microstruc tural changes in the healing process [in Japanese]. J Jpn Soc Oral Implantol 1999;12:131
- Asai Y, Nakagawa K. PDL preservation in transplantation and replantation of teeth. Part 1. The experimental and clinical approach [in Japanese]. J Jpn Dent Assoc 1997;50:6-16.
- Shimada T. Effect of periodontal ligament curetted in alveolar socket for autotransplantation of tooth in adult monkeys [in Japanese]. J Jpn Soc Oral Implantol 1998;11:492-500
- Andreasen JO. Periodontal healing after replantation and autotransplantation of incisors in monkeys. Int J Oral Surg 1981;10 54-61
- Isono T. Effect of storage media upon periodontal healing after replantation of teeth in adult monkeys [in Japanese]. J Jpn Soc Oral Implantol 1998;11:375-385. 17.Andreasen JO. Relationship between cell damage in the periodontal ligament after replantation and subsequent development of root resorption. Acta Odontol Scand 1981;39:15-25
- Yoshida M. An experimental study on regeneration of cementum, periodontal ligament and alveolar bone in the intradentinal cavities in dogs [in Japanese]. The Shikwa Gakuho 1976;76: 1179-1222.
- Andreasen JO, Kristerson L. The effect of limited drying or removal of the periodontal ligament. Periodontal healing after replantation of mature incisors in monkeys. Acta Odontol Scand 1981;39:1-13
- Andreasen JO, Hjørting-Hansen E. Replantation of teeth. I Radiographic and clinical study of 110 human teeth replanted after accidental loss. Acta Odontol Scand 1966;24:263-286
- Andreasen JO, Hjørting-Hansen E. Replantation of teeth. II Histological study of 22 replanted anterior teeth in humans Acta Odontol Scand 1966;24:287-306
- Andersson L., Jonsson BG, Hammarström L Blomlöf L, Andreasen JO, Lindskog S. Evaluation of statistics and desirable experimental design of a histomorphometrical method for studies of root resorption. Endod Dent Traumatol 1987;3:288-295
- Andreasen JO. Experimental dental traumatology: development of a model for external root resorption. Endod Dent Traumatol 1987;3:269-287.
- Andreasen JO. Relationship between surface and inflammatory resorption and changes in the pulp after replantation of permanent incisors in monkeys. J Endod 1981;7:294-301.
- Andersson L, Bodin I, Sorensen S. Progression of root resorption following replantation of human teeth after extended extraoral storage. Endod Dent Traumatol 1989;5:38-47 45.
- Frost HM. Tetracycline-based histological analysis of bone remodeling. Calcif Tissue Res 1969;3:221-237
- Andreasen JO. External root resorption: its implication in dental traumatology, periodontics, orthodontics and endodontics. Int Endod J 1985;18:109-118
- Andreasen JO. The effect of pulp extirpation or root canal treatment on periodontal healing after replantation of permanent incisors in monkeys. J Endod 1981;7:245-252, 1982:8:426-427.
- Andreasen JO, Paulsen HU, Yu Z, Ahlquist R, Bayer T, Schwartz O. A long term study of 370 autotransplanted premolars. Part I. Surgical procedure and standardized techniques for monitoring healing. Eur J Orthod 1990;12:3-13.
- Andreasen JO, Paulsen HU, Yu Z, Bayer T, Schwartz O. A long term study of 370 autotransplanted premolars. Part II. Tooth survival and pulp healing subsequent to transplantation. Eur J Orthod 1990;12:14-24
- Andreasen JO, Paulsen HU, Yu Z, Schwartz O. A long term study of 370 autotransplanted premolars. Part III. Periodontal healing subsequent to transplantation. Eur J Orthod 1990;12:25-37.
- Andreasen JO, Paulsen HU, Yu Z, Bayer T. A long term study of 370 autotransplanted premolars. Part IV. Root development subsequent to transplantation. Eur J Orthod 1990;12:38-50
- 33.Andreasen JO. Atlas of Replantation and Transplantation of Teeth. Philadelphia: Saunders, 1992
- Andreasen JO. Analysis of topography of surface and inflammatory root resorption after replantation of mature permanent incisors in monkeys. Swed Dent J 1980;4:135-144
- Josefsson E1, Brattström V, Tegsjö U, Valerius-Olsson H. Treatment of lower second premolar agenesis by autotransplantation: four-year evaluation of eighty patients. Acta Odontol Scand. 1999 Apr;57(2):111-5.
- Kallu R1, Vinckier F, Politis C, Mwalili S, Willems G. Tooth transplantations: a descriptive retrospective study. Int J Oral Maxillofac Surg. 2005 Oct;34(7): 745-55.
- Aslan, Unucu et al. 2010 Long-term follow-up of a patient with multiple congenitally missing teeh treated with autotransplantation and orthodontics. Angle of Orthod 80(2): 396-404
- Paulsen HU1, Andreasen JO, Schwartz O.Pulp and periodontal healing, root development and root resorption subsequent to transplantation and orthodontic rotation: a long-term study of autotransplanted premolars.Am J Orthod Dentofacial Orthop.1995 Dec;108(6):630-40.
- Escoda, G., Ed. 1999 Ciruga buccal Madrid, Editiones Ergon, S.A. Donado 2007 Cirugia, Masson
- Ahlberg, Bystedt et al.; Long term evaluation of Autotransplanted Maxillary Canines with Completed Root Formation Acta Odontologica Scandinavica 41(1): 23-31 · February 1983
- Tsukiboshi, 2001. Autotransplantation of teeth
- Akiyama Y1, Fukuda H, Hashimoto K. A clinical and radiographic study of 25 autotransplanted third molars. J Oral Rehabil. 1998 Aug;25(8):640-4.
- Czochrowska EM1, Stenvik A, Bjercke B, Zachrisson BU.Outcome of tooth transplantation: survival and success rates 17-41 years post treatment. Am J Orthod Dentofacial Orthop. 2002 Feb;121(2):110-9; quiz 193.
- Thomas, Turner et al. 1998 Autotransplantation of teeth: is there a role? Br J Orthod. 1998 Nov;25(4):275-82.
- Andreasen JO 2009 The effect of splinting upon periodontal healing after replantation of permanent incisors in monkeys Journal Acta Odontologica Scandinavica Volume 33, 1975 - Issue 6
- Northway, 2002 Autogenic dental implants American Journal of Orthodontics and Dentofacial Orthopedics 121(6):592-3 · July 2002
- Tsukiboshi, 2002 Autotransplantation of teeth: requirements for predictable success Dent Traumatol. 2002 Aug;18(4):157-80.
- Kim, Jung et al. 2005 Evaluation of the prognosis and causes of failures in 182 cases Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005 Jul;100(1):112-9.