Редкий случай ортокератинизорованной одонтогенной кисты передней челюсти – хирургическое лечение с профилактической жесткой остеосинтезом
Машинный перевод
Оригинальная статья написана на языке EN (ссылка для ознакомления) .
Цель: Кисты и другие интраостные поражения могут расти бессимптомно до тех пор, пока не будут диагностированы при случайном радиологическом обследовании. Отсутствие зуба и неправильное положение соседних зубов должны побудить клиницистов провести рентгенодиагностику.
Методы: 37-летний мужчина был принят с безнадежным зубом 36, который подлежал удалению и замене имплантом. Клиническое обследование также выявило отсутствие одного из нижних резцов и неправильное положение оставшихся нижних резцов. Конусно-лучевая компьютерная томография показала горизонтально импактированный нижний резец, окруженный костным дефектом −15 × 20 × 8 мм, с толщиной кости всего 3,5 мм в самой узкой области. Основываясь на сильных жевательных мышцах и низкой толщине кости после хирургического удаления зуба и поражения, была запланирована профилактическая остеосинтез. Чтобы объяснить операцию пациенту, была напечатана на 3D-принтере модель нижней челюсти.
Результаты: Пациенту были представлены два плана лечения: 1. производство индивидуальной пластины в соответствии с костным дефектом и формой оставшейся кости и 2. выбор стандартной пластины и ее подгонка по 3D напечатанной модели. Стоимость материала в индивидуальном решении была в 10 раз выше. План 2 был принят. Прямая пластина толщиной 1,2 мм была предварительно изогнута на модели и стерилизована. Поражение и импактированный зуб были удалены под местной анестезией. Подготовленные пластины были зафиксированы.
Выводы: В представленном случае индивидуальная 3D-печатная остеосинтетическая пластина была примерно в 10 раз дороже стандартной остеосинтетической пластины. 3D-печать модели кости может быть полезна для предварительного изгиба выбранной стандартной пластины и планирования операции.
Кисты и другие интраостные поражения могут расти бессимптомно до тех пор, пока не будут диагностированы случайно проведенным рентгенологическим обследованием. Отсутствие зуба и неправильное положение соседних зубов должны побуждать клиницистов проводить рентгенодиагностику. Ортокератинизированная одонтогенная киста (ОКК) была впервые описана как ортокератинизированный вариант одонтогенной кератоцисты Урайтом в 1981 году из-за своей различной гистопатологии и низкого риска рецидива. ОКК встречается преимущественно в mandibula и у мужчин. Эти кисты часто бессимптомны и обнаруживаются как случайная находка, особенно на рентгенограммах в ортодонтии. ОКК в основном локализуется в боковых сегментах нижней челюсти и крайне редко в передней части этой кости. Насколько известно авторам, это первый случай в литературе, описывающий ОКК в передней части нижней челюсти. Переломы, вызванные основным патологическим поражением в нижней челюсти, редки и не достигают 2% от всех переломов нижней челюсти. Патологические переломы обычно возникают из-за областей остеомиелита, остеорадионекроза, остеонекроза челюсти, связанного с бисфосфонатами, и идиопатических причин, или облегчаются кистозными поражениями, доброкачественными, злокачественными и метастатическими опухолями. Патологические переломы нижней челюсти, связанные с доброкачественными кистозными поражениями, относительно редки, особенно патологические переломы, возникающие из корневых кист. Тем не менее, перелом может произойти во время удаления зуба. Особенно impacted tooth в сочетании с патологическим поражением может привести к иатрогенному перелому нижней челюсти. Большинство опубликованных случаев связано с переломами во время или после удаления impacted third molar. В этом случае риск повреждения переднего сегмента нижней челюсти во время удаления impacted tooth или как отсроченный перелом был оценен как высокий. Поэтому была проведена профилактическая жесткая остеосинтез.
Клинический отчет
37-летний мужчина был принят в клинику с безнадежным зубом 36, который подлежал удалению и замене на имплантат. Клиническое обследование также выявило отсутствие одного из нижних резцов и неправильное положение оставшихся нижних резцов (Рис. 1). Конусно-лучевая компьютерная томография (КЛКТ) показала горизонтально импактивированный нижний резец, окруженный костным дефектом − 15 × 20 × 8 мм, с толщиной кости всего 3,5 мм в самой узкой области (Рис. 1). Учитывая сильные жевательные мышцы, вес пациента − 120 кг и низкую толщину оставшейся кости после хирургического удаления зуба и поражения, была запланирована профилактическая жесткая остеосинтез. Остеосинтез был запланирован также для предотвращения возможного iatrogenic перелома нижней челюсти во время удаления импактивированного резца. Чтобы объяснить пациенту операцию, визуализация цифровой визуализации и коммуникации в медицине была экспортирована в формате стереолитографии, и модель нижней челюсти (Рис. 1) была 3D напечатана с помощью 3D-принтера на основе цифровой световой обработки. В то же время планирование и проектирование индивидуальной пластины остеосинтеза (Рис. 1) было выполнено с помощью Customy 3D Planner (Smart Labs Sp. z o.o., Хожув, Польша) - онлайн платформы для планирования операций. Пациенту были представлены два плана лечения: 1. производство индивидуальной пластины в соответствии с костным дефектом и формой оставшейся кости и 2. выбор стандартной пластины и ее подгонка на 3D напечатанной модели. Стоимость материала была в 9 раз выше в индивидуальном решении. Второй план был принят в основном по финансовым причинам. Прямая пластина толщиной 1,5 мм была предварительно изогнута на подготовленной модели (Рис. 1) и стерилизована. За два часа до операции пациент принял 2 г амоксициллина и 100 мг нимесулида. 30 мл венозной крови было собрано и центрифугировано для получения тромбоцитарных богатых факторов (PRF) и мембран. Операция проводилась под местной анестезией с 4% артикаином + норадреналином (1/100 000). Зуб 31 был удален после разреза по краю десны с помощью лезвия 15C. Трапециевидный полнослойный лоскут был вырезан лезвием № 15C от мезиальной секции зуба 42 до дистальной секции зуба 33. Лоскут был поднят, и лицевой аспект фронтальной челюсти был открыт, также была достигнута экспозиция левого подбородочного нерва. С помощью пинцета Лера был удален костный край поражения, и поражение было частично удалено. Предварительно изогнутая пластина остеосинтеза была проверена на соответствие и зафиксирована двумя винтами 2,0 мм с каждой стороны. Подготовленная пластина была зафиксирована винтами системы 2,0, как было запланировано на модели. После фиксации пластины импактивированный зуб был удален, разделив его на 3 части. Остальная часть поражения была удалена вместе с зубом. Собранный материал был сохранен в 3% растворе формалина и отправлен на гистопатологическое исследование. Дополнительная буковая костная пластина была удалена, чтобы создать доступ для удаления зуба. Это привело к отсутствию буковой костной пластины на уровне поражения во всей вертикальной размерности. Чтобы создать лучшую поддержку для мягких тканей в период заживления, во время операции была подогнана еще одна пластина остеосинтеза и зафиксирована коронально к основной пластине двумя винтами 2,0 мм, по одному с каждой стороны. Сгустки PRF были помещены в костной дефект, а мембраны PRF были помещены поверх зафиксированных пластин. Лоскут был зашит нейлоновыми швами 4.0 и 6.0. Коронка удаленного зуба 31 была обрезана, пульпа была удалена, и камера была заполнена текучим материалом. Стекловолокно и текучий композитный материал были использованы для фиксации коронки 31 к соседним зубам в качестве временной реставрации. Послеоперационная КЛКТ была выполнена (Рис. 1). Антибиотикотерапия продолжалась в течение 5 дней после операции: 1 г каждые 8 часов. Заживление прошло без осложнений. Швы были удалены за 2 сеанса, часть после 1 и остальная часть после 2 недель заживления. Мягкая диета была рекомендована на 4 месяца после операции. Через 5 месяцев пациент представил частичное обнажение верхней пластины через мягкие ткани. Была выполнена еще одна КЛКТ для оценки паттерна заживления кости, и было принято решение о удалении верхней пластины. Под местной анестезией с 4% артикаином + норадреналином (1/100 000) был сделан небольшой разрез слизистой над пластиной, винты были удалены, и пластина была удалена. Место было промыто 0,9% раствором NaCl, и слизистая была зашита нейлоновыми швами 6.0 более апикально, чем линия разреза, чтобы достичь лучших условий для преддверия. Швы были удалены через 7 дней.
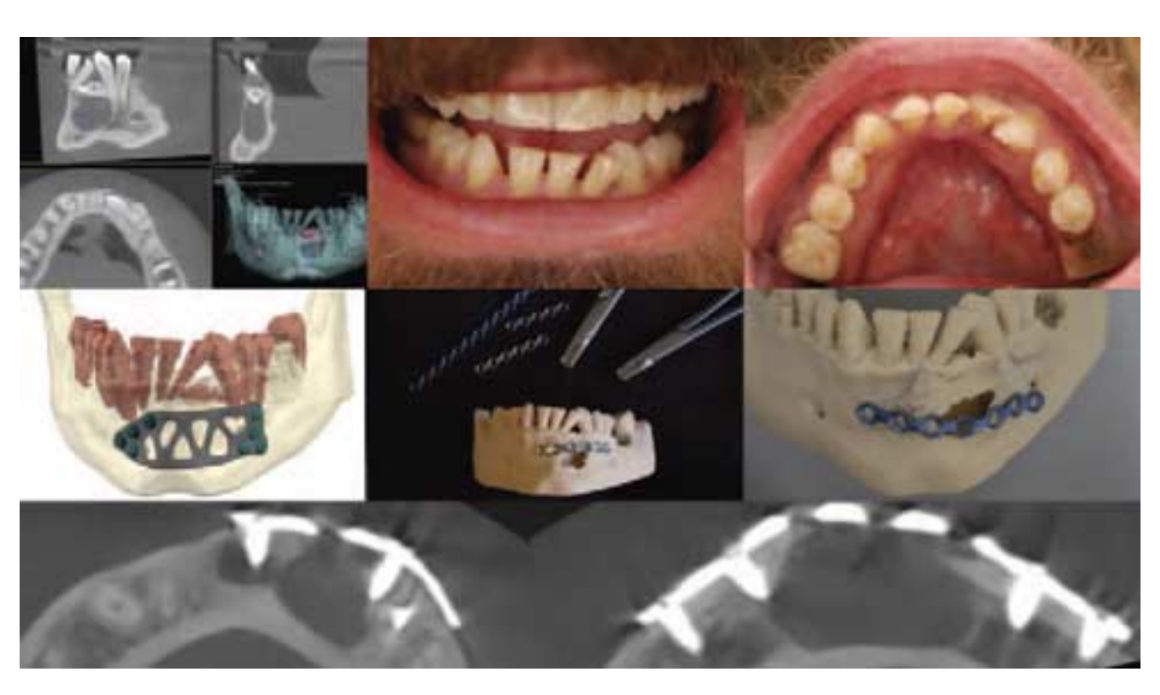
Результаты
Послеоперационная КТ с конусным лучом показала правильную адаптацию обеих остеосинтетических пластин к поверхности кости. Гистопатологическое исследование поражения выявило ООК (Рис. 2). После 5 месяцев наблюдения осложнений в виде переломов костей и временной реконструкции зубов не произошло (Рис. 2). Контрольная КТ, проведенная через 5 месяцев после операции, показала признаки заживления кости в послеоперационном участке (Рис. 2). Тем не менее, для имплантационного лечения в этом участке потребуется дополнительная операция по реконструкции кости.
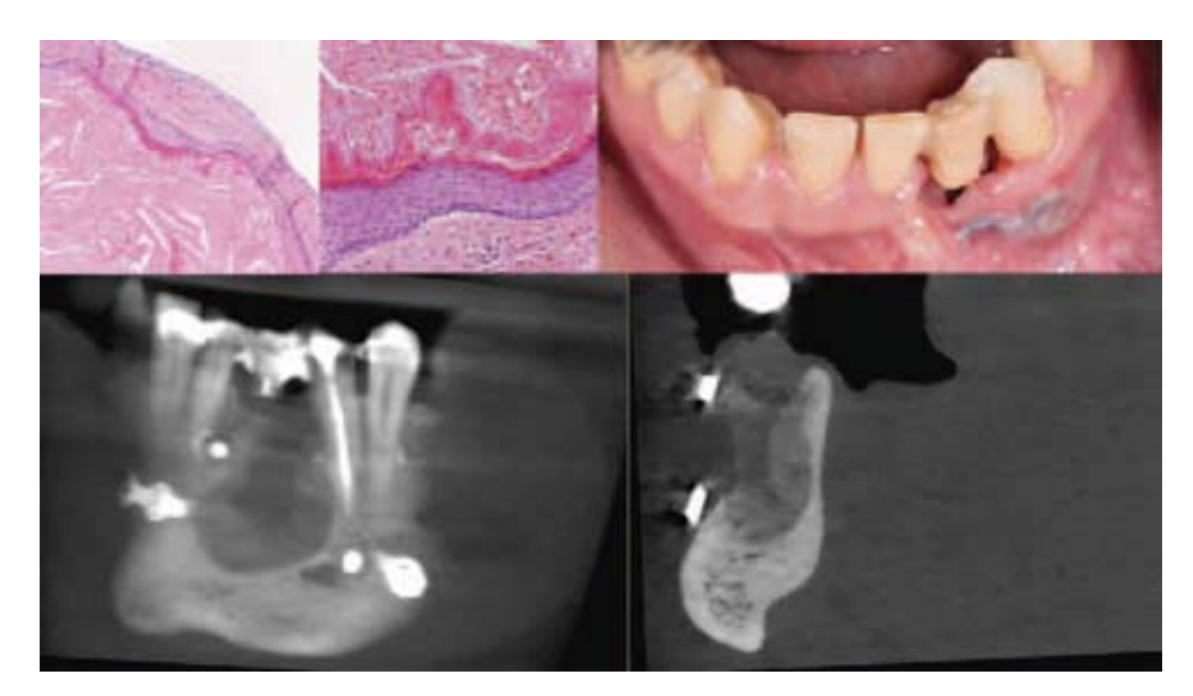
Обсуждение
Мужчины с полной зубной формой способны генерировать высокие жевательные силы, которые передаются на нижнюю челюсть во время жевания, и, следовательно, риск перелома выше, чем у женщин. Тем не менее, большинство случаев переломов нижней челюсти, описанных в литературе, было обнаружено у мужчин в пятом десятилетии жизни, представленный пациент находился в третьем, но был мускулистым и очень сильным. Полностью импактированные зубы, особенно горизонтальные с сопутствующими поражениями, имеют более высокий риск перелома нижней челюсти, потому что объем кости, окружающей зуб и поражение, уже низок или должен быть удален во время операции, что ослабляет нижнюю челюсть. Боднер и др. проанализировали 189 случаев и обнаружили, что 86% случаев переломов нижней челюсти развиваются после операции и обычно происходят между первой и третьей неделей после операции. Возможные причины этого могут быть чрезмерная жевательная сила или незначительная травма ослабленной кости. Однако другие авторы утверждали, что жевание не влияет на поздние переломы нижней челюсти, мягкая диета должна быть рекомендована до 4 недель после операции. Если перелом происходит, жесткая фиксация сегодня является методом выбора в лечении. Профилактическую жесткую фиксацию нижней челюсти также следует рассмотреть в случаях, когда существует повышенный риск иатрогенного перелома, чтобы предотвратить дополнительные операции и повысить заболеваемость. Исследование методом конечных элементов, проведенное Мураками и др., иллюстрировало теоретическую эффективность применения пластин для снижения напряжения на нижней челюсти после хирургического удаления кисты, включая третий моляр, на основе компьютерного моделирования. В представленном случае было принято решение выполнить жесткую фиксацию в качестве профилактической процедуры во время удаления зуба и поражения в передней части нижней челюсти. Изначально рассматривалось использование индивидуально напечатанной на 3D-принтере остеосинтетической пластины. Такая пластина укрепит оставшуюся кость, а также поддержит мягкие ткани над дефектом. К сожалению, индивидуальное решение было в 9 раз дороже по сравнению со стандартной остеосинтетической пластиной. Использование 3D-печати модели кости было доступным и полезным средством для выбора и предварительного изгиба стандартной пластины и для планирования операции. В этом случае была запланирована одна фиксационная пластина для фиксации кости. Тем не менее, была использована дополнительная пластина для поддержки мягких тканей. Использование дополнительных остеосинтетических пластин, таких как в технике забора, описанной Мерли и др. в 2015 году, помогло поддерживать мягкие ткани в течение до 5 месяцев в течение начального периода заживления. К сожалению, без дополнительных материалов для пересадки в этом случае поддерживающая пластина должна была быть удалена из-за декомпенсации мягких тканей. В течение наиболее критического периода после операции перелом не произошел в представленном случае. В течение 5 месяцев наблюдения не было обнаружено признаков рецидива ООК.
Заключения
В рамках данного клинического отчета можно сделать следующие выводы. Образовательное сообщение для клиницистов и хирургов можно резюмировать следующим образом:
Тщательное клиническое обследование должно проводиться на каждом стоматологическом приеме, и дополнительные диагностические исследования должны быть назначены, если обнаружены признаки неправильного положения зубов. Цифровые технологии, такие как КТ с конусным лучом (CBCT) и программное обеспечение для планирования операций, могут помочь тщательно спланировать операцию, но на данный момент индивидуальные остеосинтетические пластины CAD/CAM значительно дороже стандартных доступных материалов. 3D-печатная модель кости является дешевой, доступной и полезной для анализа хирургии и корректировки стандартных остеосинтетических пластин. Для оценки эффективности профилактической жесткой остеосинтезы в предотвращении постэкстракционных переломов костей необходимо провести больше исследований на более крупных группах.
Łukasz Zadrozny, Pawel Rogus, Michał Pyzlak, Marco Tallarico и Marco Cicciu
Ссылки
- Bilodeau EA, Collins BM. Одонтогенные кисты и новообразования. Surg Pathol Clin 2016;10:177–222
- Wright JM. Одонтогенная кератоциста: ортокератинизированный вариант. Oral Surg Oral Med Oral Pathol 1981;51:609–618
- Wright BA, Fanibunda K. Одонтогенная кератоциста типа дентирующей кисты? J Can Dent Assoc 1981;47:313–314
- Mahdavi N, Taghavi N. Ортокератинизированная одонтогенная киста верхней челюсти: сообщение о случае и обзор литературы. Turk Patoloji Derg 2017;33:81–85
- Macdonald-Jankowski DS. Ортокератинизированная одонтогенная киста: систематический обзор. Dentomaxillofac Radiol 2010;39:455–467
- Sarvaiya B, Vadera H, Sharma V и др. Ортокератинизированная одонтогенная киста нижней челюсти: редкий случай с систематическим обзором. J Int Soc Prev Community Dent 2014;4:71–76
- de Souza AS, Colombo LT, Hadad H и др. Регенерация кости вокруг имплантатов с модифицированной поверхностью путем кислотного кондиционирования с осаждением фторидных ионов. J Osseointegration 2020;12:222–228
- Xiao X, Dai JW, Li Z и др. Патологический перелом нижней челюсти, вызванный корневой кистой: сообщение о случае и обзор литературы. Medicine (Baltimore) 2018;97:13529
- Bodner L, Brennan PA, McLeod NM. Характеристики иатрогенных переломов нижней челюсти, связанных с удалением зубов: обзор и анализ 189 случаев. Br J Oral Maxillofac Surg 2011;49:567–572
- Miyaura K, Matsuka Y, Morita M и др. Сравнение жевательных сил в разных возрастных и половых группах: исследование жевательной эффективности с подвижными и неподвижными зубами. J Oral Rehabil 1999;26:223–227
- Al-Belasy FA, Tozoglu S, Ertas U. Жевание и поздний перелом нижней челюсти после операции по удалению impacted третьих моляров, связанный с отсутствием грубой патологии. J Oral Maxillofac Surg 2009;67:856–861
- Van Sickels JE, Richardson DA. Стабильность ортогнатической хирургии: обзор жесткой фиксации. Br J Oral Maxillofac Surg 1996;34:279–285
- Hartman MJ, Sibley DM. Профилактическая внутренняя фиксация для предотвращения перелома нижней челюсти при удалении третьих моляров: использование компьютерной хирургии для улучшения клинических результатов. J Oral Maxillofac Surg 2020;78:2147–2152
- Baron J, Hazubski S, Otte A. 3D многоматериальная печать антропоморфной, персонализированной замены руки для использования в нейропротезировании с использованием 3D-сканирования и компьютерного проектирования: первое доказательство технической концепции. Prosthesis 2020;2:362–370
- Murakami K, Yamamoto K, Tsuyuki M и др. Теоретическая эффективность профилактических мер для предотвращения патологического перелома после хирургического удаления поражений нижней челюсти на основе трехмерного конечного элементного анализа. J Oral Maxillofac Surg 2014;72:833e1–833e18
- Krakowczyk Ł, Piotrowska-Seweryn A, Szymczyk C и др. Виртуальное хирургическое планирование и конусно-лучевая компьютерная томография в реконструкции опухолей головы и шеи - пилотное исследование. Otolaryngol Pol 2020;75:28–33
- Farré-Guasch E, Wolff J, Helder MN и др. Применение аддитивного производства в челюстно-лицевой хирургии. J Oral Maxillofac Surg 2015;73:2408–2418
- Barazanchi A, Li KC, Al-Amleh B и др. Механические свойства лазерно-спеченных 3D-печатных кобальт-хрома и мягко-фрезерованного кобальт-хрома. Prosthesis 2020;2:313–320
- Lavorgna L, Cervino G, Fiorillo L и др. Надежность виртуального протезирования, реализованного с помощью 2D и 3D фотозахвата: экспериментальное исследование точности различных цифровых систем. Int J Environ Res Public Health 2019;16
- Merli M, Mariotti G, Moscatelli M и др. Техника ограждения для локализованного трехмерного увеличения кости: техническое описание и сообщения о случаях. Int J Periodontics Restorative Dent 2015;35:57–64
- Merli M, Nieri M, Mariotti G и др. Техника ограждения: аутогенная костная пересадка против 50% депротеинизированной бычьей костной матрицы /50% аутогенной костной пересадки - клиническое двойное слепое рандомизированное контролируемое испытание. Clin Oral Implants Res 2020;31:1223–1231
