Строение тканей периодонта
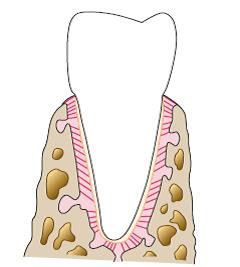
Данная статья посвящена строению тканей периодонта. Строение тканей пародонта. На рисунке выделены красным:
- десна;
- пародонтальная связка;
- цемент корня зуба;
- альвеолярная кость.
Подробнее о пародонте и тактике его лечения на вебинаре Регенерация пародонта: техника GTR.
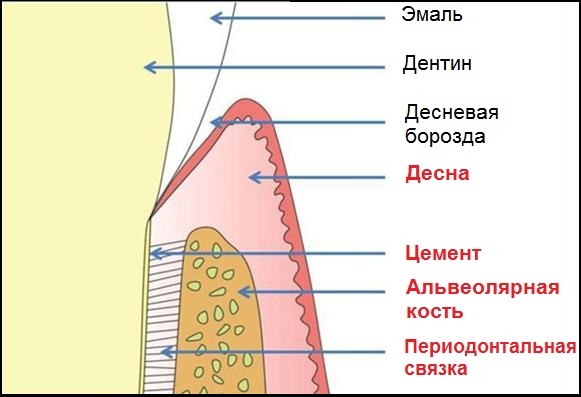
Важно, что у десны и остальных тканей пародонта разные функции. Главная роль десны – защита. Защита тканей, лежащих под ней от внешних воздействий. Цемент же, альвеолярная кость и пародонтальная связка вместе образуют так называемый «поддерживающий аппарат зуба». Благодаря этим тканям выполняется основная функция пародонта – удерживать зуб на своем законном месте, в лунке.
Пародонтальная связка
Пародонтальная связка – это соединительная ткань, которая окружает зуб и соединяет его с внутренней стенкой альвеолярной кости.
Начинается она на 1-1,5 мм ниже эмалево-цементного соединения.
Сложно поверить, но ее ширина (в среднем) составляет всего 0,2 мм. Уточнение «в среднем» объясняется не только индивидуальными особенностями пародонтальной связки у разных людей, но и изменением нагрузки на зуб. Зависимость прямая: чем больше нагрузка, тем шире связка.
Основные составляющие пародонтальной связки – это
- волокна пародонта;
- клетки;
- межклеточное (основное) вещество;
- сосуды, нервы.
Похожий состав имеет соединительная ткань десны:

Сходство это неспроста, ведь пародонтальная связка – это продолжение соединительной ткани десны со своими особенностями, благодаря которым реализуется ее уникальная функция.
Пару слов о каждом из компонентов пародонтальной связки.
Волокна пародонта
Основное количество волокон пародонта состоит из коллагена I типа. Синтезируется он в фибробластах. Далее образуются молекулы тропоколлагена, которые формируют микрофибриллы, затем фибриллы, нити и пучки:
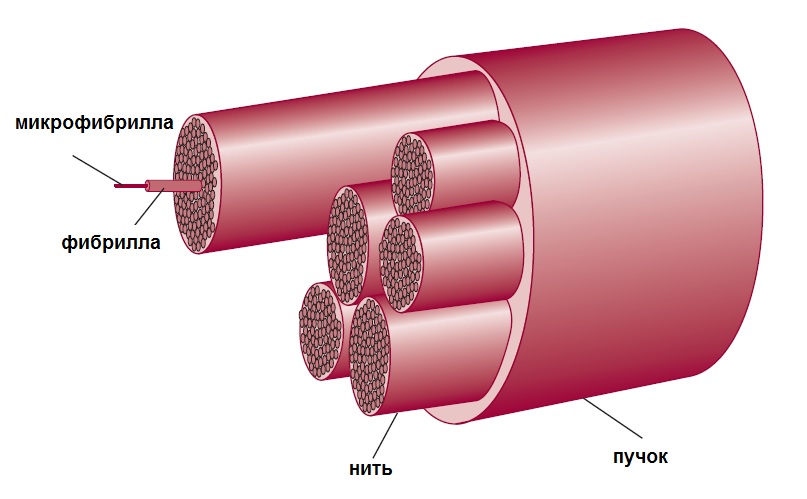
Такое строение коллагеновых волокон позволяет им быть одновременно сильными и гибкими. В продольном разрезе они имеют волнистую форму:
Как и в случае десневых, предложено множество классификаций волокон пародонта. Согласно одной, выделяют 6 групп пародонтальных волокон:
- транссептальные;
- волокна альвеолярного гребня;
- горизонтальные;
- косые;
- апикальные;
- интрарадикулярные (межкорневые).
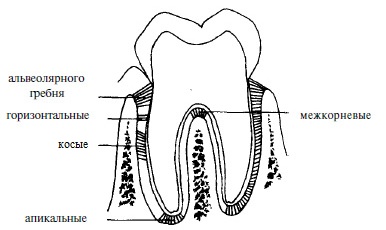
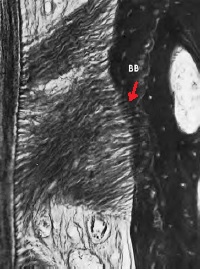
Также в литературе часто встречается термин «шарпеевские волокна», но это не еще одна группа. Это концевые, частично или полностью кальцифицированные части пародонтальных волокон всех 6 групп, которые вплетаются, прободают цемент и альвеолярную кость. Плюс шарпеевские волокна связаны с неколлагеновыми белками (остеопонтин, костный сиалопротеин) в кости и цементе (красная стрелка на рисунке), что обеспечивает такое прочное их соединение.
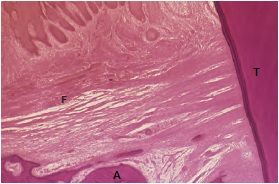
Транссептальные волокна
Транссептальные волокна (F) проходят над альвеолярным гребнем (A) и соединяют два смежных зуба (T). Зачастую их относят к десневым волокнам, они не вплетаются в кость.
Волокна альвеолярного гребня
Берут начало в области цемента корня зуба сразу под эпителием прикрепления, идут в косом направлении и прикрепляются к альвеолярному гребню или надкостнице.
Горизонтальные, косые и апикальные волокна также идут от цемента к кости. Отличие лишь в том, под каким углом они направлены и в каком отделе пародонтальной связки находятся. Горизонтальные расположены под прямым углом ближе к краю лунки зуба, апикальные в области верхушки корня. Косые волокна между ними, их больше всего. Именно они берут на себя вертикальную нагрузку, которая возникает при жевании, «передают» ее на кость.
Межкорневые волокна (как говорит само название) проходят между корнями многокорневого зуба (от фуркации) к кости.
Кроме основных групп в пародонтальной связке также есть другие, менее упорядоченные коллагеновые и эластические волокна. Эластические волокна в основном расположены параллельно зубу в пришеечной трети корня. Они регулируют кровоток в сосудах связки.
Волокна пародонта постоянно обновляются благодаря работе клеточных элементов.
Клетки пародонта
Клетки пародонта – это
- клетки соединительной ткани;
- эпителиальные островки Малассе;
- защитные клетки (нейтрофилы, лимфоциты, макрофаги, эозинофилы, тучные клетки);
- клеточные элементы нервов, сосудов.
Клетки соединительной ткани – это, в основном, фибробласты, синтезирующие коллаген. Также они способны, если это необходимо, к защитным реакциям – фагоцитозу, гидролизу.
Ближе к кости обнаруживаются остеобласты и остеокласты, цементокласты, -бласты, одонтокласты – возле зуба.
Эпителиальные островки Малассе – замурованные рядом с цементом остатки эпителия, который разрушился еще во время прорезывания зуба. В целом, их роль до сих пор не изучена. Известно лишь, что с возрастом они могут либо бесследно исчезать, либо превращаться в цементикли или кисты.
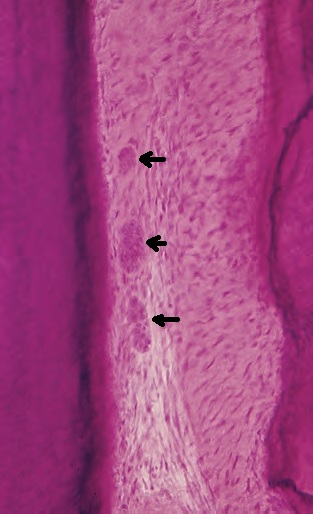
Основное вещество заполняет пространство между клетками и волокнами. Главное его отличие от межклеточного вещества соседней соединительной ткани десны – возможное наличие цементиклей. Они могут прикрепляться к зубу (1) или свободно находиться в связке (2):
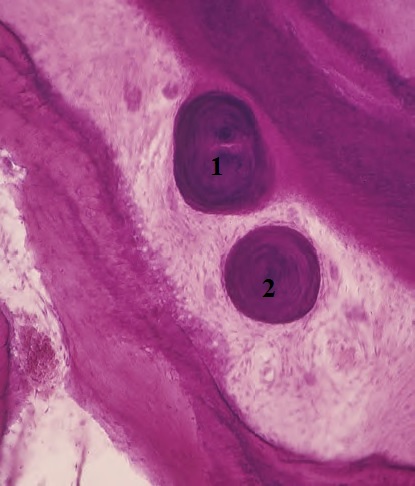
Про то, что они могут образоваться из эпителиальных островков Малассе, мы уже знаем. Но есть и другие источники их развития, к примеру:
- частички цемента или кости;
- шарпеевские волокна;
- кальцифицированные кровеносные сосуды.
Пародонтальная связка – ключевая составляющая пародонта. Именно она отвечает за большинство его функций. О функциях поговорим чуть позже, а пока идем дальше.
Цемент зуба
Цемент покрывает корень зуба снаружи. Он состоит из
- коллагеновых волокон и
- кальцифицированного межклеточного вещества.
- (+ клеток).
Сосудов в цементе нет.
Выделяют наружные волокна – шарпеевские, из пародонтальной связки. И внутренние, которые непосредственно образуются в цементе цементобластами, как и межклеточное вещество.
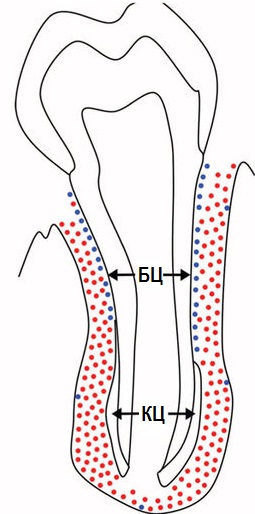
Клетки в цементе есть не везде. Где есть – там клеточный цемент (КЦ). Где нет – бесклеточный (БЦ).
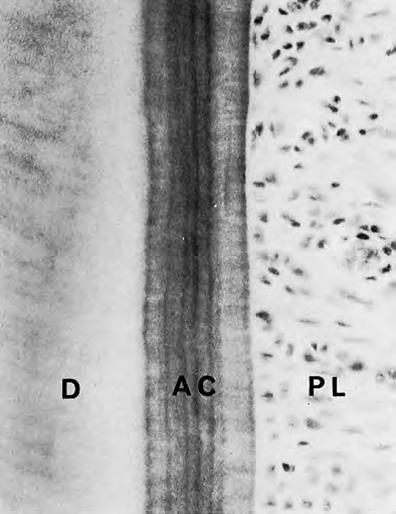
Бесклеточный цемент
Бесклеточный цемент еще называют первичным. Он формируется раньше клеточного и до того момента, пока зуб не достигнет своего антагониста, не станет в окклюзию. Он покрывает корень до половины (в направлении от коронки к верхушке). На рисунке AC – бесклеточный цемент, который находится между дентином (D) и пародонтальной связкой (PL). Можно заметить, что он «полосатый». Эти полосы, словно кольца на срезе ствола дерева, говорят о периодах образования цемента.
Клеточный цемент
Клеточный цемент формируется после того, как зуб достигнет окклюзионной плоскости. Он обнаруживается в апикальной трети корня и в области бифуркации. Клеточный цемент менее минерализован, содержит меньше шарпеевских волокон. В нем (СС) обнаруживаются отдельные пространства (лакуны) с цементоцитами внутри. Цементоциты связаны между собой через специальные канальца. Обратите внимание на скопление клеточек в связке (PL). Это не что иное, как цементобласты:
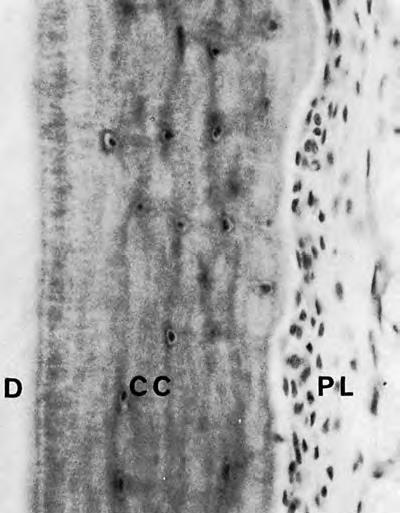
По рисункам заметно, что ширина цемента больше к апикальной части корня (примерно от 0,1 до 1 мм). Интересна возрастная закономерность: у 70-летнего цемент в три раза шире, чем у ребенка 11 лет.
Цемент по-разному соединяется с эмалью:
- между ними промежуток (может беспокоить чувствительность);
- соединяется встык;
- перекрывает эмаль.
Цемент по сравнению с эмалью гораздо менее минерализован. Цемент в принципе «самый мягкий» среди твердых тканей зубочелюстной системы: содержит всего около 50% гидроксиапатита. Цифра небольшая в сравнении с костью (65%), дентином (70%) и эмалью (97%).
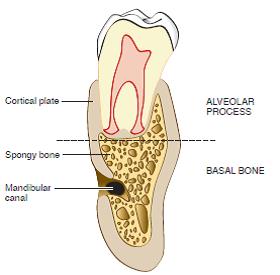
Альвеолярная кость
Альвеолярная кость – это часть альвеолярного отростка верхней и альвеолярной части нижней челюсти. Она располагается чуть ниже эмалево-цементного соединения (на 1-1,5 мм).
Альвеолярная кость состоит из:
- собственно альвеолярной кости – образует стенку зубной альвеолы, окружает зуб. Это своеобразная опора для пародонтальной связки, в нее вплетаются шарпеевские волокна. Она имеет многочисленные отверстия – фолькмановские каналы, через которые проходят нервы и сосуды.
- поддерживающей альвеолярной кости – губчатого вещества с покрытием из наружной пластинки компактного вещества. Наружная кортикальная пластинка покрывает кость снаружи. Она состоит из остеонов и связана с надкостницей.
В губчатом веществе сперва в детстве находится красный костный мозг: много кровеносных сосудов, нужных для роста челюсти. С возрастом его заменяет неактивный желтый костный мозг. Губчатого вещества совсем мало с оральной и вестибулярной поверхностей, основной массив располагается рядом с верхушками и между корнями.
Ниже альвеолярной – базальная кость, уже никак не связанная с зубами.
Альвеолярная кость состоит из
- 2/3 неорганического вещества (гидроксиапатит)
- 1/3 органического (коллагеновые волокна, белки, факторы роста).
Основные клетки: остеобласты, -циты, -класты.
Остеоциты замурованы в лакунах подобно цементоцитам.
Остеобласты создают остеоид – неминерализованную кость, которая со временем «созревает», минерализуется.
Остеокласты отвечают за резорбцию костной ткани. С помощью ферментов они вызывают расщепление органического матрикса, а вслед за ним секвестрируют и минеральные ионы.
Кость – «зубозависимая» структура. Она формируется, когда зуб прорезывается, а исчезает, когда его не становится:
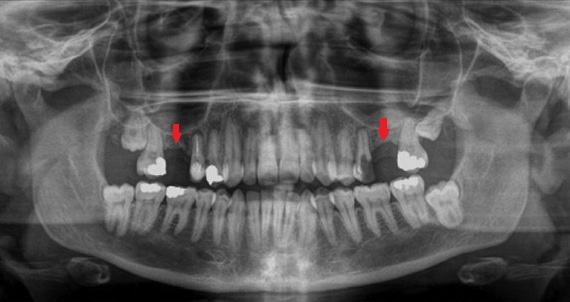
Также отдельной топографической зоной выделяют межзубные перегородки. В сущности, это губчатая кость, которая с двух сторон ограничена кортикальными пластинками зубной альвеолы. В зависимости от расстояния между зубами их форма различна: от остроконечной (белая стрелка) до трапециевидной (красная стрелка).
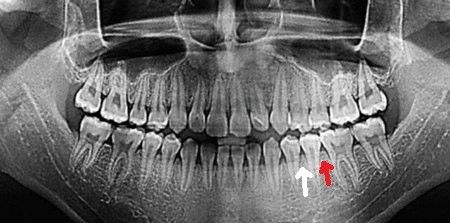
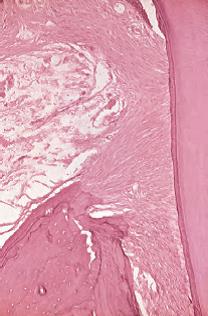
Также интересно, что в некоторых участках рядом с зубом в норме или при патологии кости может и не быть. Дефект иногда достигает края кости:
Строение тканей пародонта определяется выполняемыми им важными функциями. Нарушение целостности такого комплекса приводит к заболеваниям пародонта, и наоборот, болезни разрушают пародонтальные ткани.
Актуальная информация по лечению заболеваний пародонта на онлайн-курсе Продвинутое лечение заболеваний пародонта.