Все о периимплантитах
Данная статья посвящена проблеме периимплатита – частого осложнения, которое встречается в практике каждого врача-имплантолога, поэтому требует подробного изучения.
Периимплантит представляет собой прогрессирующую резорбцию прилегающей к имплантату костной ткани, обусловленную воспалительными явлениями в окружающих имплантат мягких тканях, формированием костных карманов с последующим заполнением в зоне воспаления резорбированного фрагмента грануляциями.
Подробнее о факторах риска и причинах развития периимплантитов на вебинаре Профилактика периимплантитов: интеграция мягких тканей, окружающих имплант.
Классификация перимплантитов
Периимплантиты, в зависимости от площади и глубины резорбции прилегающей к имплантату костной ткани, принято разделять на следующие классы:
- I класс – горизонтальная незначительная убыль костной ткани, которая приводит к формированию минимального по размеру дефекта прилежащей к имплантату кости;
- II класс – умеренная горизонтальная убыль костной ткани, приводящая к формированию одностороннего вертикального дефекта кости в области имплантата;
- III класс – горизонтальная убыль костной ткани с формированием по периметру имплантата вертикального дефекта кости;
- IV класс – выраженная горизонтальная убыль костной ткани и формирование вокруг имплантата вертикального дефекта с резорбцией альвеолярной кости.
Периимплантит в зависимости от времени появления подразделяется на:
- Ранний, обусловленный отсутствием остеоинтеграции, которая в норме запускается сразу после имплантации.
- Поздний – развивается вокруг функционирующего имплантата, связан с потерей наступившей остеоинтеграции.
Рисунок 1. Периимплантит.
Этиология периимплантита
Принято выделять следующие причины развития периимплантита:
- неудовлетворительная гигиена;
- образование и последующее нагноение гематомы над заглушкой;
- не соблюдались принципы атравматичного препарирования костной ткани;
- мелкое преддверие и рубцы;
- неадекватное заживление операционной раны;
- патологическое распределение нагрузки;
- недостаточный объем кости;
- заболевания пародонта;
- очаги одонтогенной инфекции в области соседних зубов.
Симптомы периимплантита
Периимплантит сопровождается прогрессирующей потерей костной ткани.
Рисунок 2. Клиника периимплантита.
Пациенты предъявляют жалобы:
- на болезненные ощущения в области имплантата,
- покраснение, отек,
- присоединение кровоточивости периимплантатной десны;
- формирование свищей и десневых карманов, появление гнойного отделяемого.
Постепенное прогрессирование воспалительного процесса и присоединение резорбции костной ткани вызывает появление подвижности имплантата, его функция утрачивается.
Периимплантит возникает либо сразу после проведения имплантации, либо в долгосрочной перспективе, спустя месяцы и годы после постановки.
Объективно при клиническом обследовании определяются следующие симптомы:
- покраснение и отек окружающих мягких тканей;
- десна при зондировании кровоточит;
- из периимплантатного кармана при пальпации выделяется гнойный экссудат;
- имплантат подвижен;
- определяется скопление налета на соседних зубах.
Принципы диагностики
В диагностике наличия и степени тяжести периимплантита решающее значение принадлежит различным методикам рентгенологического исследования:
- ортопантомография,
- дентальная рентгенография,
- конусно-лучевая компьютерная томография.
Все перечисленные методики позволяют выявить степень и распространенность резорбции костной ткани.
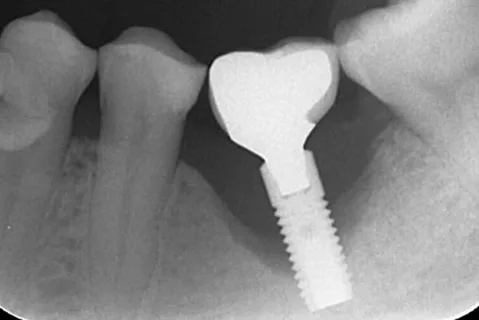
Рисунок 3. Периимплантит на рентгенограмме.
Дополнительно проводятся лабораторные исследования, которые имеют вспомогательное значение:
- микроскопическое,
- морфологическое,
- бактериологическое,
- биохимическое,
- рН-метрия ротовой жидкости,
- ПЦР.
Клинические симптомы:
- болезненность, дискомфорт;
- покраснение слизистой или цианоз вокруг имплантата;
- появление отёка;
- формирование свищевого хода с гнойным отделяемым;
- формирование в области имплантата десневого или костного кармана;
- подвижность имплантата;
- признаки резорбции кости вокруг имплантата, которые выявляются в ходе рентгенологического исследования.
Принципы терапии периимплантита
Цель лечения периимплантита – предотвращение дальнейшей убыли костной ткани, а в перспективе – «реостеоинтеграция» имплантата (формирование новой кости на месте ранее поврежденной).
Качественное лечение периимплантита предполагает выполнение двух этапов, где сперва необходимо ликвидировать гингивальное воспаление, а далее произвести хирургическую санацию патологического очага с последующей направленной остеорегенерацией. Важнейший этап терапии периимплантита – это остановка прогрессирующей убыли костной ткани путем ликвидации бляшки и устранения кармана.
Рисунок 4. Остеоинтеграция в норме.
Этапы лечения периимплантита
Начальная фаза лечения периимплантита характеризуется устранением зубного налета и зубного камня. В результате наблюдается исчезновение симптомов гингивального воспаления.
Консервативная фаза предполагает проведение профессиональной гигиены, обработку периимплантатных карманов озонированным раствором, ротовые аппликации и ванночки, лазеротерапию. Тщательный контроль наличия зубных отложений в особенности на коронке и абатменте. В некоторых случаях необходимо модифицировать супраструктуры, что помогает нивелировать биомеханическую перегрузку имплантата.
Иногда можно попытаться восстановить убыль костной ткани хирургическими методиками (направленная остеорегенерация).
При успешной реализации начальной фазы лечения можно приступать ко второй фазе (хирургической), которая соответствует пародонтальной терапии при быстропрогрессирующих болезнях пародонта.
В ходе хирургической фазы крайне важно тщательно очистить зараженную поверхность имплантата.
Последовательность этапов хирургической фазы лечения периимплантита
- Выполняется надрез, откидывается пародонтальный лоскут.
- Осуществляется ревизия костного кармана, тщательно выскабливаются периимплантные грануляции, поверхность имплантата очищается при помощи кюреток или Perio-Flow, далее на поверхности имплантата происходит дезинтоксикационная обработка раствором лимонной кислоты, карман обильно промывается.
- Заканчивается операция введением в карман барьерной мембраны и остеокондуктивного материала.
- Операционная рана ушивается.
- Накладывается пародонтальная защитная повязка.
- Послеоперационный период сопровождается антисептическими полосканиями и приемом антибиотиков.
- Если имеет место рецидивирующий или запущенный периимплантит, лечение требует удаления имплантата, проведения реимплантации.
Схематично терапия периимплантита выглядит так:
- Оценка гигиены ротовой полости.
- Коррекция индивидуальной гигиены полости рта у пациента.
- Важно добиться устойчивых показателей гигиены у пациента, приучить его ежедневно использовать зубные пасты, ополаскиватели, дополнительные средства гигиены.
- Выполнение профессиональной гигиены, применение воздушно-абразивных систем, специальных инструментов.
- Проведение дезинфекции абатментов при помощи хлоргексидина, Perio-Flow, лазера, фотодинамической терапии.
- Противовоспалительная лекарственная терапия, в частности – антибиотики.
- Хирургическая санация периимплантатного очага.
- Остеорегенерация.
Поддерживающая терапия
Данный этап представляет собой совокупность мероприятий, которые необходимы для закрепления результатов проведенного лечения на протяжении длительного периода времени, цель поддерживающей терапии – добиться стойкой ремиссии.
В пародонтологии первичная профилактика подразумевает профилактику появления патологического процесса, а вторичная профилактика, или поддерживающая терапия, включает мероприятия, предупреждающие возникновение рецидива болезни.
Поддерживающая терапия – обязательное продолжение активного лечения.
Рисунок 5. Здоровая десна в области имплантата.
Поддерживающее лечение в имплантологии направлено на профилактику рецидива периимплантита или возникновение вторичных осложнений.
Принципы поддерживающего лечения
- Соблюдение пациентом удовлетворительного уровня гигиены.
- Регулярные осмотры, неукоснительное следование рекомендациям врача.
- Использование не только зубной щетки, но и дополнительных средств для очищения межзубных промежутков и максимально тщательного удаления бактериального налета.
- Антибактериальные ополаскиватели.
В ходе планирования лечения, чтобы обеспечить простоту и удобство индивидуальной гигиены, необходимо внимательно подойти к вопросу размещения имплантатов, выбору конструкции протеза и абатментов.
В связи с тем, что воспалительные поражения вызывают деструкцию костной ткани вокруг имплантатов, поддерживающее лечение – это неотъемлемая составляющая имплантологического лечения.
Больше актуальной информации о лечении периимплантитов на вебинаре Лечение периимплантитов: хирургические и нехирургические методы.