Ортодонтическое вытяжение как подготовка к имплантации
Ортодонтическое вытяжение зубов, у которых есть риск развития заболевания пародонта, является рабочей методикой. Однако преимущество стоматологической имплантологии на сегодняшний день должно быть достигнуто не только за счет выживаемости остеоинтеграции, но и с эстетической точки зрения.
Пошаговое объяснение концепции экструзии на вебинаре Концепция экструзии доктора Штефана Ноймайера.
Согласно Misch замена центрального резца на верхней челюсти является сложной процедурой в стоматологической имплантологии. В междисциплинарном лечении таких случаев у взрослых пациентов с имплантатами следует учитывать ортодонтическое лечение, особенно ортодонтическую экструзию, которая может принести много преимуществ как при коррекции выравнивания зубов, так и при коррекции регенерации тканей пародонта.
В своем систематическом обзоре Mohamed Korayem изучал более 79 уникальных статей, описывающих преимущества создания места для имплантатов путем ортодонтической экструзии, поскольку его заключение, основанное на доступной литературе, заключается в том, что ортодонтическая экструзия не восстанавливаемого зуба до размещения имплантата представляется ценной альтернативой обычному хирургическому способу его увеличения.
Ортодонтическая экструзия зубов
Факторами, которые обеспечивают успешность постановки одного ортодонтического имплантата, являются количество доступной кости, тип мягких тканей, правильное расположение имплантата, временная реставрация, конструкция абатмента и окончательная реставрация коронки. Достижение идеального вида ткани часто считается самым сложным аспектом этого восстановительного процесса. Существует много исследований, которые поддерживают использование ортодонтической экструзии в качестве подхода к лечению, способному обеспечить значительный прирост как альвеолярной кости, так и мягких тканей перед размещением имплантата. Такие случаи показывали, что экструзия создает оптимальное место для размещения имплантатов с улучшенной эстетикой и здоровыми тканями. Это наиболее эффективный и минимально инвазивный способ. Хотя остеоинтегрированные имплантаты показали стабильное улучшение с точки зрения их применения в случаях потери зубов, качество и количество альвеолярной кости и десневых тканей остаются определяющими факторами для прогноза восстановления после имплантации. Успех реабилитации зависит от остеоинтеграции имплантата, здоровья твердых и мягких тканей и гармонии с естественными зубами.
В своем клиническом докладе Stephen Chu и Denis Tarnow приводят основные концепции ортодонтической экструзии и подчеркивают новую диагностическую классификацию анатомии периодонта перед лечением, обеспечивая лучшее понимание ортодонтических и биомеханических принципов и методов, которые следует выбирать на основе анатомических соображения для каждого пациента. Были классифицированы различные типы реакции мягких тканей на ортодонтическую экструзию и они описаны следующим образом:
- Тип 1: Увеличение ширины прикрепленной десны и общей ширины мягких тканей.
- Тип 2: Увеличение общей ширины мягких тканей без изменения ширины прикрепленной десны.
- Тип 3: Ширина прикрепленной десны и общая ширина мягких тканей остаются неизменными.
В заключение авторы заявили, что освоение методов ортодонтической экструзии является неоценимым дополнением к междисциплинарной практике, поскольку они дают предсказуемые результаты для врачей и пациентов.
Еще одна интересная статья, которая дает нам указания относительно ортодонтического лечения перед постановкой имплантатов, — это работа Maurice и Henry Salama’s, где предложена классификация, систематизирующая широкий диапазон регенеративного потенциала извлеченных топографических участков. Они предлагают нам 3 типа извлеченных участков и важные соображения, с которыми они столкнулись.
Создание места для имплантата
Современный подход к достижению оптимальных эстетических и восстановительных результатов требует знаний в постановке диагноза, координации и выполнения сложной междисциплинарной помощи. Создание места для имплантата с использованием ортодонтической экструзии требует понимания многих важных концепций и принципов как ортодонтии, так и пародонтологии.
Клинический случай
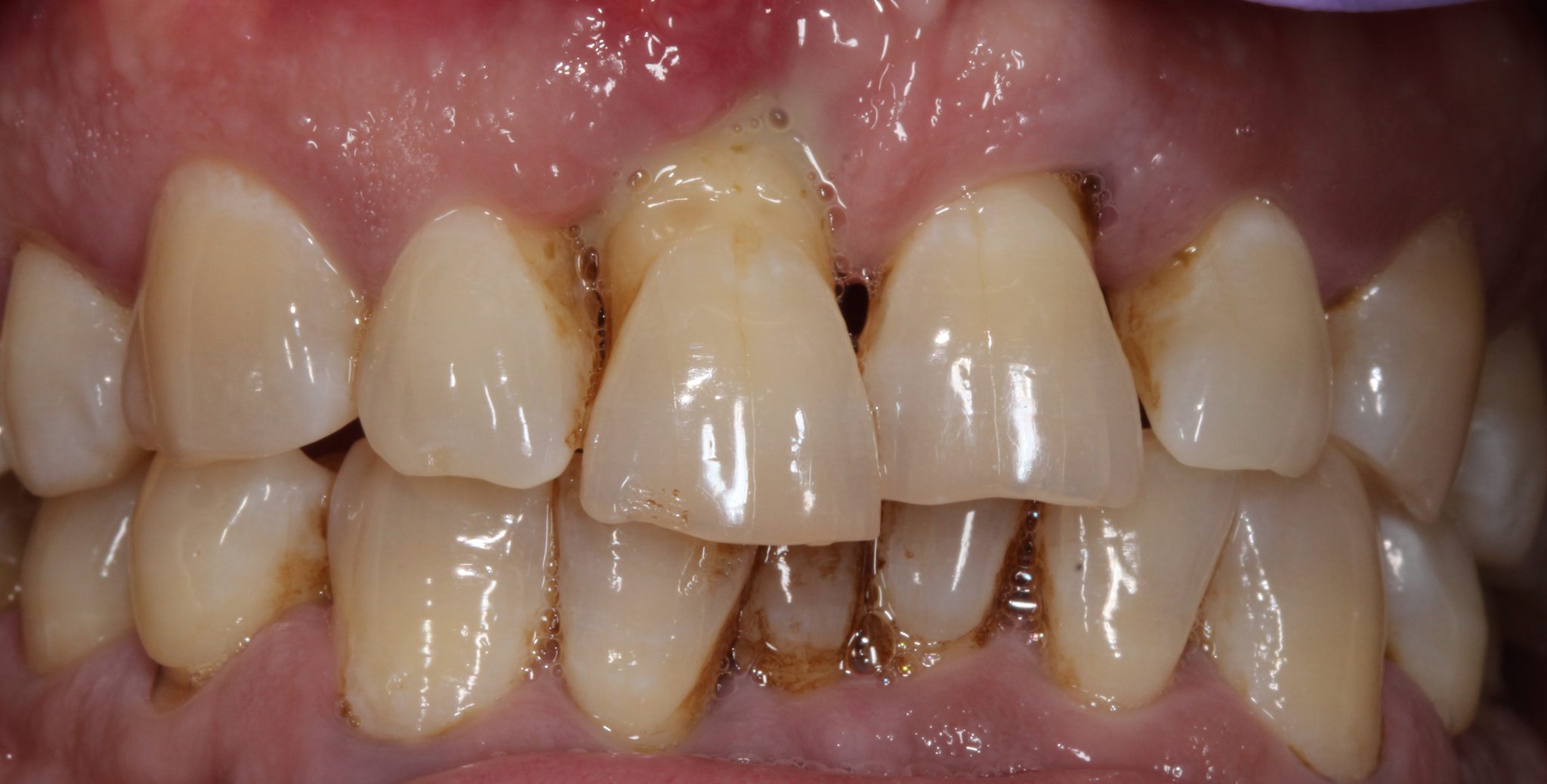
Фото 1. Изначальная ситуация у пациента
В этом случае при первом посещении у пациента было острое воспаление и была назначена антибактериальная терапия. На следующем этапе выполняли удаление зубных отложений и проводили зондирование, затем пациенту были даны инструкции по гигиене полости рта. Были сделаны две основные фотографии: одна фронтально с максимально широкой улыбкой и видимыми зубами, а другая фотография верхней челюсти с убранными губами и черным контрастом (Flexipalette, Smile Line Powered by StyleItaliano). Короткое видео было снято с пациентом. Врач попросил его улыбнуться из состояния покоя до максимальной позиции улыбки. В спонтанном разговоре пациент также выразил свои ожидания, заботы и мнение об окончательном эстетическом результате лечения зубов.
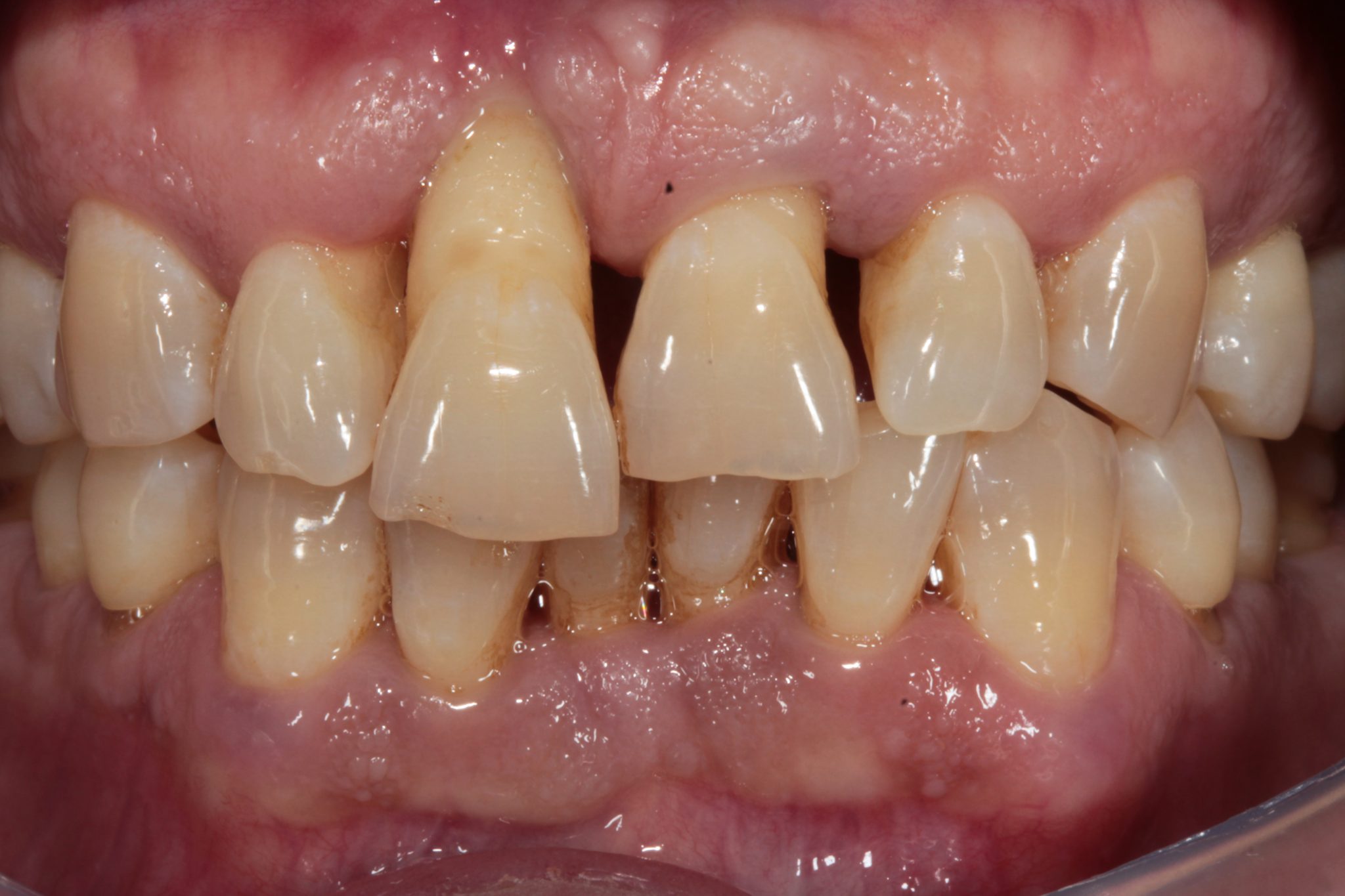
Фото 2. После начального пародонтологического лечения
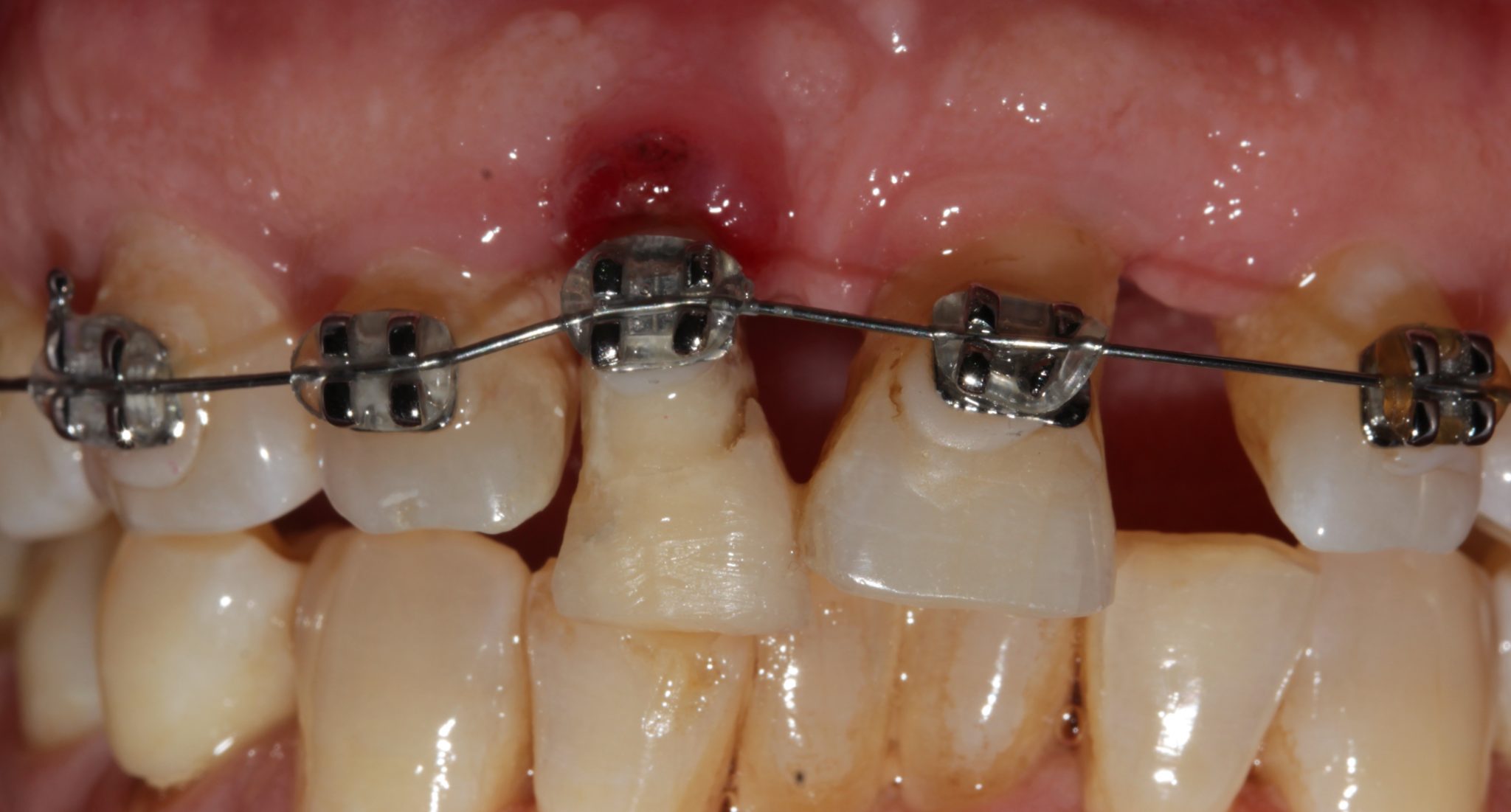
Фото 3. Было проведено эндодонтическое лечение выдвинутого зуба, и на всех зубах верхней челюсти были установлены брекеты с мягкой лигатурой. Выдвинутый зуб был снабжен круглой проволокой 14 CuNiTi. Брекет экстрадированного зуба помещался на 1 мм более апикально каждые две недели и выполнялась его активация. Когда пришло время брекет на экстрадированном зубе был удален. Зубы, прилегающие к экстрадированному, блокировались лигатурой.
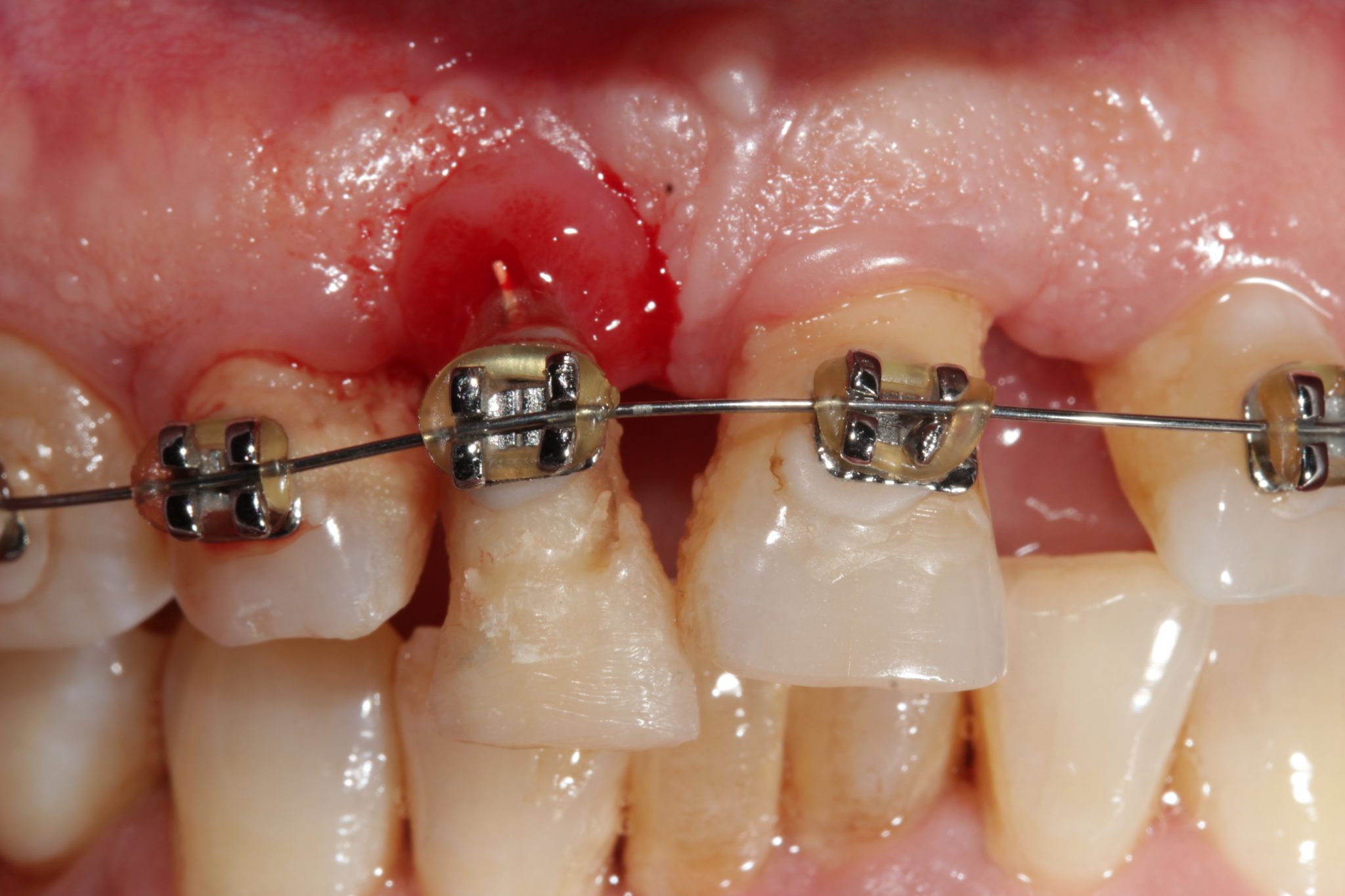
Фото 4. Ортодонтическое выдвижение благодаря апикальному перемещению брекета. Экструзия производилась до тех пор, пока на коронке не было больше пространства, чтобы разместить брекет.
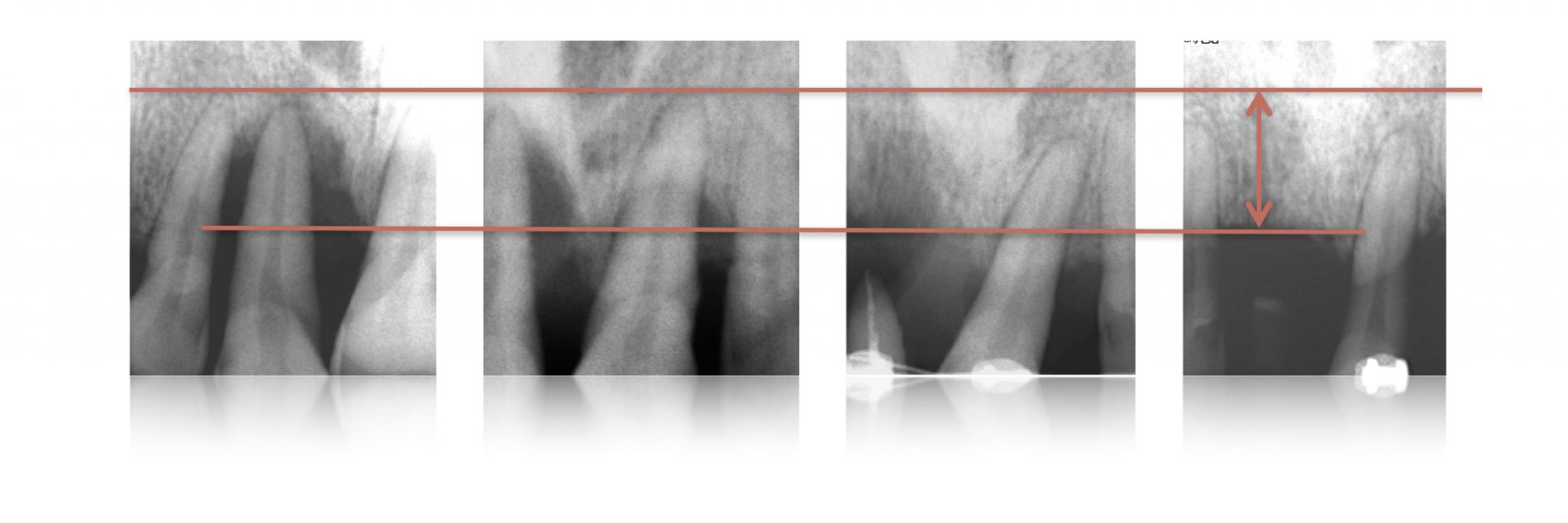
Фото 5. Перед извлечением зуба после ортодонтического лечения был сделан рентген, который показал вертикальное увеличение кости на 1 см после ортодонтического выдвижения.
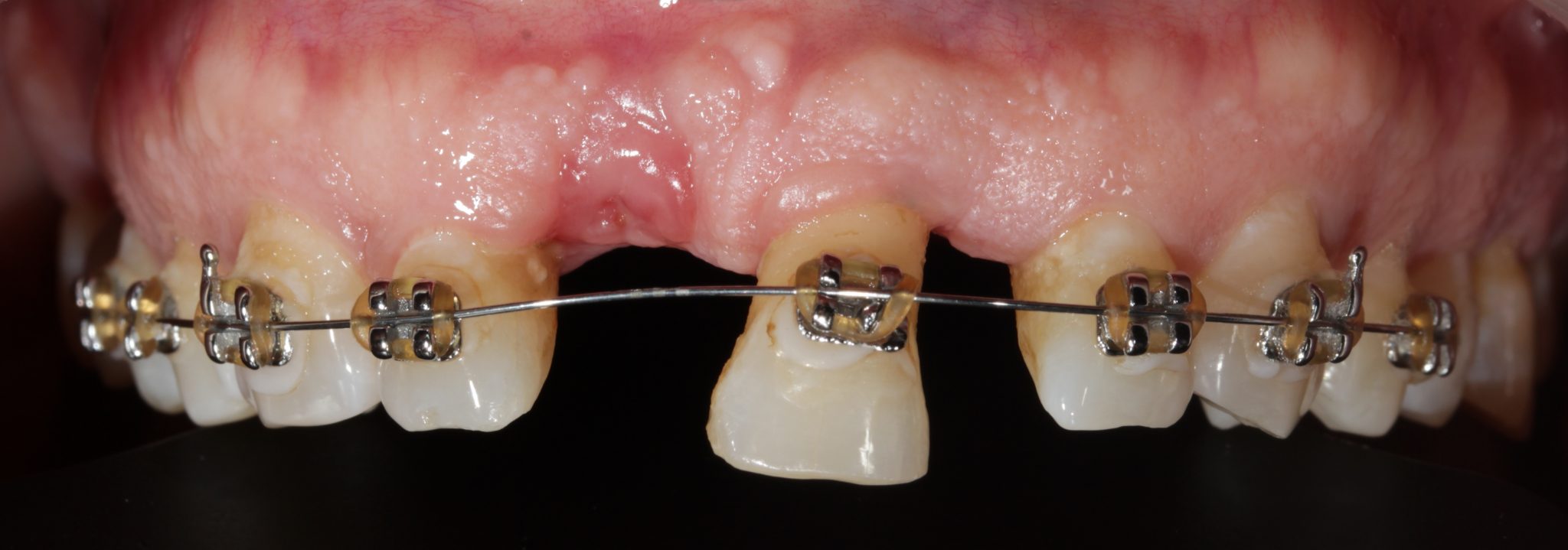
Фото 6. Мягкие ткани после экстракции: окклюзионный и фронтальный вид.
Положение края резца определялось в соответствии с эстетическими правилами и предпочтениями пациента. Положение будущей улыбки определялось с помощью программного обеспечения для проектирования улыбок VisagiSmile, которое использует чтение лица, а также психологические особенности и пожелания пациента в соответствии с концепцией Visagismа.
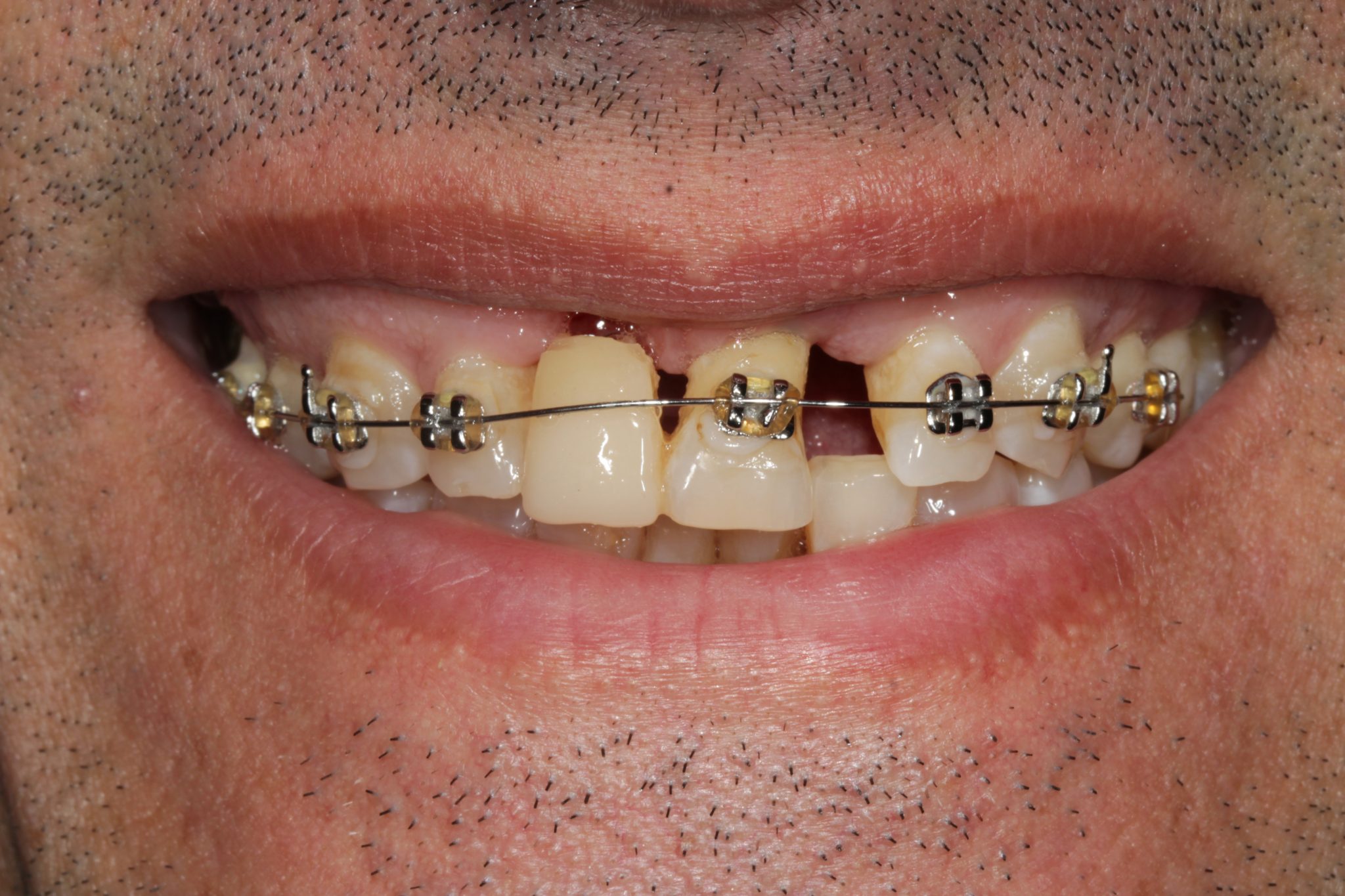
Фото 7. Мостик, усиленный адгезивным волокном после извлечения.
Была проведена пародонтальная терапия, через 2 месяца была запланирована операция имплантации.
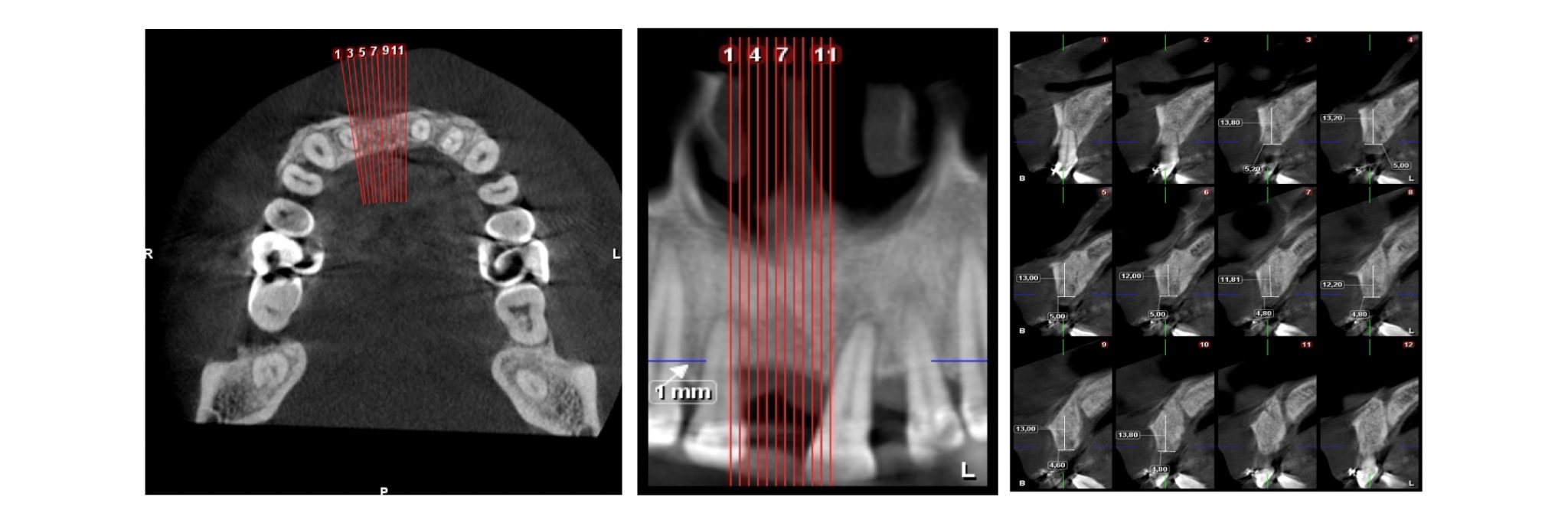
Фото 8. 3D конусно-лучевое сканирование перед операцией. Для оценки твердой ткани было сделано конусно-лучевое сканирование.
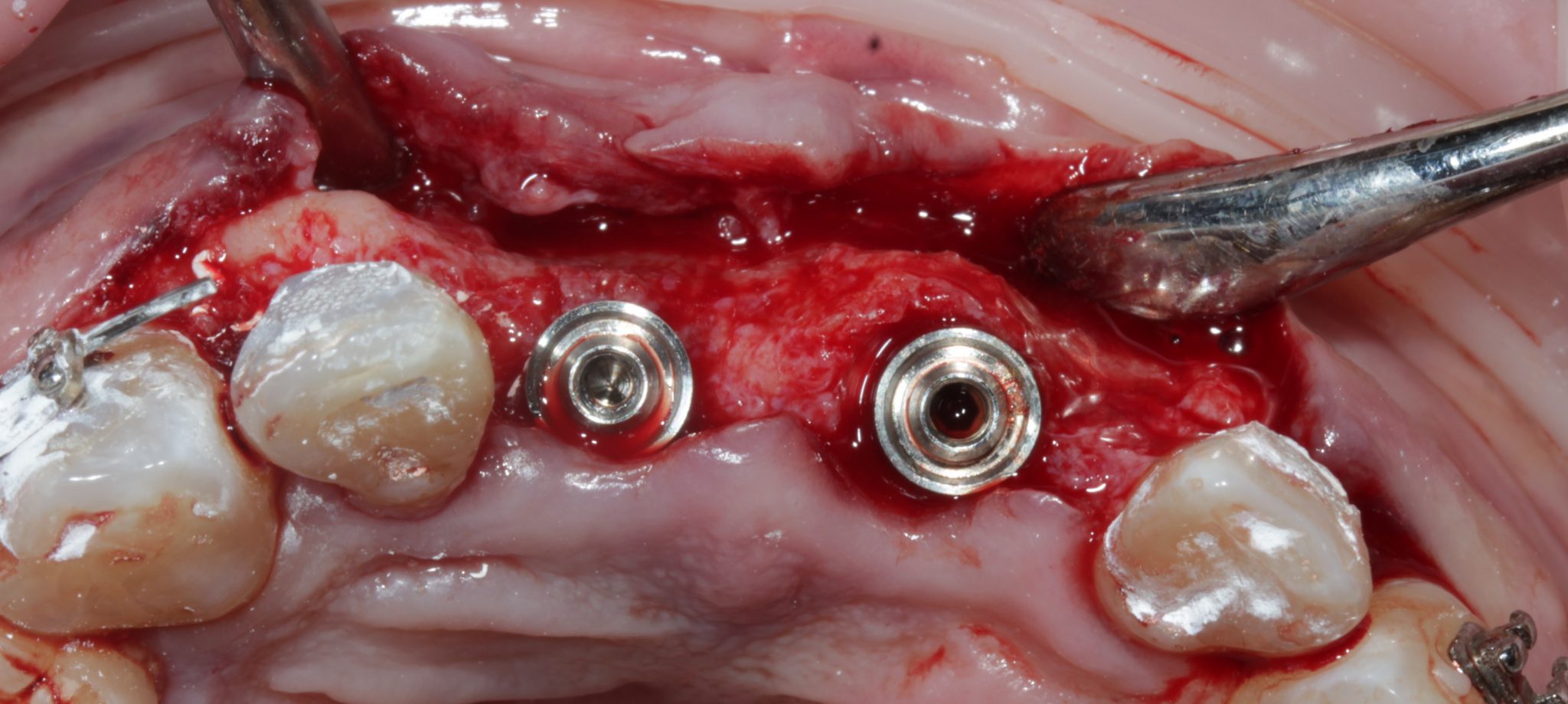
Фото 9. Размещение имплантатов.
Фиксация имплантата
Хирургическая процедура начиналась с крестообразного разреза и отслоения слизисто-надкостничного лоскута. Вся толщина десневой ткани была отслоена с помощью лоскута. Первое просверливание кости было необходимо для взятия материала на биопсию. Материал был направлен на гистологическое обследование. Была произведена фиксация имплантатов (TM; Zimmer Biomet, Warsaw, IN, USA), они имели диаметр 4,1 мм и длину 11,5 мм и помещались в соответствии с рекомендованным протоколом. Вертикальное расположение имплантатов было определено на 2-3 мм от будущего эмалево-цементного соединения, а платформа имплантата не была размещена в соответствии с анатомической структурой кости.
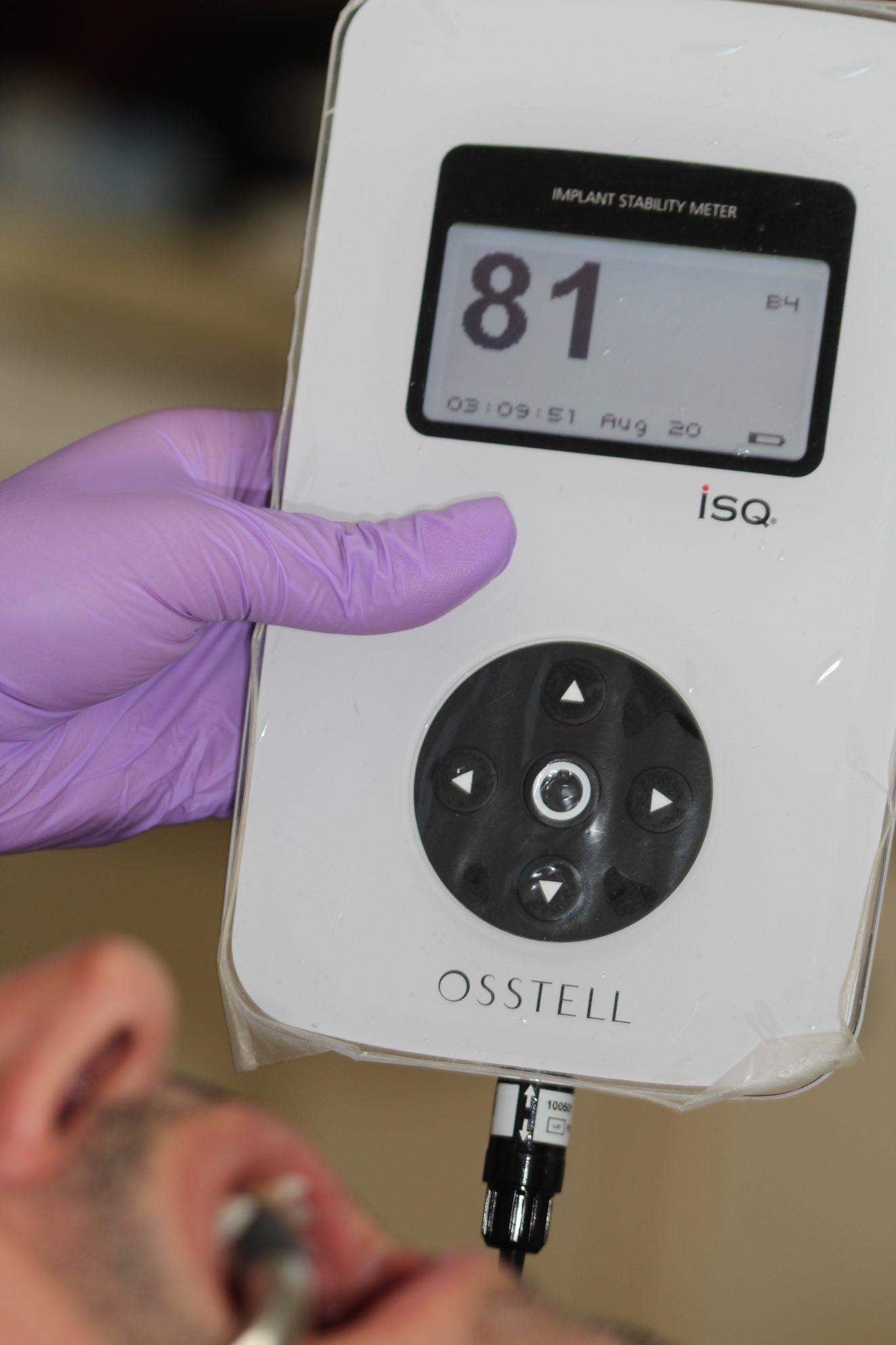
Фото 10. Стабильность имплантатов оценивали с использованием ультразвукового метода в единицах ISQ измерительного прибора (Osstell Mentor, Integration Diagnostics, Göteborg, Sweden) во время операции. Два измерения проводились с помощью динамометрического ключа, с вестибулярной и медиальной стороны, регистрировалось среднее значение.
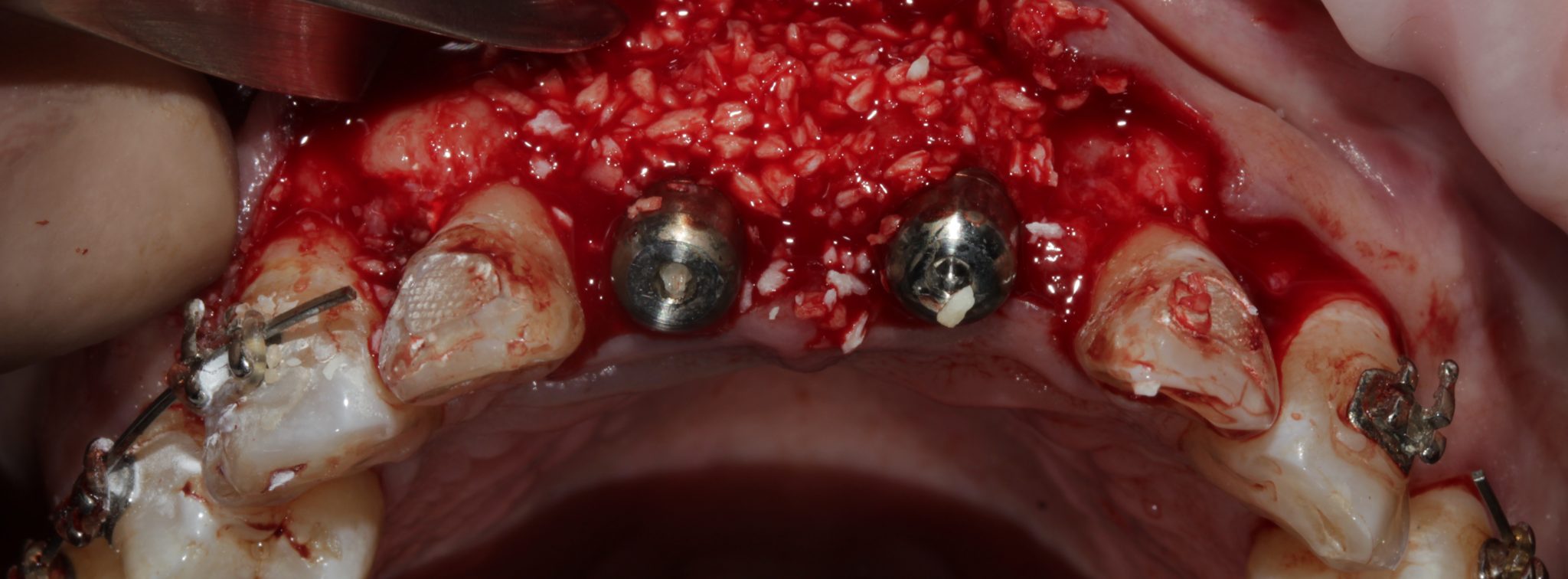
Фото 11. Восполнение тканей вокруг имплантатов костным материалом.
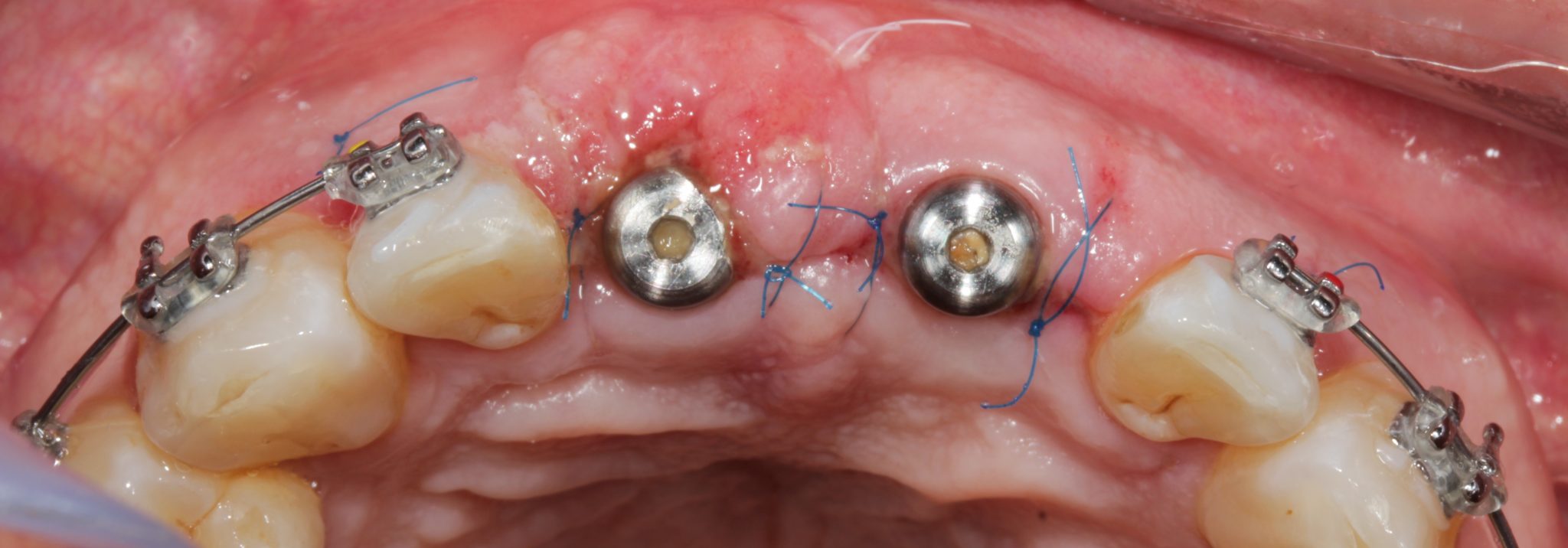
Фото 12. Швы вокруг заживающих абатментов.
Швы были удалены на 10-й день после операции.
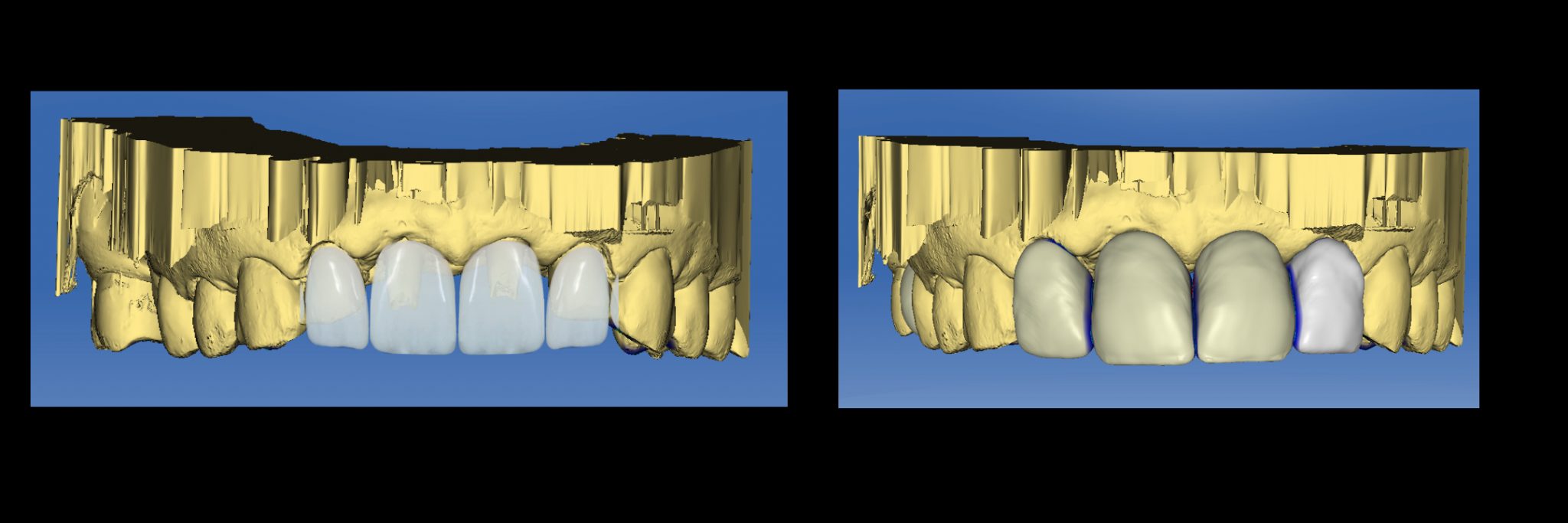
Фото 13.
Создание временных коронок
Проектирование на CAD/CAM первых временных коронок.
Непосредственную предварительную оценку выполняли, как только была достигнута первичная стабильность всех имплантатов. Временные абатменты были отсканированы в полости рта с помощью цифрового внутриротового сканера (Bluecam, Cerec, Dentsply Sirona). Рабочее поле было изолировано стерильным коффердамом. Порошок CEREC Powder следует осторожно наносить на абатменты и соседние зубы. Зубы были точно сканированы и соотнесены в программном обеспечении CEREC.
Форма реставрации была разработана с использованием CEREC 4.0 и отфрезерована в фрезеровочном агрегате CEREC.
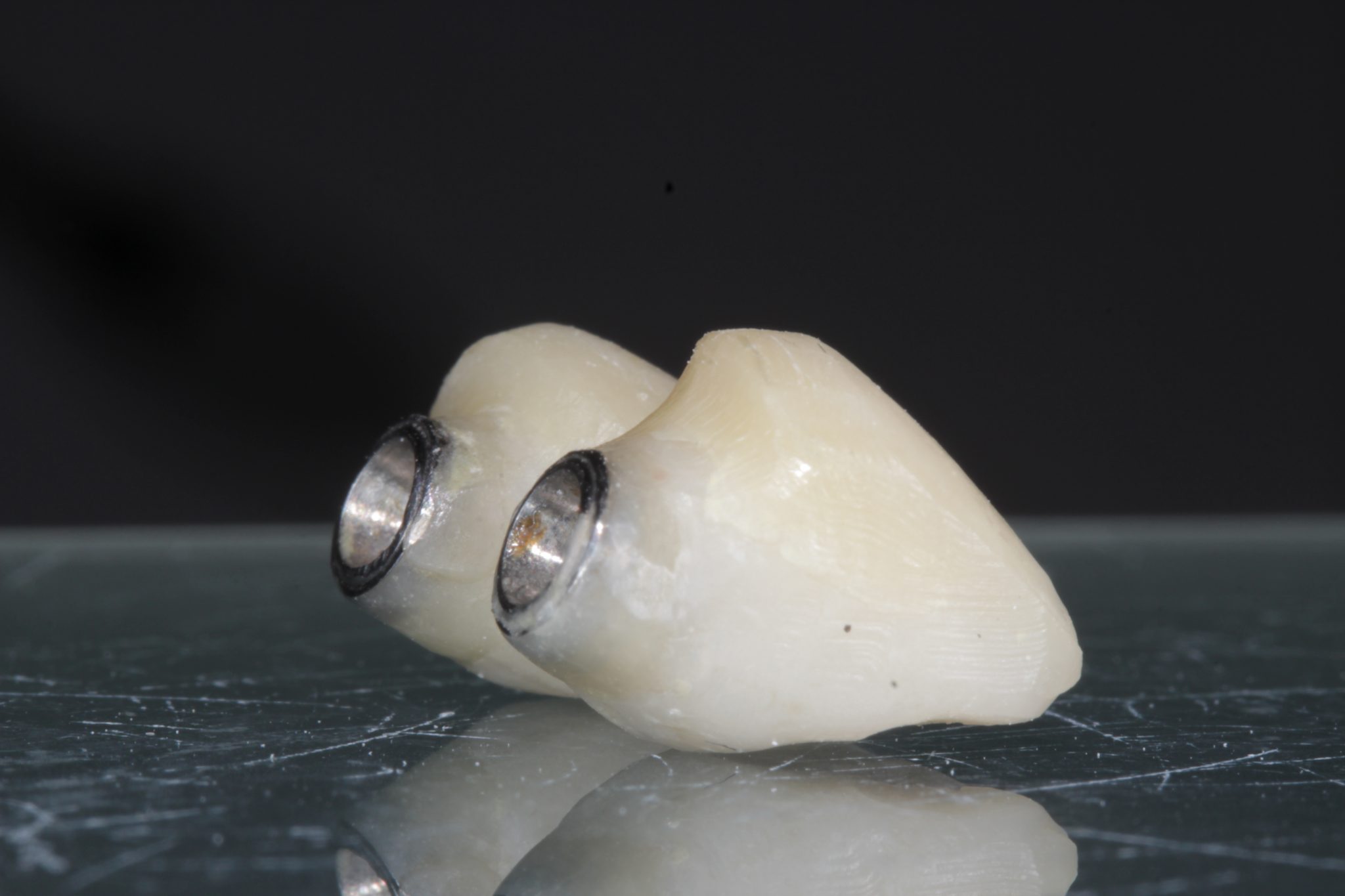
Фото 14. Профиль первых временных коронок.
Блоки Lava Ultimate использовались для изготовления коронок. Конструкция была протестирована и затем закреплена (зацементирована) вне полости рта композитным цементом (Choice, Bisco).
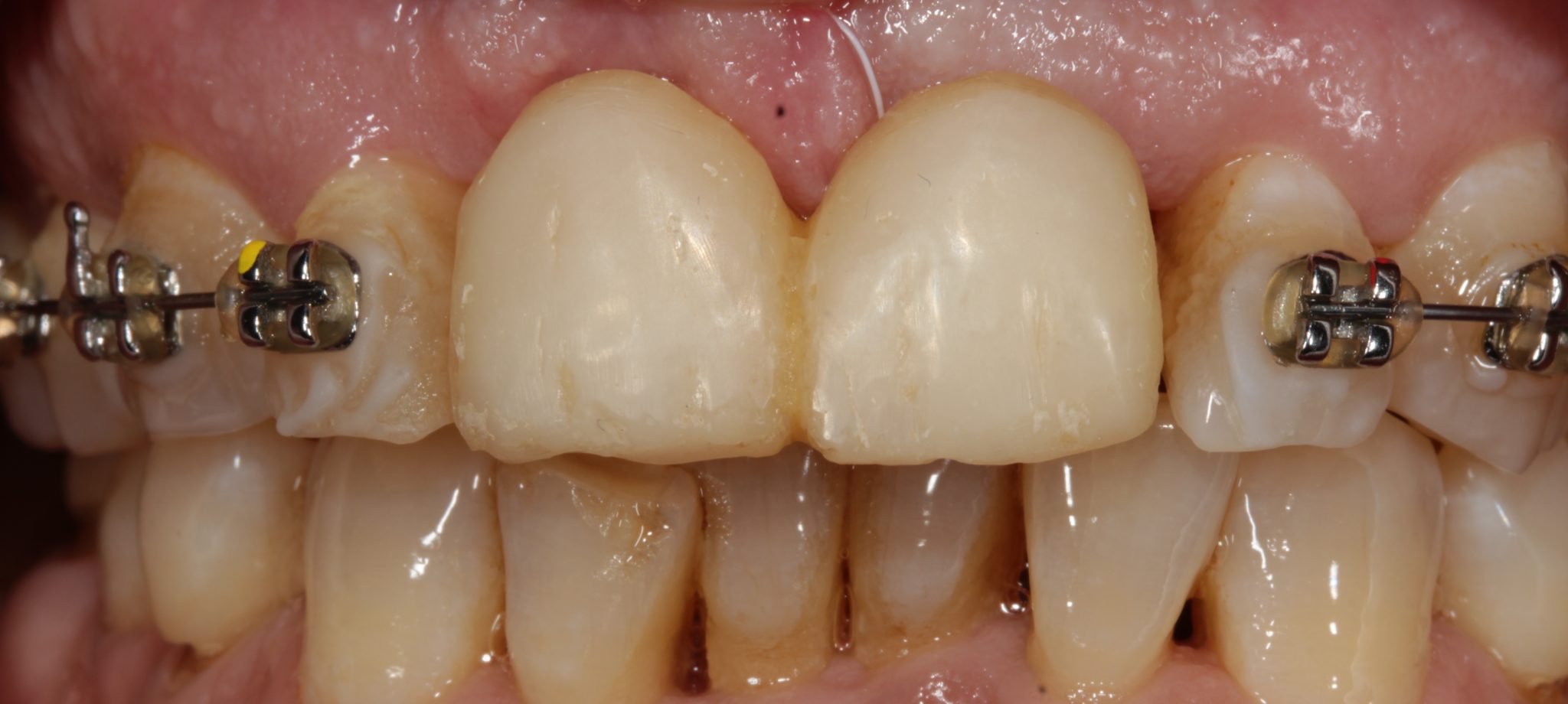
Фото 15. Временные коронки в полости рта. Реставрация была вне окклюзии. Высота соответствовала эмалево-цементному соединению соседних зубов.
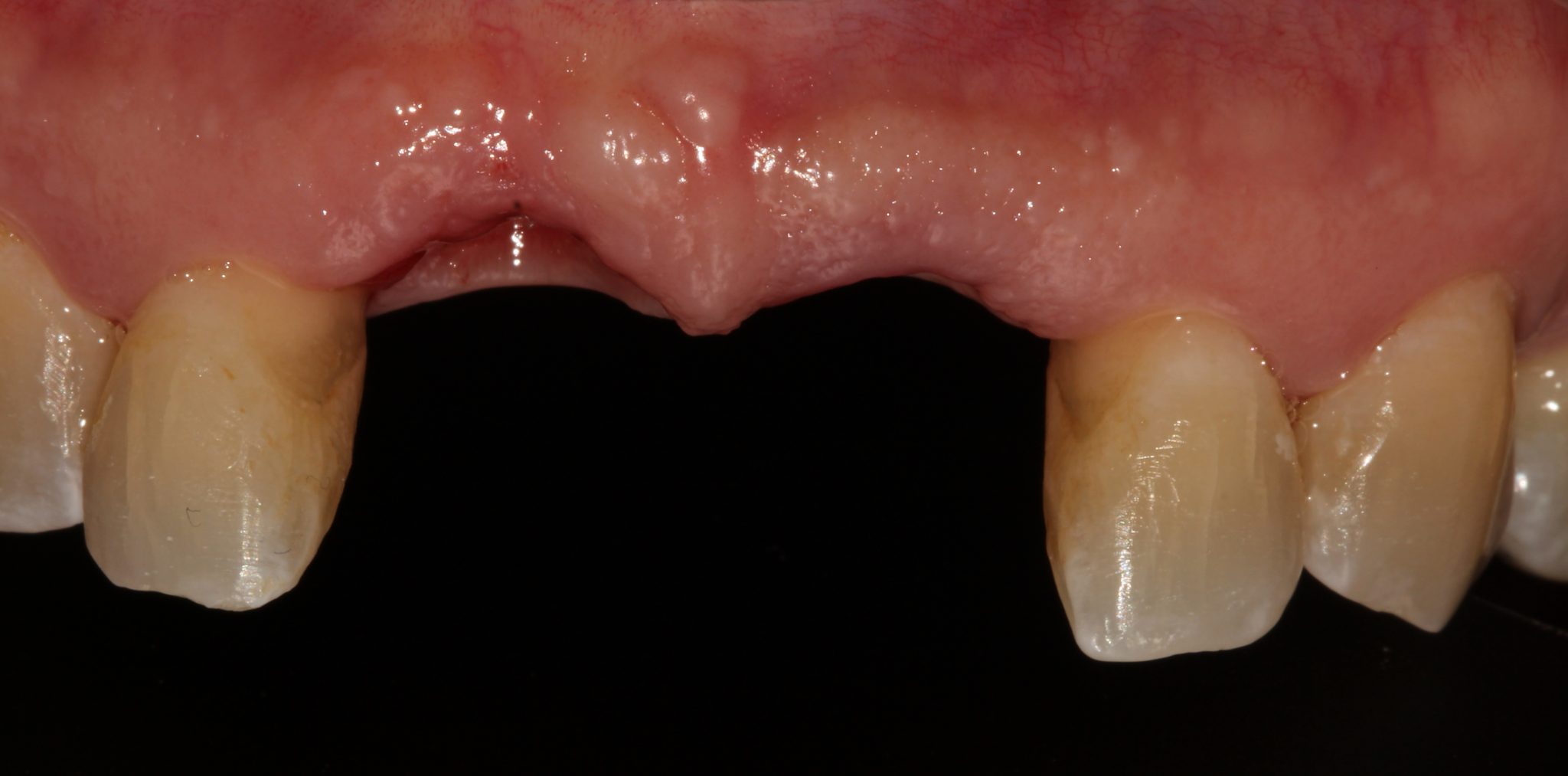
Фото 16. Профиль десны после снятия временных коронок. Первая временная реставрация была снята спустя два месяца, и были созданы новые временные коронки. Вертикальный уровень десны соответствовал эстетике и гармонировал с соседними зубами.
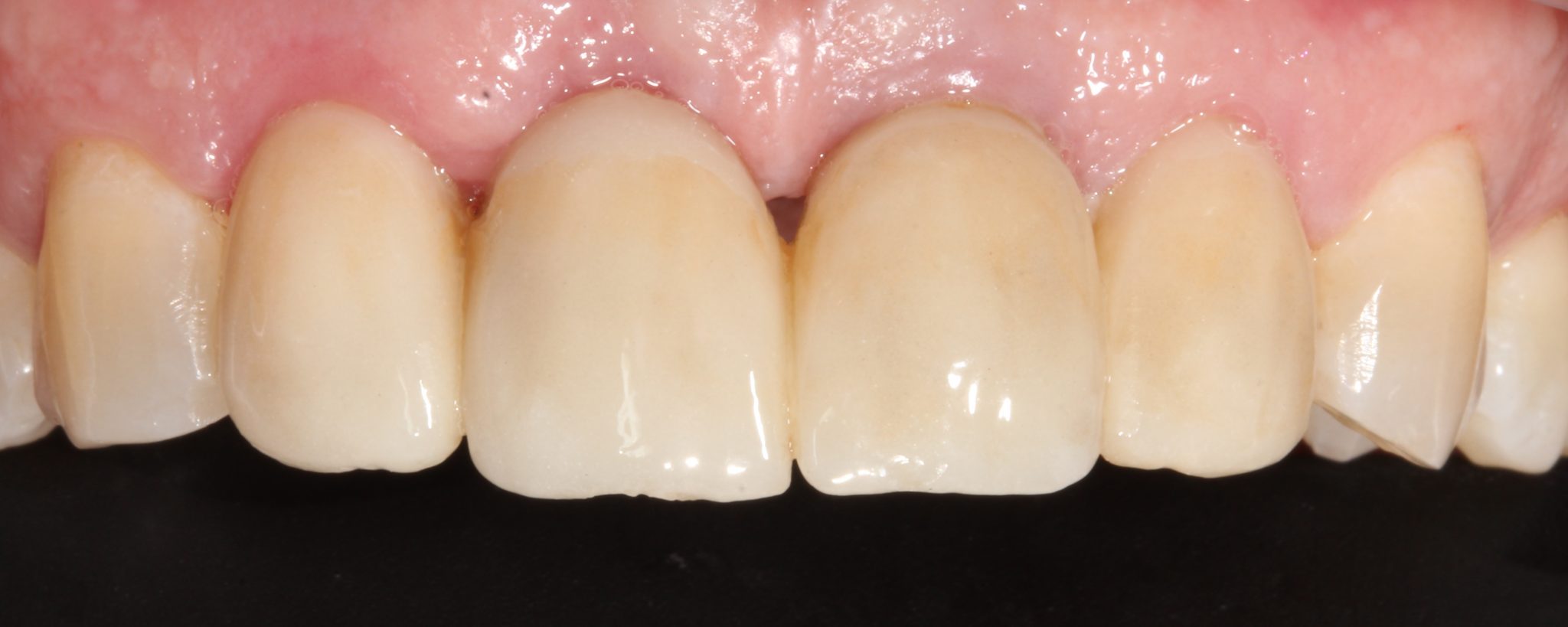
Фото 17. Вторые временные коронки.
После второго месяца были установлены вторые временные коронки, воссоздающие профиль будущей реставрации.
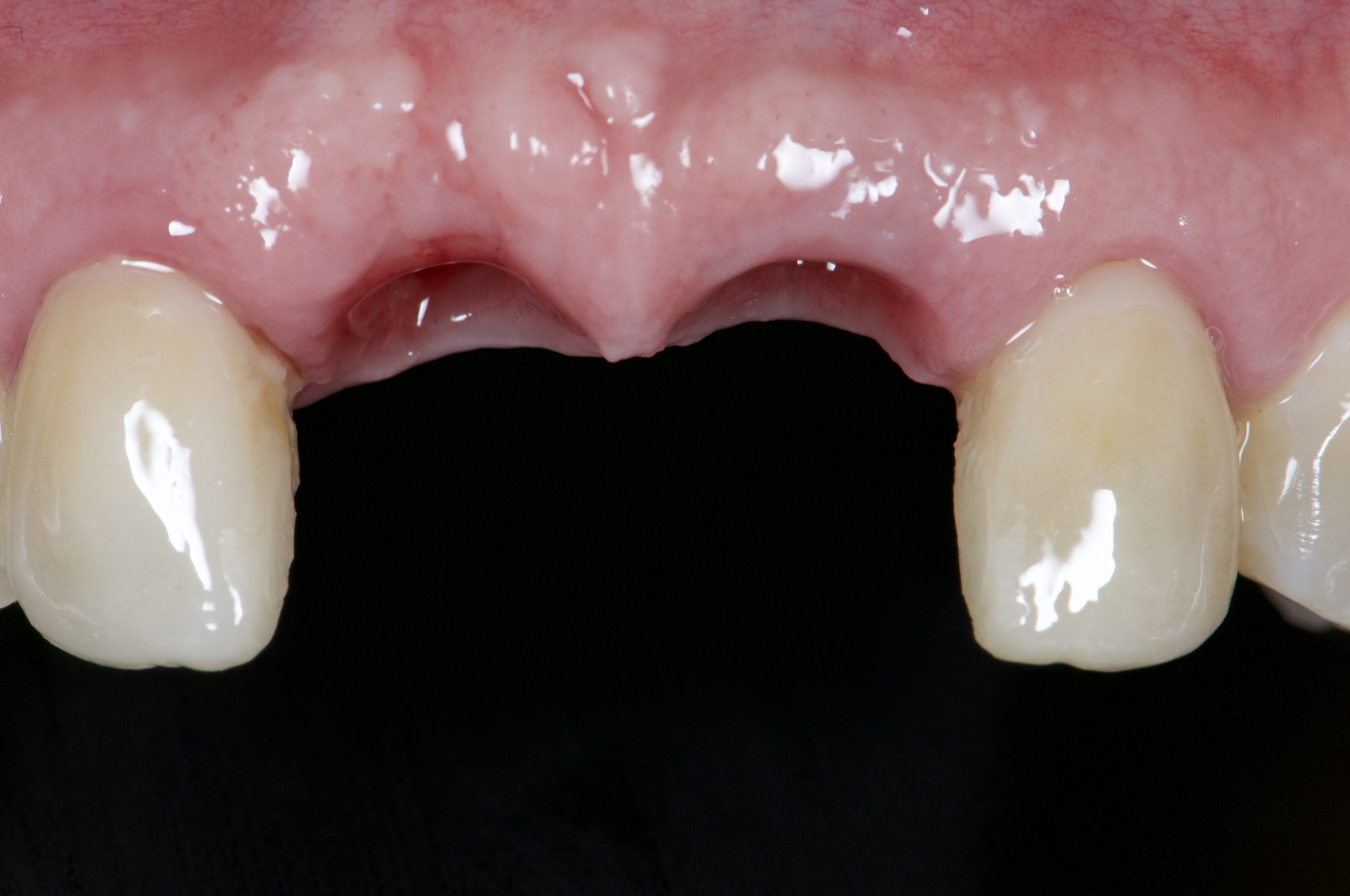
Фото 18. Профиль десны после снятия вторых временных коронок. Фронтальный вид.
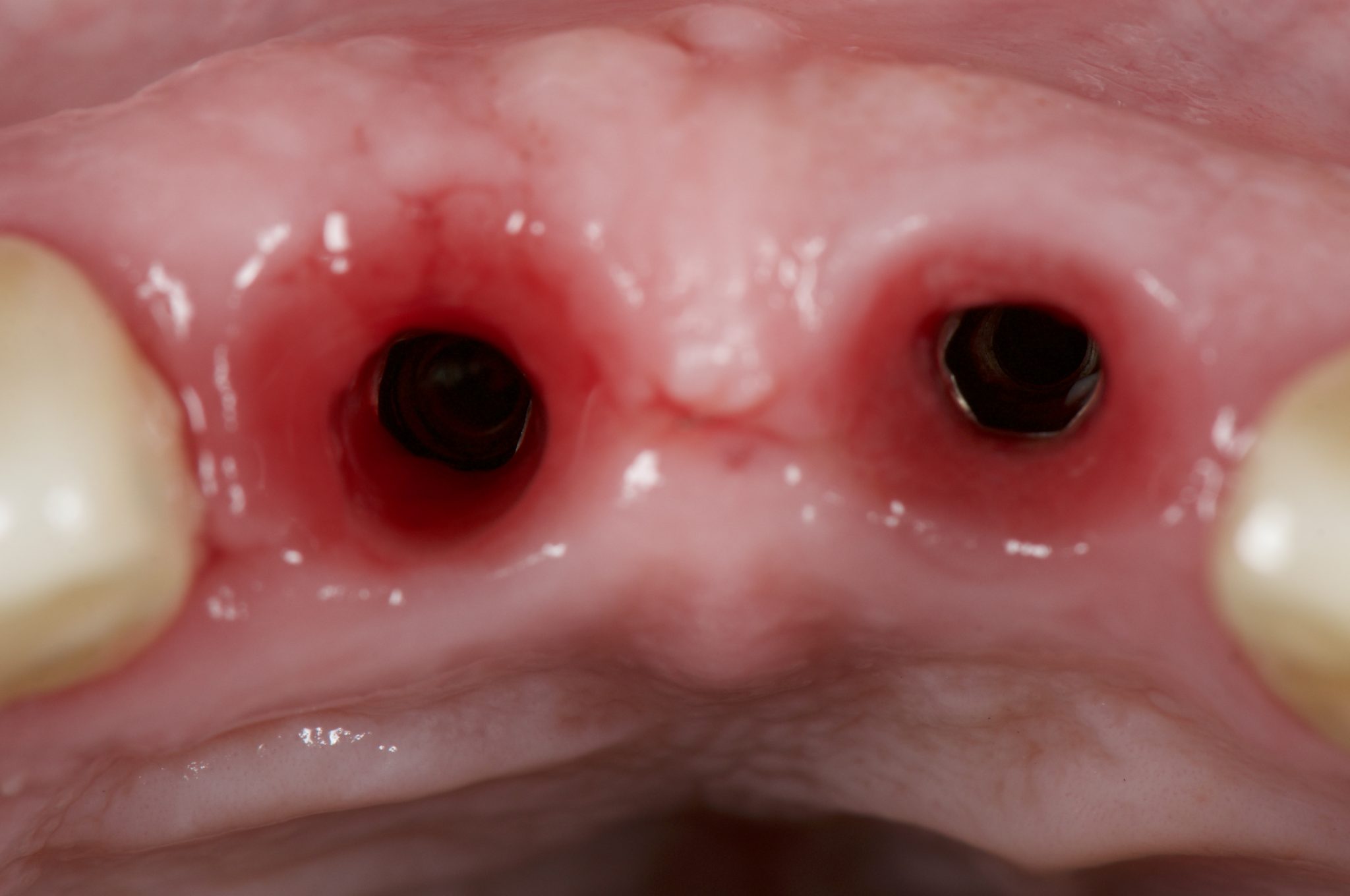
Фото 19. Вид мягких тканей с окклюзионной поверхности.
Постановка постоянной конструкции
После формирования индивидуально воссозданного профиля была установлена постоянная конструкция с индивидуальными абатментами.
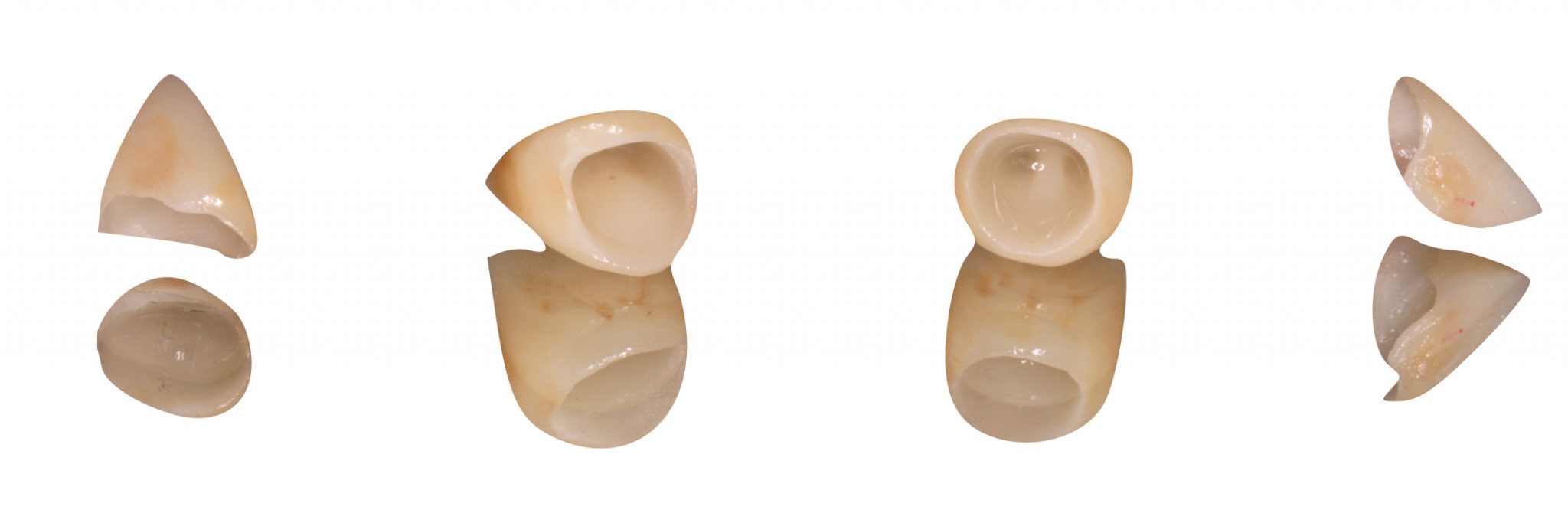
Фото 20. Окончательная конструкция, сделанная Dr. Vincenzo Musella, MDT.
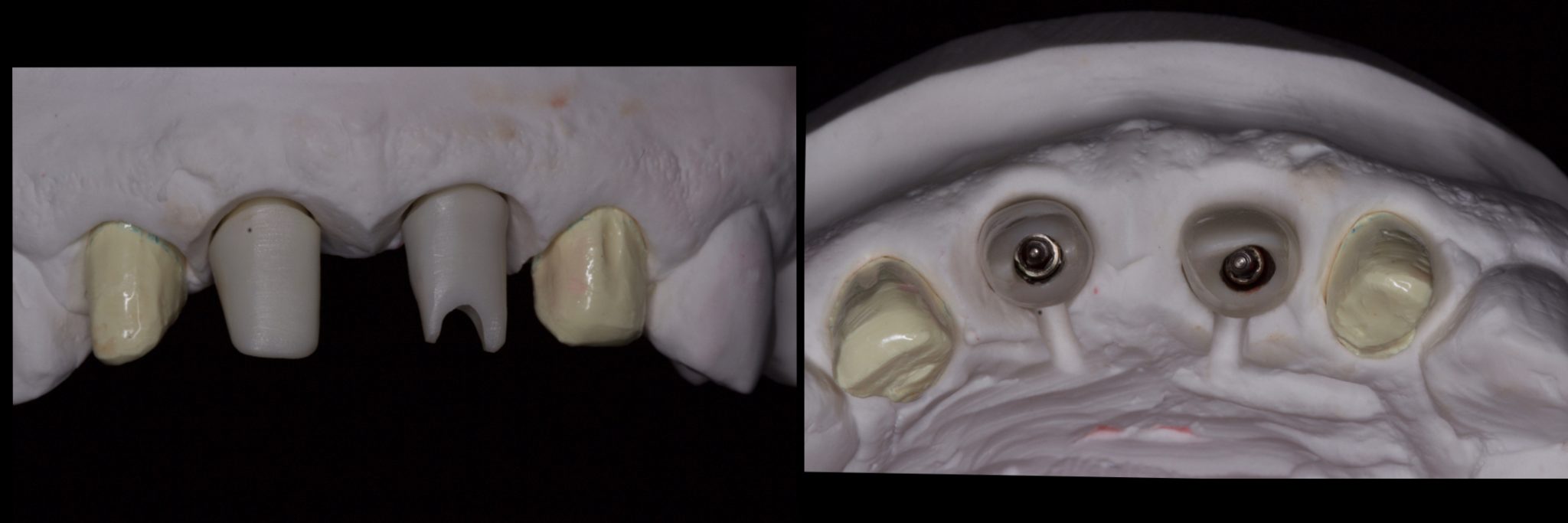
Фото 21. Индивидуальные абатменты.
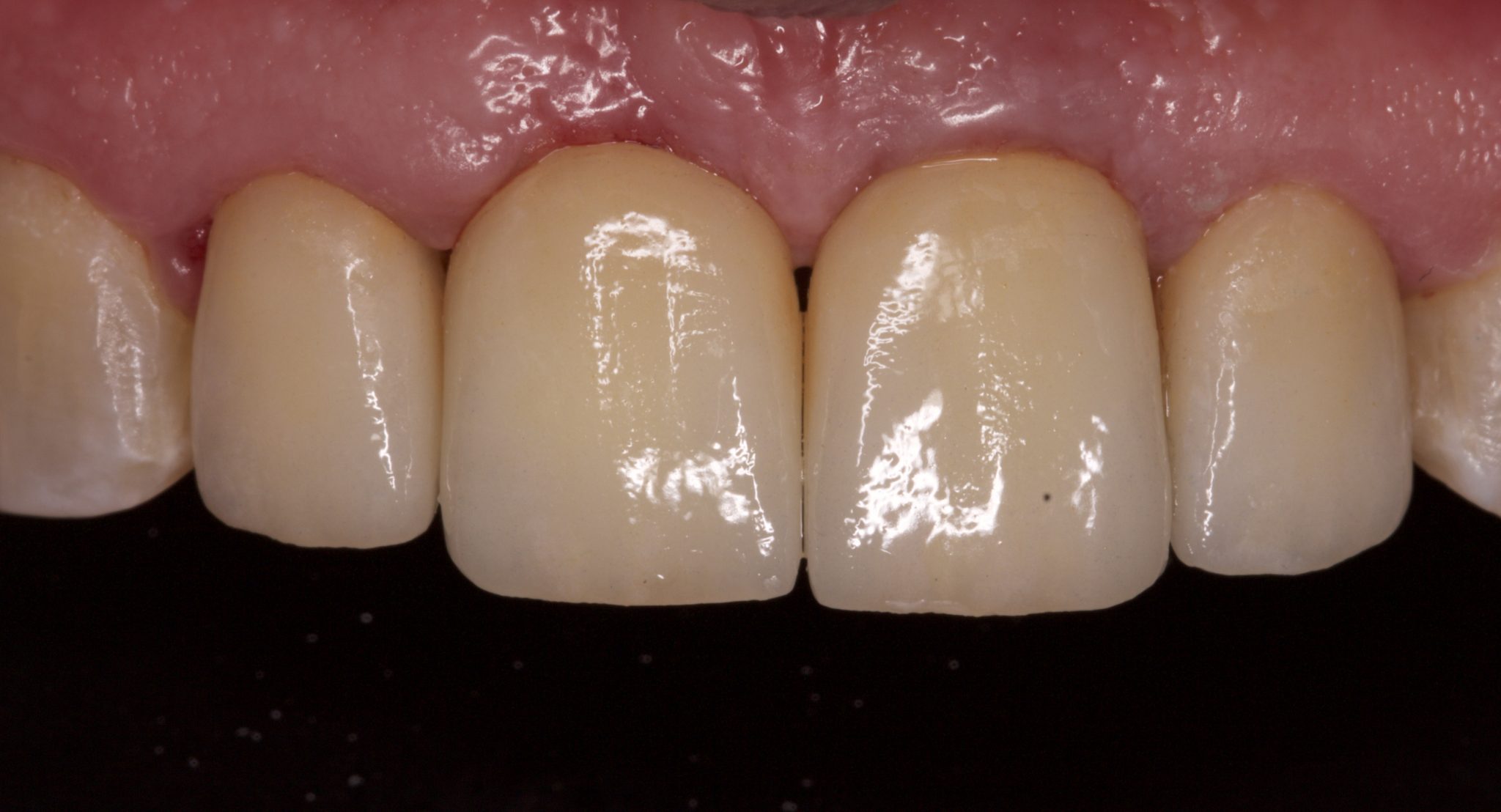
Фото 22. Окончательные конструкции после цементировки.
Через 6 месяцев пациент был вызван для последующего визита, и имплантаты были исследованы клинически и радиологически.

Фото 23. Улыбка пациента в конце лечения.
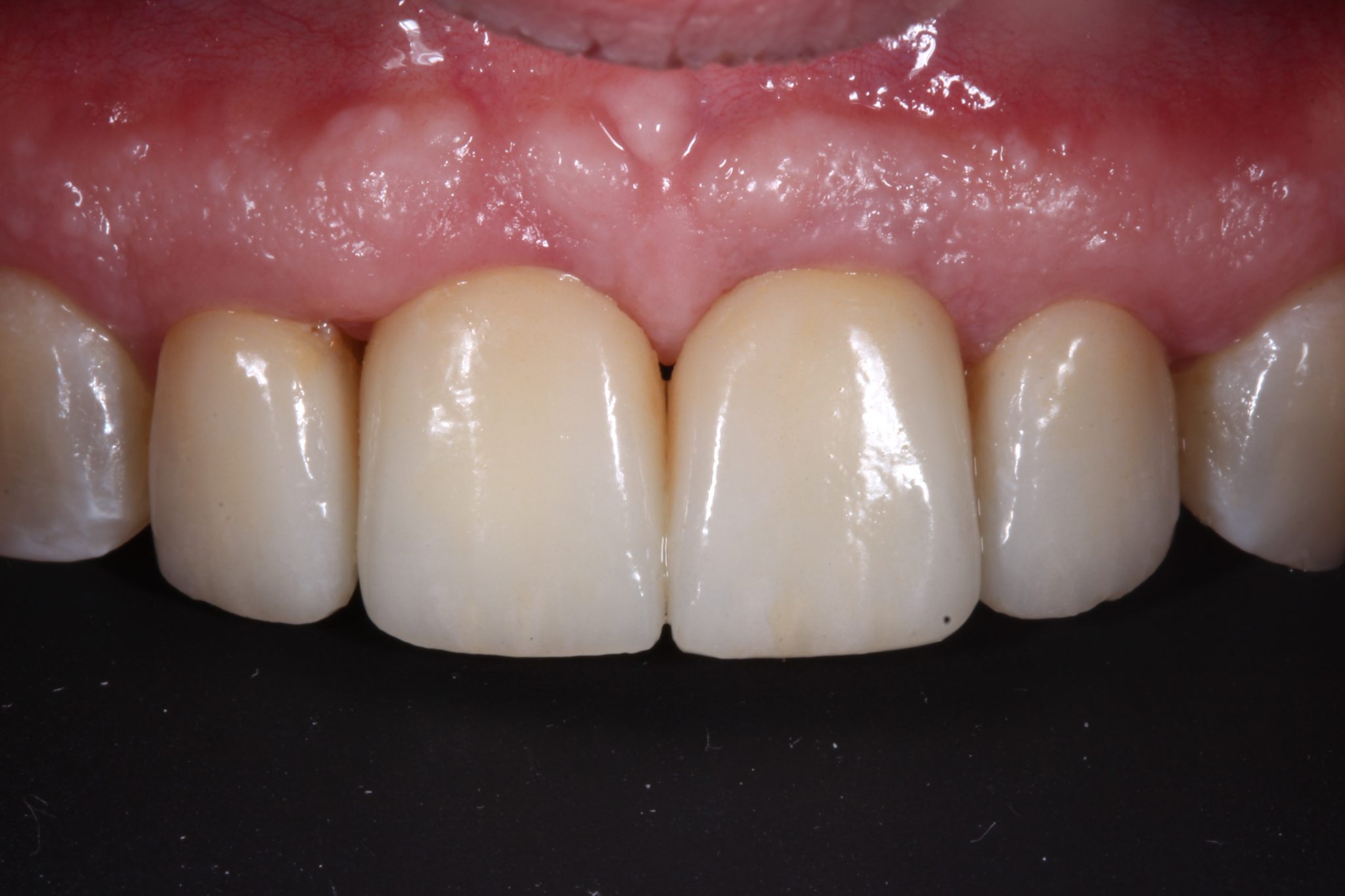
Фото 24. Финальный результат спустя 4 года.
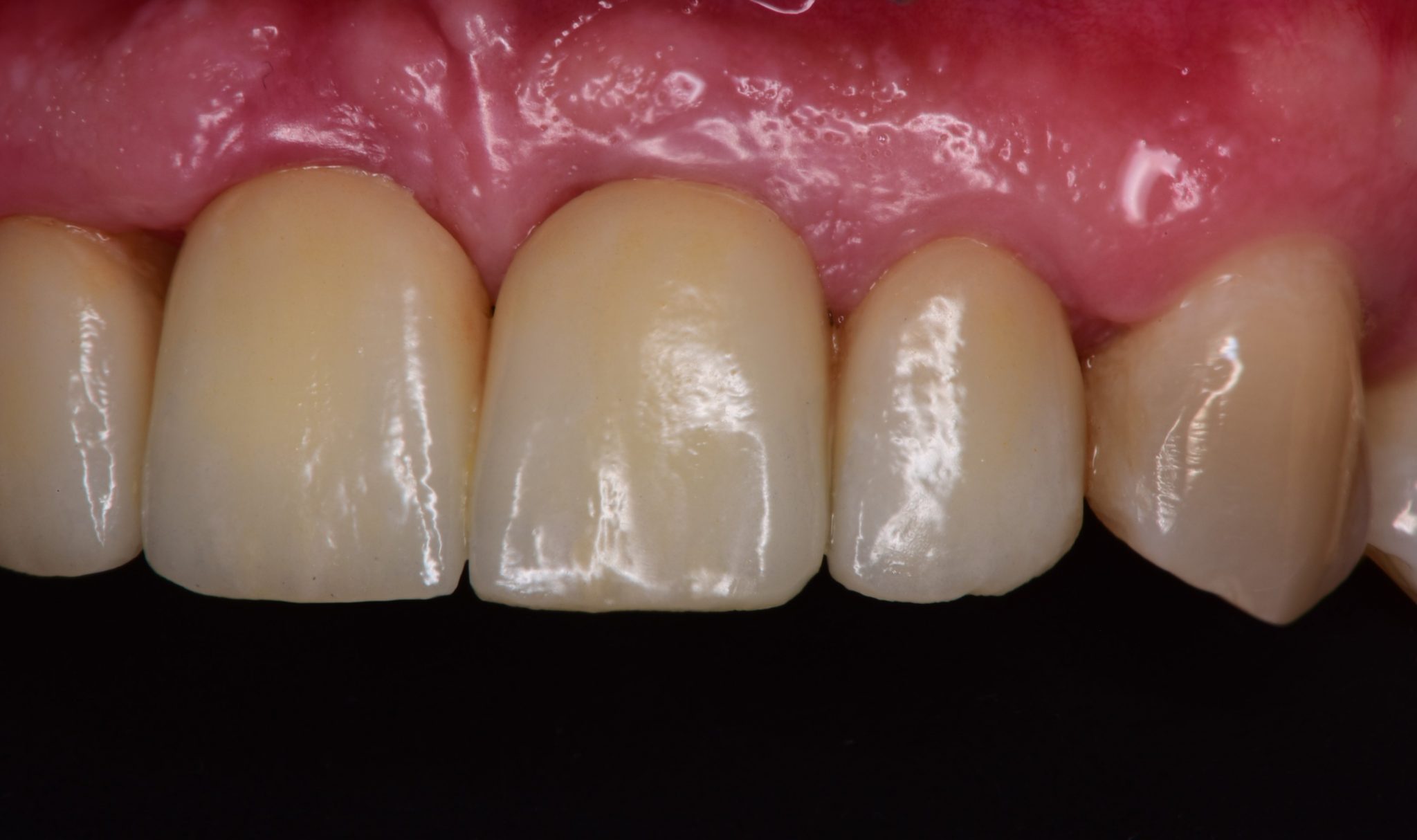
Фото 25. Ткани остаются стабильными спустя 4 года после лечения.
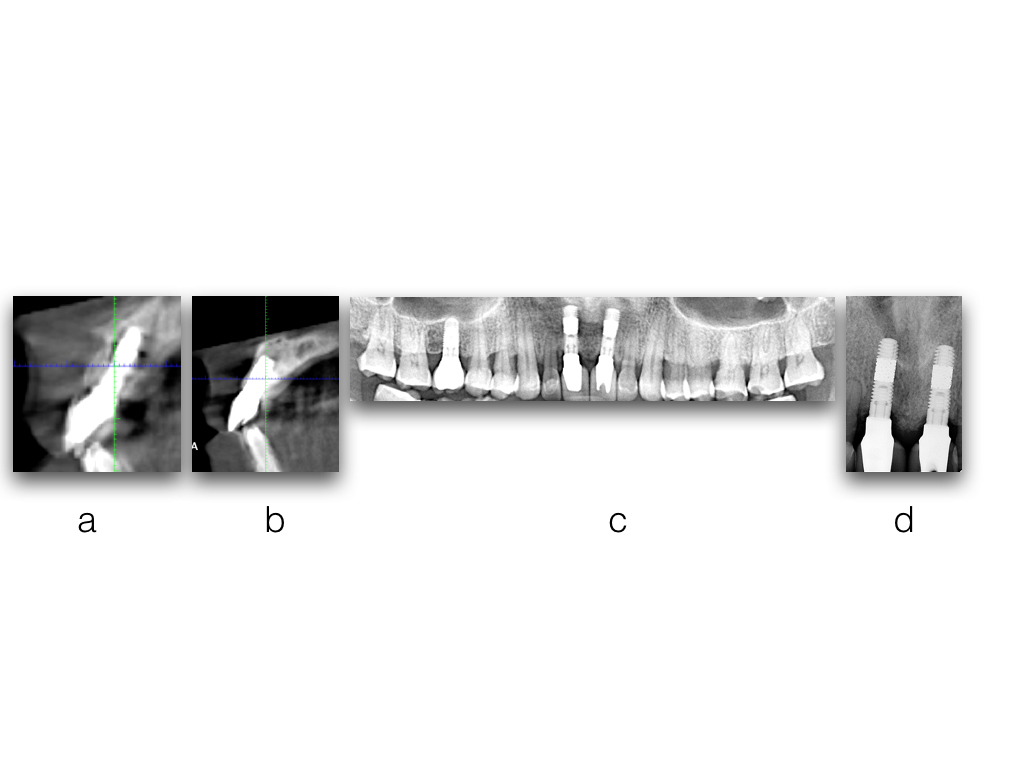
Фото 26. Каждые 6 месяцев пациента вызвали для контрольного визита, и имплантаты были исследованы клинически и радиологически
- a - снимок показывает имплантат 1.1;
- b - снимок показывает имплантат 2.1;
- с - панорамный рентгеновский снимок верхней челюсти;
- d - внутриротовой снимок.
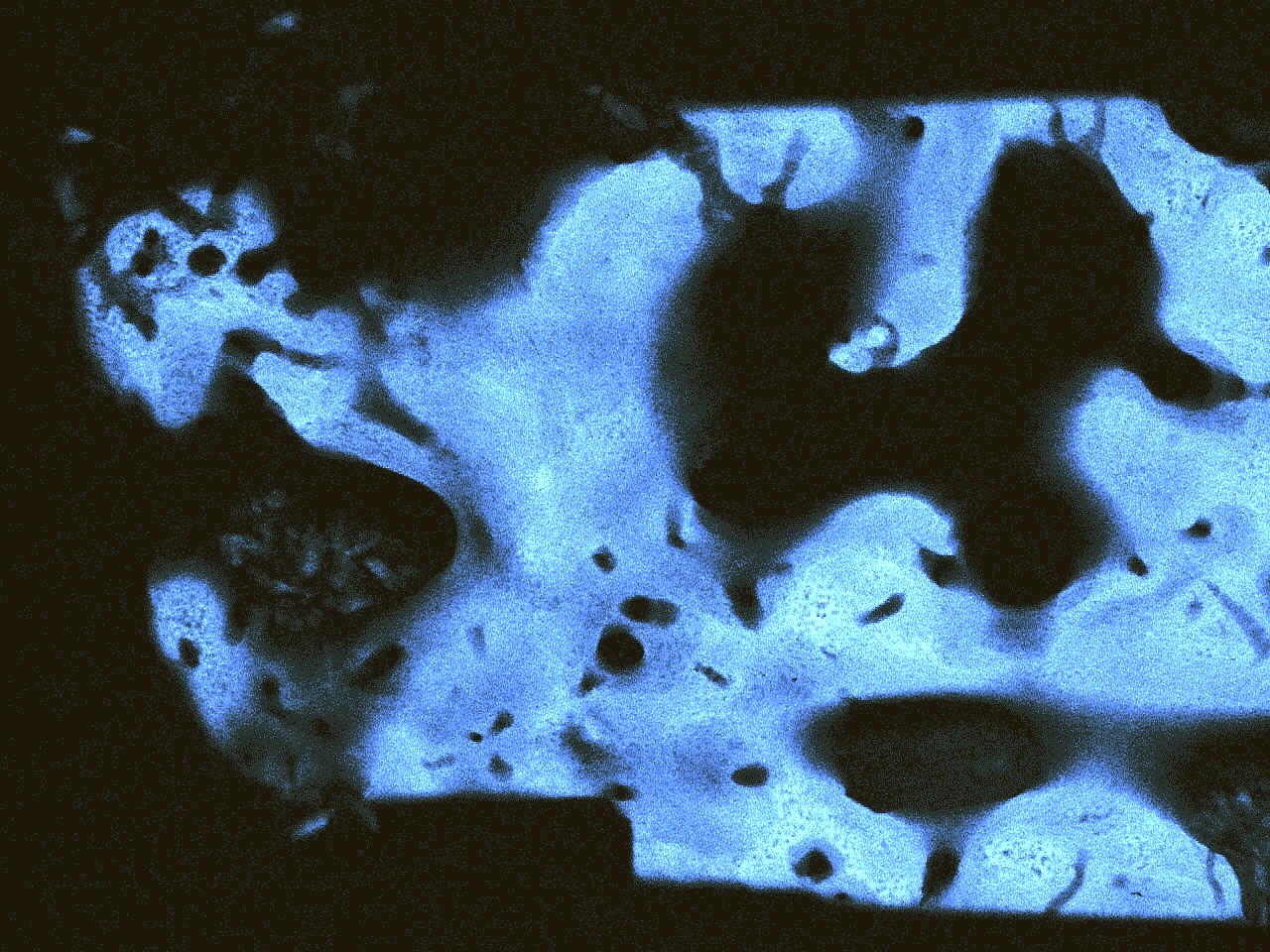
Фото 27. Биопсия, которую мы брали во время размещения имплантата, была представлена в основном пластинчатой костью, и только изредка мы могли найти тканую кость. Остеокластов не обнаружено (отсутствие резорбции), но также очень мало остеобластов. Медуллярные пространства образованы соединительной тканью с большим количеством тучных клеток. В заключение: биопсия образована довольно хорошей трабекулярной костью, пластинчатой структурой и стабильным клеточным составом.
В заключение
За последние 8 лет 18 имплантатов были установлены в эстетической зоне у 14 пациентов со средним возрастом 54 года. После экстракции зубов наблюдался средний горизонтальный и вертикальный коэффициент прироста кости. Качество кости имело 2 или 3 тип согласно Misch, а стабильность имплантата составляла в среднем 75 мкм и 40 н/см. Все имплантаты были остеоинтегрированы, и после 2 лет наблюдения вертикальный рост кости составил в среднем 0,6 мм. Все пациенты были удовлетворены «розовыми» и «белыми» эстетическим качествами. Во время процесса заживления никаких осложнений не наблюдалось. В конце второго месяца у всех пациентов был сформирован достаточный объем прикрепленной десны, который мог быть дополнительно сформирован и контурирован вторыми временными конструкциями или окончательной реставрацией.
По результатам спустя год в соответствии с критериями успеха имплантологического лечения, введенными Szmukler et al., был отмечен 100% успех. После второго месяца потери костной ткани не наблюдались, тогда как в течение года наблюдалось среднее увеличение кости на 0,34 мм. Все имплантаты были идеально остеоинтегрированы и не было никакой потери костной ткани или ремоделирования мягких тканей после 4-летнего периода.
В представленном клиническом случае удалось достичь прироста костной ткани в 1 см. Основным преимуществом этого метода является то, что качество и количество кости получают только посредством ортодонтической экструзии без серьезных хирургических вмешательств. Экструзия позволяет обеспечить достаточный объем кости для размещения имплантатов и хорошего эстетического состояния. Еще большее биологическое значение имело то, что благодаря этой медленной и постепенной экструзии был достигнут прирост кости вокруг соседних боковых резцов. Это позволило сохранить их в естественном состоянии.
Ортодонтическое вытяжение зубов
Вывод: ортодонтическое вытяжение зубов, подлежащих удалению, перед размещением имплантатов является очень хорошей альтернативой хирургическому наращиванию тканей при создании места для имплантата.
Ортодонтическая экструзия для улучшения десневого контура подробно рассмотрена на вебинаре Орто-перио подход в клинической практике.
http://www.styleitaliano.org/
Литература
1. Single tooth replacement: surgical considerations. In: Misch CE. Contemporary Implant Dentistry. 3rd ed. St. Louis, MO: Mosby; 2008:739
2. M. Sachiko, S. Takeshi. Case report: modality and risk management for orthodontic extrusion procedures in interdisciplinary treatment for generating proper bone and tissue contours for the planned implant. Int. J. of Implant Dent. 2015;1:26
3. Holst S, Blatz MB, Hegenbarth E, et al. Prosthodontic considerations for predictable single-implant esthetics in the anterior maxilla. J Oral Maxillofac Surg. 2005; 63(9 suppl 2): 89-96.
4. Korayem M, Flores-Mir C, Nassar U ,et al. Implant site development by orthodontic extrusion: a systematic review. Angle Orthod.2008; 78:752-760.
5. Salama H, Salama M. The role of orthodontic extrusive remodeling in the enhancement of soft and hard tissue profiles prior to implant placement: a systematic approach to the management of extraction site defects. Int J Periodontics Restorative Dent 1993;13:312-333.
6. Holst S, Hagenbart EA, Schlegel KA, Holst Al. Restoration of restorable central incisors using forced orthodontic eruption, immediate implant placement, and an all -ceramic restoration: a clinical report. J Prosthetic Dent. 2007 Oct; 98(4): 251-5.
7. Danesh-Mayer MJ, Brice Dm. Implant site development using orthodontic extrusion: a case report. N Z Dent L. 2000 Mar;96(423):18-22.
8. St. L. Rasner. Orthodontic extrusion: An adjunct to implant treatment.
9. P. M. Tondi, Fabiana A. K., Marcos R. Kuabara. Orthodontic extrusion as an Aid in oral rehabilitation.
10. J. Joo, S. Son, J. Lee. Implant site development for enhancing aesthetics of soft tissue and simplification of implant surgery using a forced eruption.
11. G J Brown, R R Welbury. Case report; Root extrusion a practical solution in complicated crown – root incisor fractures.
12. C Maiorana, S Speroni, A S Herford, M Ciccii. Slow orthodontic teeth extrusion to enhance hard and soft periodontal tissue quality before implant positioning in aesthetic area. Open dent J. 2012;6:137-142.
13. N. Bach, J. Baylard, R. Voyer. Orthodontic extrusion: Periodontal Considerations and applications.
14.M. Hochman, S. Chu, D. Tarnow. Orthodontic extrusions for implant site development Revisited: A new classification determined by anatomy and clinics outcomes. See Of Ortho. 2014
15. Buskin R, CAstelloniP, Hochstapler Jl. Orthodontic extrusion and orthodontic extraction in pre prosthetic treatment using implant therapy. Pratt Periodontics Aesthetic Dentistry. 2000 Mar ; 12(2): 213-9.
16. Mantzikos T, Shamus I. Fored eruption and implant site development : soft tissue response . Am J Orthod Dentafacial Othop. 1997 dec; 112(6); 596- 606;
17. T. Mantzikos , I. Shames. Forced eruption and implant site development; an osteology response. Am j Dentafacial orthop. 1999 May; 115(5):583-91.
18. Kaitsas R, Pauline MG, Paologne G. Guided orthodontic regeneration: A tool to enhance conventional regenerative techniques in implant surgery. Int Orthod. 2015 dec; 13(4):539-54.
19.OOsterkamp BC, Polder Bj. Orthodontic extrusion preliminary to impalntology in aesthetic zone. Ned Tijdschr Tandheelkd.2015 Nov ; 122(11):585- 8.
20. A.Alsahhaf , W. Att . Orthodontic extrusion for pre- implant site enhancement: Principles and clinical guidelines. J Prosthodont Res. 2016 Mar 12.
