Меланома кожи
Меланома представляет собой злокачественное новообразование, источником которого выступают меланоциты. Как правило, данная опухоль имеет черное либо коричневое окрашивание, что обусловлено продукцией меланоцитами меланина.
Меланома по сравнению с другими формами рака является довольно редкой опухолью, но это очень серьезное заболевание. Локализация меланомы может быть абсолютно разная, на любом участке кожи, чем темнее кожа человека, тем ниже вероятность развития меланомы. Зафиксированы случаи выявления меланомы под ногтями, на подошвах и ладонях пациентов.
Больше полезной и актуальной информации в том числе по злокачественным новообразованиям в разделе нашего сайта Обучение по ЧЛХ.
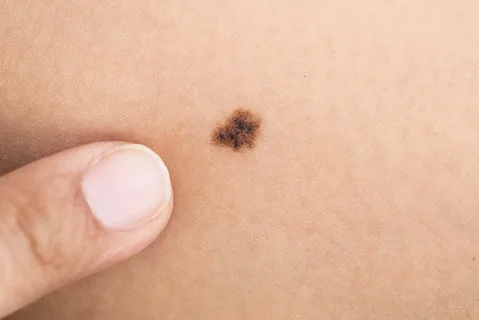
Рисунок 1. Меланома.
Факторы риска
Риск развития меланомы повышается при наличии у пациента следующих факторов:
- Невусы – это доброкачественны меланотические новообразования, их нет при рождении, однако они появляются к подростковому возрасту. Отдельные разновидности невусов способствуют формированию меланомы.
- Атипические родинки, диспластические невусы, чаще вызывают развитие меланомы. Локализуются на незащищенных от солнечных лучей участках кожи, а иногда и на скрытых участках. Данные невусы крупные, их размеры превышают размер типичной родинки. Иногда встречаются множественные диспластические невусы, как правило, это наследственное заболевание.
- Недиспластические невусы, ненаследственные невусы, крайне редко перерождаются в меланому. Лица, у которых встречаются многочисленные родинки, либо отдельные крупные, имеют более высокий риск появления меланомы.
- Светлые волосы, светлая кожа, веснушки. Вероятность развития меланомы у людей со светлой кожей возрастает в 20 раз по сравнению с афроамериканцами. Данной обстоятельство обусловлено защитным действием пигмента кожи. Кожа у белых людей, имеющих светлые или рыжие волосы, которая зачастую покрыта веснушками, легко подвергается солнечным ожогам, что существенно повышает риск возникновения меланомы.
- Наследственность. Если кто-то из близких родственников пациента страдал меланомой, это существенно повышает риск развития у него меланомы.
- Иммуносупрессия. Лица, перенесшие трансплантацию органов и вынужденные в связи с этим в течение всей жизни принимать препараты, подавляющие иммунную систему, имеют более высокий риск появления новообразования, в том числе меланомы.
- Злоупотребление загаром, избыточное влияние ультрафиолета, главным источником которого выступает солнечное излучение, лампы и кабины солярия. У лиц, подвергающихся избыточному влиянию данных источников ультрафиолетового излучения, существенно увеличивается риск меланомы. Избыток ультрафиолетового воздействия определяется интенсивностью света, продолжительностью воздействия, наличием защитного экрана и одежды. При наличии в анамнезе тяжелых солнечных ожогов кожных покровов с пузырями, риск злокачественного новообразования на коже резко увеличивается.
- Возраст. Меланома преимущественно встречается среди пациентов старше 50 лет. В то же время меланома – это самая распространенная опухоль среди молодых людей до 30 лет.
- Пол. Согласно многолетней статистике, представители мужского пола подвержены развитию меланомы значительно чаще по сравнению с женщинами. Однако тот же статистический анализ показал, что в последние десятилетия увеличилось количество случаев меланомы среди представительниц женского пола.
- Пигментная ксеродерма представляет собой редкое наследственное заболевание, связанное с несостоятельностью фермента, необходимого для восстановления поврежденной ДНК. Для больных с пигментной ксеродермой характерен повышенный риск злокачественных новообразований открытых участков кожи, подверженных частому воздействию солнечного излучения.
- Наличие меланомы в анамнезе. Коварство данного заболевания заключается в том, что пациент, однажды вылечившийся от меланомы, имеет очень высокий риск повторного ее появления.

Рисунок 2. Невусы.
на то, что большинство невусов не трансформируются в меланому, иногда это все же происходит. Определенные процессы, происходящие в клетках доброкачественного невуса, могут способствовать преобразованию их в клетки меланомы. До сих пор ученые не смогли установить, почему отдельные родинки становятся злокачественными новообразованиями, а другие – нет.
Профилактика меланомы
- Нахождение в тени. Наиболее простой, но крайне эффективный способ защиты от избытка ультрафиолетового излучения – это максимальное сокращение времени нахождения под прямыми солнечными лучами в обеденное время, когда влияние ультрафиолетового излучения особенно опасно. Важно учитывать то факт, что лучи солнца отражаются от снега, воды, песка и цемента.
- Ношение защитной одежды. Большая часть поверхности кожных покровов может быть спрятана от влияния солнечных лучей посредством одежды из плотной легкой ткани и шляпы, которая имеет широкие поля.
- Нанесение на кожу солнцезащитных средств. Солнцезащитный крем рекомендуется использовать ежедневно в летнее время, когда солнечное излучение особенно интенсивное. Важно учитывать, что ультрафиолетовые лучи свободно проникают через туман и облака. Губы также необходимо покрывать защитным средством. Все эти препараты не предотвращают развитие меланомы, а лишь уменьшают интенсивность влияния ультрафиолетового излучения.
- Солнцезащитные очки способны защитить практически на 100 % глаза и окружающие кожные покровы от ультрафиолетового излучения.
- Осмотр и при необходимости удаление невусов. Наличие отдельных разновидностей невусов влечет увеличение риска появления меланомы. Не рекомендуется иссечение множественных родинок в качестве профилактики меланомы. Если у пациента много родинок, ему необходимо регулярно посещать дерматолога, производить самостоятельное обследование. При выявлении нетипичной родинки либо любых изменениях одной из родинок нужно срочно посетить специалиста.

Рисунок 3. Защита от ультрафиолета.
Признаки озлокачествления
Существуют признаки, способствующие дифференциальной диагностике родинки и меланомы:
- Асимметрия, когда половинки невуса не соответствуют друг другу.
- Нечеткость границы, когда очертания родинки зазубренные, неровные.
- Невусы имеют неодинаковое окрашивание в различные оттенки: желто-коричневый, черный, с примесью красного, синего и белого.
- Размер родинки, невусы зачастую крупные, в диаметре более 5-6 мм. Меланомы часто встречаются диаметром 3-6 мм.
Другие важные симптомы меланомы, на которые необходимо обращать внимание при обследовании пациента:
- изменение размеров, конфигурации, окрашивания родинки;
- возникновение новых элементов на кожных покровах;
- увеличение в размерах;
- присоединение кровоточивости;
- появление изъязвления невуса.

Рисунок 4. Мазок для цитологического исследования.
При проведении осмотра врач определяет размеры, конфигурацию, окрашивание всех родинок, состояние окружающих тканей, наличие мокнутия или кровоточивости. Обязательно осматриваются лимфатические узлы. Производится цитологическое исследование, забор ткани осуществляется посредством «мазка-отпечатка». Биопсия противопоказана при подозрении на меланому.
Лечение меланомы
Выбор методики лечения определяется стадией заболевания.
I стадия
Производится оперативное иссечение злокачественного новообразования в пределах здоровых тканей. Объем иссекаемой здоровой кожи определяется глубиной распространения меланомы. Удаление региональных лимфатических узлов не улучшает показатели выживаемости пациентов с I стадией заболевания.
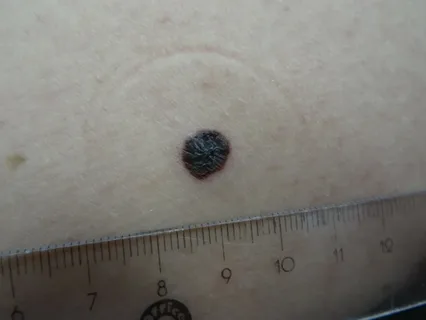
Рисунок 5. Обследование пациента.
II стадия
Если есть подозрение на метастазирование меланомы в расположенные вблизи новообразования лимфатические узлы, производится биопсия одного из них, если подозрение подтверждается, удаляются все оставшиеся лимфатических узлы данной области. Рекомендуется дополнительная терапия альфа-интерфероном, назначаются иные препараты, позволяющие снизить риск рецидива меланомы. Существует тактика рутинного удаления всех лимфатических узлов вблизи опухоли, ее эффективность клинически не доказана.
III стадия
Помимо хирургического удаления самой опухоли, удаляются близлежащие лимфатические узлы. Проводится иммунотерапиия интерфероном, что помогает отсрочить рецидивирование. При наличии у пациента нескольких меланом, иссекаются все. Эффективной тактики лечения для данной категории пациентов на сегодняшний день не существует. Специалисты применяют лучевую терапию, химиотерапию, иммунотерапию, а также сочетание данных методов.
IV стадия
Пациента на данной стадии вылечить невозможно. Возможно только паллиативное лечение.
Если вас заинтересовала данная статья, еще больше полезной информации по всем разделам стоматологии вы найдете на нашем сайте.
